颈项透明层厚度及血清标志物与病理妊娠的关系*
2018-03-16冯建丽沈国松
冯建丽,沈国松
(1.浙江省诸暨市中心医院 B超室,浙江 诸暨 311800;2. 浙江省湖州市妇幼保健院检验科,浙江 湖州 313000)
出生缺陷严重影响人口素质,唐氏综合症和神经管畸形是发生率较高、危害较重的出生缺陷[1-2]。产前筛查是对所有孕妇进行筛查,最大限度降低异常胎儿的出生率[3-4]。目前用于产前筛查的主要方法有孕早期胎儿颈项透明层厚度[5]和孕早期及孕中期血清甲胎蛋白(alpha-fetal protein,AFP)、β人绒毛膜促性腺激素(β human chorinonic gonadotrophin,β-HCG)、游离雌三醇(free estriol,uE3)水平检测[6-8]。除出生缺陷外,病理妊娠对孕妇和胎儿健康也造成严重威胁,本文对孕早期胎儿颈项透明层厚度及孕中期血清标志物水平与病理妊娠的关系进行研究。
1 资料与方法
1.1 临床资料
选择2011年5月-2016年5月在浙江省诸暨市中心医院行妊娠早期颈项透明层厚度测量和妊娠中期行唐氏筛查的孕妇5 000例。其中,年龄(27.84±3.12)岁,平均颈项透明层厚度(1.51±0.32)mm。根据孕妇的颈项透明层厚度和血清标志物水平对孕妇进行分组。本实验经本院伦理委员会审批,所有孕妇签署知情同意书。
1.1.1 纳入标准 单胎妊娠,孕前身体健康,进行正规产前检查,孕周与超声确定孕周符合,产检及分娩资料完整。
1.1.2 排除标准 资料不完整,孕早期进行保胎治疗,多胎妊娠,计划性终止妊娠,医源性早产,拒绝参与研究者。
1.2 方法
1.2.1 颈项透明层厚度测定 采用Voluson E8超声机(美国GE公司),由技术熟练的同一超声科医生于孕11~13+6周对胎儿正中矢状切面进行测量,共测量3次,取平均值作为颈项透明层厚度。颈项透明层厚度≥2.5 mm为异常,颈项透明层厚度<2.5 mm为正常[9]。见图1。
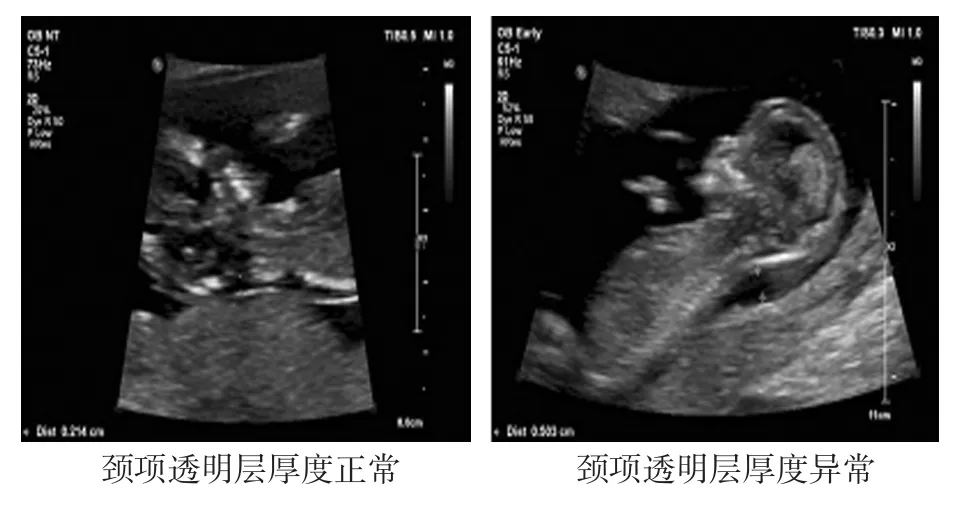
图1 颈项透明层测量图
1.2.2 唐氏筛查血清标志物测定 孕15~21周测定血清AFP、β-HCG、uE3水平,采用化学发光定量分析法进行测量。
1.2.3 分组 根据颈项透明层厚度分为正常组和异常组;根据血清AFP中位数的倍数(multiple of the median,MoM)分为正常组(血清AFP 0.5~2.0 MoM)、升高组(血清AFP≥2.0 MoM)和降低组(血清AFP<0.5 MoM);根据血清β-HCG的MoM分为正常组(血清β-HCG 0.5~2.0 MoM)、升高组(血清β-HCG≥2.0 MoM)和降低组(血清β-HCG<0.5 MoM);根据血清uE3的MoM分为正常组(血清uE3≥0.7 MoM)和降低组(血清uE3<0.7 MoM)。
1.3 统计学方法
数据分析采用SPSS 20.0统计软件,计数资料以率(%)表示,用χ2检验,两两比较校正检验水准α=0.0125,相关分析用Pearson法,P<0.05为差异有统计学意义。
2 结果
2.1 颈项透明层厚度正常组与异常组的病理妊娠发生率比较
颈项透明层厚度异常组胎儿先天畸形、早产、妊娠期糖尿病的发生率高于颈项透明层厚度正常组(P<0.05),两组妊娠期高血压疾病和胎膜早破的发生率比较,差异无统计学意义(P>0.05)。见表1。
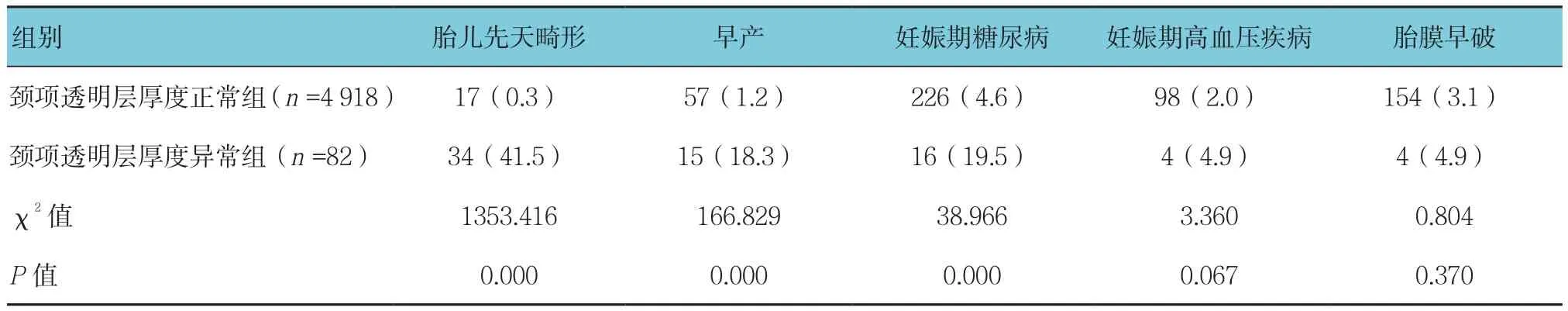
表1 颈项透明层厚度正常组与异常组的病理妊娠发生率比较 例(%)
2.2 血清AFP升高组、降低组、正常组的病理妊娠发生率比较
血清AFP升高组、降低组、正常组胎儿先天畸形、早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率比较,差异有统计学意义(P<0.05),其中血清AFP升高组胎儿先天畸形、早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率高于血清AFP降低组和正常组(χ12=34.290、31.074、21.563、45.102和93.578,均P1=0.000;χ22=141.081、119.523、41.786、136.467 和 328.052,均P2=0.000),血清AFP降低组和正常组胎儿先天畸形、早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率比较,差异无统计学意义(χ2=1.183、1.413、0.026、0.032 和 0.929,P=0.227、0.235、0.873、0.858 和 0.335)。见表2。
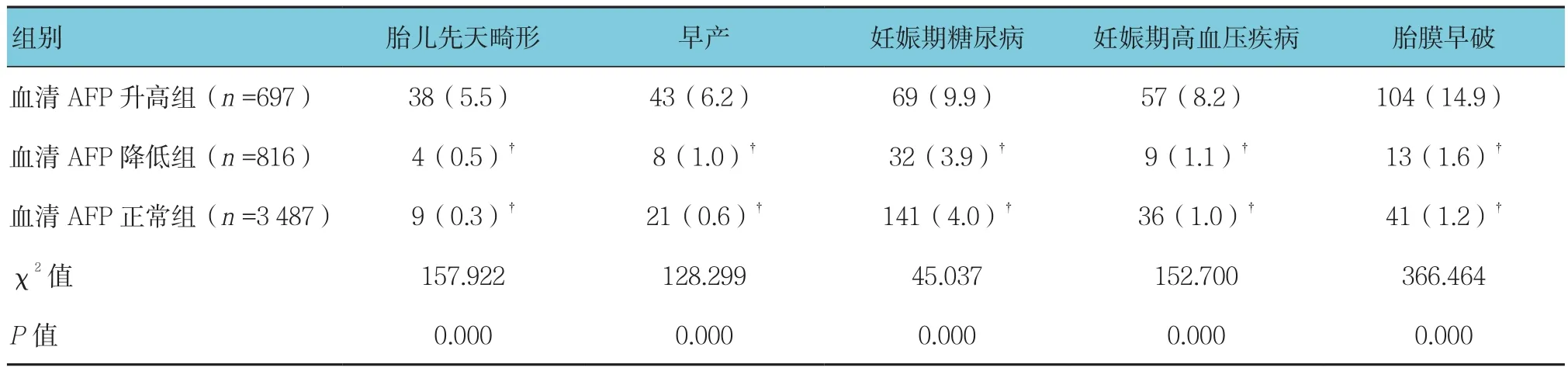
表2 血清AFP升高组、降低组、正常组的病理妊娠发生率比较 例(%)
2.3 血清β-HCG升高组、降低组、正常组的病理妊娠发生率比较
血清β-HCG升高组、降低组、正常组胎儿先天畸形、早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率比较,差异有统计学意义(P<0.05),其中血清β-HCG升高组和降低组胎儿先天畸形高于正常组(χ2=120.542和168.322,均P=0.000),血清β-HCG升高组早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率高于血清β-HCG降低组和正常组(P<0.05),血清β-HCG降低组和正常组早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率比较,差异无统计学意义(χ2=2.318、2.450、1.951和 1.986,P=0.128、0.118、0.162 和 0.159)。见表3。
2.4 血清uE3降低组与正常组的病理妊娠发生率比较
血清uE3降低组胎儿先天畸形、早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率高于正常组(P<0.05)。见表4。
2.5 颈项透明层厚度与血清AFP、β-HCG、uE3的相关性分析
孕早期颈项透明层厚度与血清AFP、β-HCG、uE3 水平相关(P<0.05)。见表5。

表3 血清β-HCG升高组、降低组、正常组的病理妊娠发生率比较 例(%)
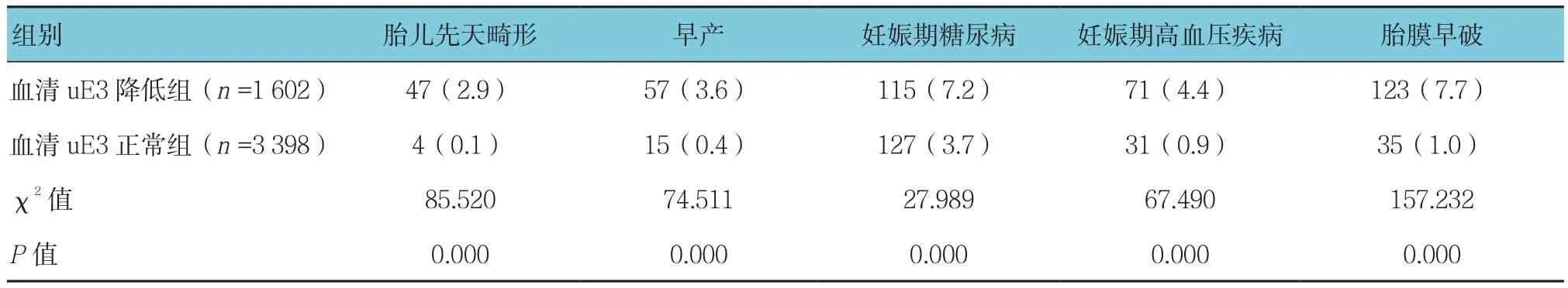
表4 血清uE3降低组与正常组的病理妊娠发生率比较 例(%)
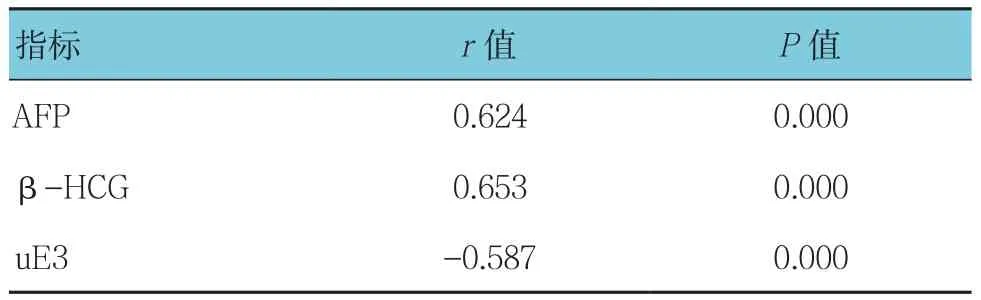
表5 血清AFP、β-HCG、uE3与颈项透明层厚度的相关性分析
3 讨论
胎儿颈项透明层增厚的病理生理基础可能为胎儿从孕10周开始淋巴系统逐渐成形,形成淋巴管,孕14周左右淋巴系统发育比较健全,在孕14周以前,少量淋巴液积聚在颈淋巴管中,形成胎儿的颈项透明层,胎儿颈项透明层厚度随孕周的增加而不断增厚,淋巴系统发育健全后,能够迅速将积聚的淋巴液向颈内静脉引流,颈项透明层随着淋巴液的引流消失,因此颈项透明层厚度的测量最佳时间为11~13+6周[10]。胎儿颈项透明层增厚和染色体异常关系密切,是孕早期染色体疾病最有效和最常用的筛查指标[11]。随着研究的不断深入,发现颈项透明层增厚与妊娠期糖尿病等病理妊娠有关[12]。本文对5 000例孕妇的颈项透明层厚度与病理妊娠的关系进行研究,结果发现,颈项透明层厚度异常组胎儿先天畸形、早产、妊娠期糖尿病的发生率升高,妊娠期高血压疾病和胎膜早破的发生率升高不明显。可见,对于颈项透明层增厚的孕妇除警惕胎儿染色体异常的发生外,还要关注发生胎儿先天畸形、早产、妊娠期糖尿病的发生风险。
AFP在孕早期由卵黄囊产生,孕中期由胎儿肝脏产生,正常妊娠女性,只有少量AFP进入母体,孕6周时出现,然后不断升高,孕20周时达高峰,然后下降至分娩。AFP和胎儿生长发育关系密切,AFP不仅与胎儿血清甲胎蛋白有关,而且与母-胎屏障的通透性和完整性也有关,当绒毛膜功能发生病变时,血清AFP水平也升高,血清AFP升高与胎儿染色体疾病有关[13-14],与病理妊娠的发生也有一定关系[15]。β-HCG特异性比较强,由合体滋养细胞分泌,既往β-HCG常用于早孕、滋养细胞疾病、异位妊娠等疾病的诊断,随着研究的深入,发现血清β-HCG与胎儿染色体疾病的发生也有关,被广泛用于唐氏综合症的筛查[16]。也有研究发现,血清β-HCG与病理妊娠也有一定关系[17-18]。uE3由胎儿肝脏和肾上腺皮质共同合成,孕妇血清uE3水平随孕周增加而升高,至孕90 d左右达高峰,妊娠期E3主要来自胎盘,以uE3形式进入母体,uE3也是唐氏综合症筛查的血清指标[19-20],母体血清uE3水平也影响病理妊娠的发生[21]。本文对血清AFP、β-HCG、uE3水平与病理妊娠的关系进行研究,结果发现,血清AFP升高组胎儿先天畸形、早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率升高,血清AFP降低组和正常组胎儿先天畸形、早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率无明显差异;血清β-HCG升高组和降低组胎儿先天畸形升高,血清β-HCG升高组早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率高于血清β-HCG降低组和正常组,血清β-HCG降低组早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率变化不明显;血清uE3降低组胎儿先天畸形、早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率升高;孕早期颈项透明层厚度与血清AFP、β-HCG、uE3水平相关。可见,血清AFP升高、血清β-HCG升高、血清uE3降低均增加胎儿先天畸形、早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破的发生率,血清β-HCG降低也增加胎儿先天畸形的发生风险,因此,对于血清AFP、β-HCG、uE3水平异常孕妇,除警惕胎儿染色体异常的发生风险外,也应注意胎儿先天畸形、早产、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破等病理妊娠的发生风险。颈项透明层增厚与先天性心脏病密切相关,与其他畸形也相关,发生妊娠期糖尿病的可能性较大。
[1] DAUD A N, BERGMAN J E, BAKKER M K, et al.Pharmacogenetics of drug-induced birth defects: the role of polymorphisms of placental transporter proteins[J].Pharmacogenomics, 2014, 15(7): 1029-1041.
[2] CASSINA M, DONÀ M, DI GIANANTONIO E, et al. Firsttrimester exposure to metformin and risk of birth defects: a systematic review and meta-analysis[J]. Hum Reprod Update,2014, 20(5): 656-669.
[3] BERRY S A. Newborn screening[J]. Clin Perinatol, 2015, 42(2):441-453.
[4] REEFHUIS J, GILBOA S M, ANDERKA M, et al. the national birth defects prevention study: a review of the methods[J]. Birth Defects Res A Clin Mol Teratol, 2015, 103(8): 656-669.
[5] WRIGHT D, SYNGELAKI A, BRADBURY I, et al. Firsttrimester screening for trisomies 21, 18 and 13 by ultrasound and biochemical testing[J]. Fetal Diagn Ther, 2014, 35(2): 118-126.
[6] ZHAO F, CHAI D, LU J, et al. Novel chemiluminescent imaging microtiter plates for high-throughput detection of multiple serum biomarkers related to Down’s syndrome via soybean peroxidase as label enzyme[J]. Anal Bioanal Chem, 2015, 407(20): 6117-6126.
[7] BRUN S, LEGUY M C, BRUNEEL A, et al. hCG in screening for aneuploidy: a possible role for its glycoforms[J]. Placenta, 2014,35(6): 425-427.
[8] WILSON G, LIITTI P, PÖLÖNEN T, et al. A technical and clinical evaluation of a new assay for inhibin A and its use in second trimester Down syndrome screening[J]. Clin Chem Lab Med,2016, 54(9): 1473-1479.
[9] 刘丽华, 卢小青, 刘聪慧, 等. 胎儿颈项透明层厚度联合血清学检测在唐氏综合征筛查中的应用[J]. 中国妇幼保健, 2013,28(17): 2715-2717.
[10] LIU Y, YE X, ZHANG N, et al. Diagnostic value of ultrasonographic combining biochemical markers for Down syndromescreening in first trimester: a meta-analysis[J]. Prenat Diagn, 2015, 35(9): 879-887.
[11] 费冬梅, 刘天盛, 黄红倩, 等. 超声监测胎儿颈项透明层增厚与染色体异常关系的研究[J]. 中国妇幼保健, 2015, 30(20):3469-3471.
[12] AYRÄS O, TIKKANEN M, ERONEN M, et al. Increased nuchal translucency and pregnancy outcome: a retrospective study of 1063 consecutive singleton pregnancies in a single referral institution[J]. Prenat Diagn, 2013, 33(9): 856-862.
[13] PALOMAKI G E, EKLUND E E, NEVEUX L M, et al.Evaluatingfirst trimester maternal serum screening combinations for Down syndrome suitable for use with reflexive secondary screening via sequencing of cell free DNA: high detection with low rates of invasive procedures[J]. Prenat Diagn, 2015, 35(8):789-796.
[14] 吴杰, 曾海燕. 妊娠中期唐氏综合征血清学筛查与妊娠结局的研究[J]. 齐齐哈尔医学院学报, 2015, 36(12): 1723-1725.
[15] TANCRÈDE S, BUJOLD E, GIGUÈRE Y, et al. Mid-trimester maternal serum AFP and hCG as markers of preterm and term adverse pregnancyoutcomes[J]. J Obstet Gynaecol Can, 2015,37(2): 111-116.
[16] KÖŞÜŞ N, KÖŞÜŞ A, DURAN M, et al. Effect of underlying infertility factors on second trimester serum screening results[J]. J Reprod Med, 2014, 59(1/2): 76-80.
[17] VALBUENA H, RAMIS J, SAGALÁ J, et al. First-trimester screening biochemical markers (free beta-subunit human chorionic gonadotropin, pregnancy-associated plasma protein-A)and risk of early fetal loss[J]. J Obstet Gynaecol Res, 2015, 41(1):69-76.
[18] ANDROUTSOPOULOS G, GKOGKOS P, DECAVALAS G.Mid-trimester maternal serum HCG and alpha fetal protein levels: clinical significance and prediction of adverse pregnancy outcome[J]. Int J Endocrinol Metab, 2013, 11(2): 102-106.
[19] REN F, HU Y U, ZHOU H, et al. Second trimester maternal serum triple screening marker levels in normal twin and singleton pregnancies[J]. Biomed Rep, 2016, 4(4): 475-478.
[20] 朱继红, 陈英红, 文珂, 等. 超声测量胎儿颈项透明层厚度与孕中期母体血清学检测筛查唐氏综合征[J]. 重庆医学, 2015,44(17): 2381-2383.
[21] SETTIYANAN T, WANAPIRAK C, SIRICHOTIYAKUL S, et al. Association between isolated abnormal levels of maternal serum unconjugated estriol in the second trimester and adverse pregnancy outcomes[J]. J Matern Fetal Neonatal Med, 2016,29(13): 2093-2097.
