液基细胞学与HPV分型联合检测对早期宫颈癌的筛查意义
2018-03-08赵君赵媛
赵 君 赵 媛
宫颈癌是女性常见恶性肿瘤之一,发病率仅次于乳腺癌,是危害女性健康的疾病,应当给予较高的重视。约90%的宫颈癌与高危型HPV感染有关,因此对已婚女性进行HPV检测,有助于降低高危型HPV感染妇女宫颈癌的发生风险,具有重要的意义[1]。本研究采用液基细胞学技术(TCT)联合HPV分型检测对已婚妇女进行宫颈病变筛查,旨在探讨TCT联合HPV分型检测对早期宫颈癌筛查的临床意义。
1 资料与方法
1.1 研究对象
选择2014年1月至2016年5月我院妇科门诊诊治的慢性宫颈炎患者714例。入选患者均为已婚妇女,年龄20~65岁,平均(32.5±11.2)岁,无妊娠,无宫颈手术病史,无子宫切除,无其他妇科肿瘤,同意进行TCT及HPV检测。
1.2 样本采集
选择月经干净后3~7天,取材前48 h禁止性生活,前72 h禁止冲洗阴道及使用阴道药物。患者取膀胱截石位,使用阴道窥器暴露宫颈,将专用宫颈细胞采集刷伸入宫颈管内,顺时针旋转3~5圈取出,装入专用的细胞保存液收集管中,标记好患者详细信息。
1.3 TCT检测
采用湖北亚光技术有限公司的甩片机制片,苏木精-伊红(HE)染色后镜检,采用TBS报告系统报告,包括非典型鳞状上皮细胞(ASC)[无明确诊断意义的非典型鳞状上皮细胞(ASC-US)和不除外高度病变的非典型鳞状上皮细胞(ASC-H)]、低度鳞状上皮内病变(LSIL)[宫颈轻度不典型增生(CIN-Ⅰ)]、高度鳞状上皮内病变(HSIL)[宫颈中度不典型增生(CIN-Ⅱ)和宫颈重度不典型增生(CIN-Ⅲ)]和鳞状细胞癌(SCC)。
1.4 HPV-DNA分型检测
将保存液中的标本离心,取沉淀物,采用PCR-反向点杂交法检测HPV-DNA,试剂盒来自深圳亚能生物公司,共检测23个HPV基因型,分别为高危型:HPV16、18、31、33、35、39、45、51、52、53、56、58、59、66、68、73、82,低危型:HPV6、11、42、43、81、83。
1.5 病理学检查
将TCT和HPV-DNA任一检测阳性或二者均阳性者进行阴道镜取活检检查,病理组织结果分为正常或炎症、宫颈上皮内瘤变(CIN)和宫颈癌,其中CINⅠ相当于TCT诊断中的LSIL,CINⅡ和CINⅢ相当于TCT诊断中的HSIL[2]。
1.6 统计学方法
所得数据应用SPSS 22.0进行统计学分析,计数资料采用χ2检验,计量资料采用t检验。
2 结果
2.1 HPV感染在各年龄段分布
在HPV感染的各年龄组中,20~30岁组和51~60岁组的感染率较高,分别为36.7%和39.7%,各年龄组感染率差异有统计学意义(χ2=14.974,P=0.039)。见表1。

表1 HPV-DNA感染在各年龄段分布
2.2 两种检测方法阳性率比较
TCT检测阳性率为25.8%,HPV-DNA检测阳性率为29.7%,略高于TCT检测,但二者差异无统计学意义(P<0.05),见表2。

表2 两种检测方法检出情况比较/例
2.3 TCT检测异常结果与病理诊断结果对照
TCT检测异常与病理诊断结果对照显示:ASC-US中70.6%为慢性宫颈炎症,LSIL中54.2%为CINⅠ,HSIL中31.6%为CINⅡ,50.0%为CINⅢ,SCC中有1例病理诊断为CINⅢ,其余5例与病理诊断结果一致,见表3。
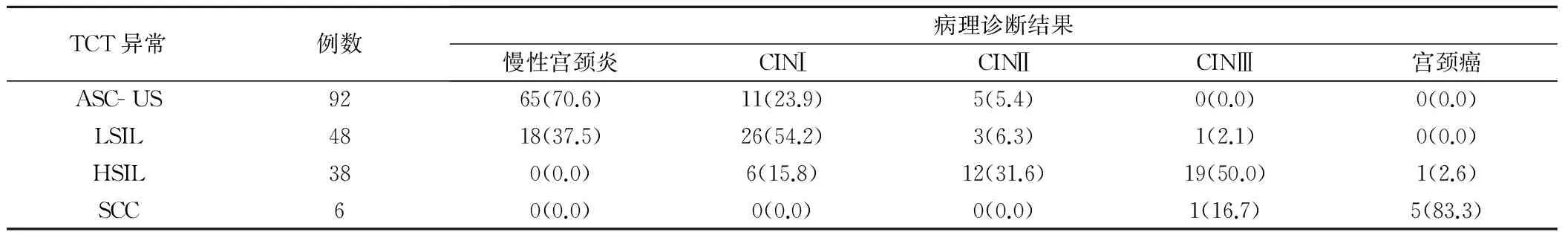
表3 TCT检测阳性结果与病理诊断结果对照(例,%)
2.4 HPV-DNA阳性与病理诊断结果对照(表4)
HPV-DNA高危型感染者中病理诊断为宫颈癌5例,占6.5%,高于HPV-DNA低危型感染者宫颈癌的发生率(0.7%),差异有统计学意义(P<0.05)。

表4 HPV-DNA阳性与病理诊断结果对照(例,%)
2.5 TCT联合HPV-DNA分型检测诊断宫颈癌的价值
TCT联合HPV-DNA分型检测诊断宫颈癌的敏感度高于TCT和HPV-DNA单独检测,特异度高于HPV-DNA单独检测,假阳性率低于HPV-DNA单独检测,假阴性率低于TCT和HPV-DNA单独检测,差异有统计学意义(P<0.05)。见表5。

表5 TCT联合HPV-DNA分型检测诊断宫颈癌的价值/%
注:与TCT联合HPV-DNA检测比较,*为P<0.05。
3 讨论
宫颈癌是发病率仅次于乳腺癌的妇科恶性肿瘤,从宫颈癌前病变发展到宫颈癌至少需要10年时间,可见宫颈癌是可预防的疾病,而预防的关键是明确诱发宫颈癌的因素及做好癌前病变的筛查[3]。HPV的持续感染是宫颈癌发生的主要原因,尤其是高危型HPV的感染与宫颈癌的发生密切相关[4-5],流行病学研究显示HPV的持续感染是宫颈癌发生的必要条件,换句话说,无HPV感染,就不可能发生宫颈癌[6]。在不同的年龄段,HPV感染的风险是不同的,本研究结果显示在20~30岁和51~60岁的感染率较高,出现两个感染的高峰。30岁以前的女性处于性活跃期,频繁的性生活增加了HPV的感染机会,此年龄段的HPV高感染率与性行为有关,且呈现出单一HPV类型感染的类型。50~60岁女性处于更年期,雌激素水平的下降,免疫功能的降低,致使自身清除HPV病毒的能力下降,此年龄段女性HPV感染类型中双重感染和多重感染的类型增多。
随着宫颈癌筛查在临床的广泛开展,宫颈癌的发病率及死亡率呈现下降的趋势。宫颈癌的癌前病变存在可逆转的特点[7-8],及早诊断与恰当处理对预防宫颈癌至关重要,研究显示早期宫颈癌的治愈率几乎可以达到100%[9]。TCT检查是目前广泛应用与宫颈癌筛查的技术,能发现癌前病变,同时可以区分阴道病病原菌感染的类型,但是资料显示TCT检测对CINⅡ级以上的病变检测的敏感度不高[10],易出现假阳性或假阴性的结果,给患者造成心理负担。本研究中TCT检测阳性的患者中,1例分型为SCC的患者经宫颈组织病理诊断结果显示为CINⅢ,而1例分型为HSIL的患者病理诊断结果显示未宫颈癌,提示TCT检测具有漏检及误检的可能,做为单一筛查宫颈癌的手段其准确性有待提高。HPV病毒感染的检测在一定程度上弥补TCT检测敏感性及特异性不高的不足[11]。HPV检测取材方便,用于TCT检测的标本同样可以用于HPV的检测,两种检测手段联合检测不仅可以明确已出现宫颈病变的妇女,同时可以预测可能患病的妇女,利于及早进行干预。本研究结果显示联合TCT和HPV-DNA分型检测提高了诊断宫颈癌的敏感度和特异度,同时降低了假阳性率和假阴性率。HPV不仅在不同年龄度妇女的感染率有差异,其感染的不同HPV类型对宫颈的病变宜有显著不同。大部分女性感染HPV是一过性的,只有少部分发展为持续性感染,且这部分感染的HPV类型以高危型HPV-DNA为主[12]。目前认定与宫颈癌宫颈上皮内瘤样病变有关的高危型HPV-DNA共有17个型,分别为HPV16、18、31、33、35、39、45、51、52、53、56、58、59、66、68、73、82[13-15]。本研究选用的HPV-DNA检测试剂包括这17种高危类型,结果显示212例HPV-DNA阳性的标本中,高危型HPV-DNA感染77例,占36.3%。本组病例中,6例患者最终诊断为宫颈癌,其中高危型HPV-DNA感染5(6.5%)例,低危型HPV-DNA1(0.7%)例,提示高危型HPV-DNA感染的患者宫颈癌的发生率显著高于低危型HPV-DNA感染,可见对HPV分型检测可以评估感染患者的罹患宫颈癌的风险程度,达到对不同感染型别HPV患者区分治疗的目的。
综上所述,TCT联合HPV-DNA分型检测可以提高诊断宫颈癌的敏感性和特异性,对宫颈癌的早发现、早治疗有重要临床意义。
[1] 赵 娟,杨银忠,张朝明.人乳头瘤病毒检测对宫颈病变的诊断价值〔J〕.实用癌症杂志,2016,31(1):53-55.
[2] 霍文婧,梁茂盛,韩存芝.人乳头瘤病毒联合薄层液基细胞检查在子宫颈疾病筛查中的应用〔J〕.肿瘤研究与临床,2016,28(2):103-106.
[3] Wang SY,Yang HW,Zhang HT,et al.A surface plasmon resonance-based system to genotype human papillomavirus〔J〕.Cancer Genet Cytogenet,2010,200(2):100-105.
[4] 夏小艳,钟 焱,李耀军.10117例女性公务员宫颈高危型HPV感染与TCT相关性分析〔J〕.中国医学创新,2015,12(30):99-101.
[5] 徐明堂,何春年,许长田,等.宫颈鳞状上皮病变中人如乳头瘤病毒16/18存在状态的研究〔J〕.中华病理学杂志,2013,42(6):400-401.
[6] Arbyn M,Ronco G,Anttila A,et al.Evidence regarding human papillomavirus testing in secondary prevention of cervical cancer〔J〕.Vaccine,2012,30(Suppl 5):F88-F99.
[7] Pimple S,Muwonge R,Amin G,et al.Cytology versus HPV testing for the detection of high-grade cervical lesions in women found positive on visual inspection in Mumbal India〔J〕.Int J Gynaecol Obstet,2010,108(3):236-239.
[8] Dahlstrom LA,Ylitalo N,Sundstrom K,et al.Prospective study of human papillomavirus and risk of cervical adenocarcinoma〔J〕.Int J Cancer,2010,127(8):1923-1930.
[9] 卢振华.宫颈癌筛查技术综述〔J〕.检验医学与临床,2011,8(2):206-208.
[10] Cuzick J,Arbyn M,Sankaranarayanan R,et al.Overview of human papillomavirus-based and other novel options for cervical cancer screening in developed and developing countries〔J〕.Vaccine,2008,26(Suppl 10):K29-K41.
[11] 钟萍萍,顾依群,王 军,等.DNA定量分析在宫颈癌筛查中的应用〔J〕.中华病理学杂志,2013,42(7):469-470.
[12] McAdam M,Sakita J,Tarivonda L,et al.Evaluation of a cervical cancer screening program based on HPV testing and LLETZ excision in a low resource setting〔J〕.PLoS One,2010,5(10):e13266.
[13] 揭伟霞,薛武进,史志华,等.宫颈上皮内瘤变与宫颈癌患者人乳头状瘤病毒感染的临床分析〔J〕.中华医院感染学杂志,2016,26(6):1380-1381,1392.
[14] 赵平森,贾润清,林利芳,等.广东省梅州市24450例女性HPV感染与基因分型〔J〕.中华实验和临床病毒学杂志,2016,30(3):311-314.
[15] 王 睿,卜范峰,田欣欣,等.山东地区女性人乳头瘤病毒感染亚型、多重感染情况及年龄分布差异〔J〕.中国生物制品学杂志,2016,29(1):57-60.
