TEC方案与EC-T序贯化疗对乳腺癌患者的疗效及对白细胞水平的影响
2018-03-08秦雪
秦 雪
乳腺癌是女性最常见的恶性肿瘤之一,在女性全部癌症中所占的构成比例可以达到四分之一,数据显示2012年全球约有167万女性罹患乳腺癌,大约52万患者因乳腺癌死亡,本病的发病率及死亡率仍处于增长之中;我国人群乳腺癌的发病情况也不容乐观[1-2]。化疗在乳腺癌的治疗中占有重要地位,并且具有较好的效果,因为乳腺癌是对化疗最为敏感的实体肿瘤之一,辅助化疗因此而被广泛应用于乳腺癌术后完善治疗并预防复发,我国的乳腺癌辅助化疗应用也十分普遍[3-4]。本文就TEC(多西他赛+表柔比星+环磷酰胺)方案和8周期EC-T序贯方案(表柔比星+环磷酰胺,单药多西他赛,序贯方案)在乳腺癌术后辅助化疗患者中的疗效及对白细胞水平的影响作用等进行分析讨论,为临床化疗方案的选择更多提供参考。
1 资料与方法
1.1 资料与试剂
收集2015年1月到2016年1月以来于本科就诊的确诊为乳腺癌患者106例,均为Ⅱ、Ⅲ期乳腺癌患者,入组时间以在本院就诊确诊日算起;研究对象随机分为TEC组52例,完成6个周期的术后辅助化疗;EC-T组54例,完成4个周期的EC方案化疗,序贯应用4个周期的T化疗;全部患者随访24周,均为女性,年龄33~75岁,中位年龄50.5岁。纳入标准:均为Ⅱ、Ⅲ期乳腺癌患者,初治单侧乳腺癌患者,不包括复发乳腺癌以及炎性乳腺癌,患者原发肿瘤最大径均超过2 cm,经组织学确诊,并进行雌激素受体、孕激素受体以及血管表皮生长因子受体2相关免疫组化指标的检测;一般情况良好,Karnofskv评分为80分以上,心肺肝肾脑等重要器官功能无明显异常;术后标本做常规病理检查。排除标准:排除乳腺其他疾病以及其他恶性肿瘤,严重心肾功能损害,或不能配合本研究的患者。全部患者知情同意。
TEC治疗方案:多西他赛针75 mg/m2+表柔比星针75 mg/m2+环磷酰胺针500 mg/m2,静脉滴注d1,3周为1个周期,共6个周期;EC-T序贯方案:表柔比星100 mg/m2+环磷酰胺500 mg/m2,序贯4个周期,单药多西他赛针75 mg/m2,静脉滴注d1,3周为1个周期,4个周期,共8个周期。比较两种治疗方案的患者临床特征,病理及免疫组化等结果,比较两种化疗方案的完成情况、随访患者总体疗效以及相关副作用及复发、转移、生存情况等。并对白细胞变化情况与化疗进程以及总体疗效等的关联进行分析。
疗效评价采用两种评价标准完成,并进行比较,一种评价标准为Recist 评价标准: 完全缓解为病灶完全消失,无新病灶出现,肿瘤标志下降至正常,维持4周;部分缓解为肿瘤最大直径之和缩小30%以上,维持4周;病情进展为肿瘤最大直径之和增加超过20%或出现新病灶;介于部分缓解和病情进展之间,维持4周为病情稳定。另一种是WHO的评价标准:完全缓解为病灶完全消失,无新病灶出现,肿瘤标志水平下降至正常,维持4周;部分缓解为肿瘤最大直径之和缩小50%以上,维持4周;病情进展为肿瘤双径乘积之和增加>25%或出现新病灶;介于部分缓解和病情进展之间,维持4周为病情稳定。
1.2 统计学方法
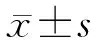
2 结果
2.1 两组一般情况比较
EC-T组(n=54)BMI指数略高于TEC组(n=52),两组的BMI水平分别为(23.98±6.12)kg/m2和(22.34±4.98)kg/m2,P<0.05。两组患者在年龄、偏瘦患者比例、月经状态均未见统计学差别;在肿瘤大小、病理分型以及淋巴结受累等方面也未见统计学差别,见表1。

表1 两组一般情况比较(例,%)
注:组间比较,a为P<0.05。
2.2 两组化疗方案完成情况以及疗效情况比较
TEC组(n=52)颈部淋巴结转移、骨转移和脏器转移的发生率分别为1.92%,3.85%和5.77%,均高于EC-T组(n=54),P<0.05。TEC方案组随访发现1例(1.92%)病情进展死亡,EC-T组未见死亡病例。EC-T方案组患者完全缓解率以及总有效率显著高于TEC组,而病情进展的患者比例显著低于TEC方案组,P<0.05。TEC组和EC-T组的治疗总有效率分别为63.46%和72.22%(Recist评价标准);65.38%和72.22%(WHO评价标准),见表2。
2.3 两组治疗后白细胞计数比较
骨髓抑制情况(血常规中白细胞计数下降),化疗后白细胞计数低于2.0×109/L的病例数,TEC组和EC-T组分别为34例和20例,P<0.05,见表3。

表2 两组化疗方案完成情况以及疗效情况比较(例,%)
注:组间比较,a为P<0.05。

表3 两种治疗方案治疗后白细胞计数情况比较(例,%)
注:组间比较,a为P<0.05。
3 讨论
20世纪50年代开始乳腺癌被当做是1种全身性疾病进行诊治,应运而生的辅助化疗能够有效降低乳腺癌分期并增加保乳机会,患者的长期生存率得到明显改善,所以辅助化疗目前已成为乳腺癌综合治疗方案中的1个不可或缺的重要组成部分[5-6]。超过八成的的浸润性乳腺癌患者接受过化疗,但在我国化疗的完成情况比较差,百分之十左右的患者只接受了不到4个周期的化疗,而指南中明确推荐于辅助化疗的时间为8个周期。近年来发展起来的药物序贯化疗方案疗效更好,且骨髓抑制等毒性反应更轻,但是治疗时间也至少是8个周期,随着相关技术的不断发展完善,众多的辅助化疗方案被开发出来,而它们又各有优缺点[7-9]。本研究中随访TEC组见颈部淋巴结转移、骨转移和脏器转移的出现率分别为1.92%、3.85%和5.77%,均高于EC-T组,P<0.05。TEC方案组随访发现1例乳腺癌进展病例死亡病例,EC-T组未见进展死亡病例。均提示EC-T方案更优于TEC方案。同时本研究还借助Recist疗效评价标准和WHO评价标准对两种方案的治疗有效率等进行了比较,两种评价方法评价结果均提示EC-T方案组患者完全缓解率以及总有效率显著高于TEC组,而病情进展的患者比例显著低于TEC方案组。
最常用于乳腺癌化疗的药物包括蔥环类药,比如多柔霉素和它异构体表柔比星,它们均可以嵌入DNA碱基对之间从而以达到干扰DNA,RNA以及相关蛋白质的合成作用,此外它们还能与DNA在一定条件下形成复合体,对DNA造成不可逆的破坏,此类药物具有一定的肝肾毒性,还有故髓抑制的副作用[9-11]。另外常见的化疗药物还包括紫杉醇类药物,还有目前临床上常用的乳腺癌辅助化疗药物多西他赛等,多西他赛与微管蛋白结合位点的比紫杉醇类更强,因此在体内外试验中也表现出更强的抗肿瘤活性,这两类药物的不良反应主要包括造成粒细胞减少,以及一定的神经系统毒性等[12-13]。众多化疗药物所造成的骨髓抑制可表现为红细胞、血小板和白细胞的减少,严重的中性粒细胞减少等又是导致感染、败血症甚至死亡的主要原因,因此临床化疗中常常适时使用粒细胞集落刺激因子用以纠正各种癌症放化疗药物的副作用,防止粒细胞缺乏引起的严重感染[14-15]。乳腺癌患者白细胞水平减低,提示骨髓抑制,会导致机体免疫功能紊乱,更容易发生转移。本研究中,化疗后白细胞计数出现小于2.0×109/L的病例数,两组分别为34例和20例,P<0.05。提示EC-T方案的骨髓抑制副作用稍低于TEC方案,另外,TEC组见颈部淋巴结转移、骨转移和脏器转移的出现率分别为1.92%、3.85%和5.77%,均高于EC-T组这些都佐证了前述论点,并且提示EC-T方案较TEC更值得临床参考。
总之,本研究提示EC-T化疗方案时间虽然稍长于TEC方案,但两种化疗方案的完成情况相似;两种化疗方案的短期疗效以EC-T方案稍优,且对白细胞计数影响相对较小,提示骨髓抑制作用相对较小,长期疗效需要更长时间的随访更多患者得出。
[1] 陈慧华.乳腺癌药物治疗研究〔J〕.中南医学科学杂志,2012,40(5):509-513,536.
[2] 罗年安,屈亚琦,董 瑞.乳腺癌的治疗进展〔J〕.现代生物医学进展,2015,15(1):160-162.
[3] 冯小勇,何 静,唐保艳,等.三阴性乳腺癌术后辅助TEC方案化疗的疗效及预后〔J〕.吉林医学,2014,35(36):8086-8087.
[4] 杜敏娟,徐晓光.乳腺癌术后化疗中TEC与CEF方案的疗效及毒副作用比较〔J〕.中国卫生标准管理,2015,6(19):120-121.
[5] 谢勤丽,厉红元.长春瑞滨联合顺铂方案用于乳腺癌术后辅助化疗的安全性观察〔J〕.现代中西医结合杂志,2015,24(18):2005-2006.
[6] 郭 涛,许 彬,万越赵辉.乳腺癌术后辅助化疗联合乌苯美司治疗对免疫功能及骨髓抑制的影响〔J〕.现代肿瘤医学,2016,24(21):3408-3410.
[7] 杨红梅.乳腺癌术后辅助化疗30例疗效分析〔J〕.中国保健营养,2016,26(5):346.
[8] 乔 雪.乳腺癌术后辅助化疗的临床分析〔J〕.世界临床医学,2016,10(13):26.
[9] 宣雯霞,郭 泰,王伏生.乳腺癌的治疗进展〔J〕.中国药物与临床,2015(2):203-205.
[10] 王义民.乳腺癌新辅助化疗进展〔J〕.中国普通外科杂志,2014,23(11):1561-1566.
[11] 周 雪,王 娟,马淑梅,等.索拉非尼联合多柔比星对人乳腺癌MDA-MB-231细胞和人肺癌A549细胞抑制作用的研究〔J〕.世界临床药物,2014,35(2):101-105.
[12] 曹 亮,郭彦伟,王志伟,等.多西他赛与紫杉醇在食管癌术后辅助化疗中的安全性分析〔J〕.中国实用医刊,2014,41(7):24-25
[13] 邓权通,王 坤,郑登云.Tau与乳腺癌紫杉醇化疗敏感性关系的研究进展〔J〕.中华乳腺病杂志(电子版),2011,5(3):39-42.
[14] 杨 娜,唐娜萍,龚建平,等.某院肿瘤患者使用升白细胞药的情况分析〔J〕.中国药师,2016,19(5):925-927.
[15] 周建伟,李海金,尚官敏,等.乳腺癌术后化疗患者医院感染的病原学分析〔J〕.中华医院感染学杂志,2014,24(11):2760-2762.
