胺碘酮治疗对充血性心力衰竭患者血清TNF-α、IL-6、IL-8及血液流变学的影响
2018-03-06郭飞刘小慧刘新民关杨董建增
郭飞,刘小慧,刘新民,关杨,董建增
充血性心力衰竭(CHF)是临床上常见的一种综合征[1],是各种心脏器质性及功能性疾病的严重阶段及最终结局,可导致机体发生严重血液流变学障碍。流行病学调查发现,近年来,CHF发病率呈现明显逐年增长趋势[2],严重威胁着我国居民的身体健康及生命安全。目前,临床常用治疗CHF药物有不同程度负性肌力的作用等不足之处。胺碘酮作为一种无负性肌力作用药物[3],广泛应用于临床心率失常治疗方面。本研究旨在探讨胺碘酮对CHF患者血清肿瘤坏死因子α(TNF-α)、白细胞介素6(IL-6)、白细胞介素8(IL-8)及血液流变学指标的影响,试图为胺碘酮临床应用提供一定理论依据。
1 资料与方法
1.1 研究对象 收集2016年3月~2017年3月于北京安贞医院心内科住院治疗的94例CHF患者为研究对象,所有受试者均符合美国Framingham慢性充血性心力衰竭诊断标准[4],男性57例,女性37例,年龄56~81岁,平均年龄(64.28±4.52)岁,均为收缩性心力衰竭,其中原发病为冠心病者41例,心肌病23例,肺心病18例,风湿性心脏病12例。纳入标准:①符合美国Framingham慢性充血性心力衰竭诊断标准者;②年龄55~84岁,性别不限者;③患者及家属同意签署本研究知情同意书者。排除标准:①排除伴有其他心脏扩大性心肌病、心肌梗死或者心源性休克者;②排除伴急慢性感染者;③排除伴肝脏、肾脏、肺脏及肿瘤等严重疾病者;④排除伴糖尿病、严重电解质紊乱及自身免疫性疾病者;⑤排除同期参与其他研究者。按照随机分组原则,分为治疗组与对照组,每组各47例,治疗组中男性26例,女性21例,年龄56~78岁,平均年龄65.47±4.26岁,心功能(NYHA)分级Ⅲ级30例,Ⅳ级17例,原发病为冠心病19例,心肌病11例,肺心病10例,风湿性心脏病7例,对照组中男性28例,女性19例,年龄57~81岁,平均年龄66.12±4.57岁,心功能(NYHA)分级Ⅲ级29例,Ⅳ级18例,原发病为冠心病者22例,心肌病12例,肺心病8例,风湿性心脏病5例。两组患者在年龄、性别、心力衰竭原因等一般资料比较,均无统计学意义(P>0.05)。本研究经本院伦理委员会批准进行。
1.2 治疗方法 两组均给予临床常规治疗,采用利尿剂、强心剂、血管紧张素转换酶抑制剂等,存在感染患者给予抗生素联合治疗;治疗组在此基础上给予口服胺碘酮片(商品名:可达龙,国药准字:H19993254,杭州赛诺菲制药有限公司)治疗,200 mg,治疗第1周3/d用药,第2周给予2/d,自第3周起1/d,维持治疗8周。同时嘱患者卧床休息、饮食低盐,给予吸氧等辅助治疗,注意水、电解质、酸碱平衡。
1.3 观察指标 ①血清学指标:采集所有受试者清晨空腹状态下静脉血5 ml,3000 r/min,离心5 min,分离血清后于-20℃冰箱保存,待检。采用酶联免疫吸附试验(ELISA)检测受试者血清TNF-α、IL-6、IL-8水平,利用Access全自动生化仪,采用免疫荧光法检脑钠肽(BNP)水平,试剂盒由上海酶联生物有限公司提供,具体操作严格按照试剂盒说明进行。②血液流变学指标:采用北京中勤世帝科学仪器有限公司LG-R-80E全自动血液粘度测试仪,检测血液流变学指标全血粘度、血浆粘度、红细胞电泳时间(ET)、红细胞聚集指数(EAI)、血小板聚集率(PAR)、纤维蛋白原(FIB)、红细胞比积(HCT)水平,具体操作严格按照仪器使用说明进行。
1.4 疗效判定 以心功能改善为Ⅱ级以上及或达到Ⅰ级,临床症状及体征基本消失判定为显效;以心功能改善至Ⅰ级或未达到Ⅰ级,临床症状及体征有所改善判定为有效;以心功能未见明显改善甚至加重判定为无效。临床总有效率=(显效+有效)/n x100%。
1.5 统计学分析 利用统计学软件SPSS 19.1进行统计学分析,计量资料用均数±标准差(±s)表示,若符合正态分布,则两两比较采用t检验,若不符合正态分布,则采用非参数检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床有效率比较 治疗组总有效率为91.49%,高于对照组的总有效率72.34%,差异有统计学意义(P<0.05),表1。
2.2 两组血清TNF-α、IL-6、IL-8水平比较 治疗前,治疗组与对照组血清TNF-α、IL-6、IL-8水平比较,差异无统计学意义(P>0.05),治疗后,治疗组血清TNF-α、IL-6、IL-8水平均明显低于治疗前,差异有统计学意义(P<0.05),且治疗组血清TNF-α、IL-6、IL-8水平明显低于对照组(P<0.05),对照组血清IL-6、IL-8水平均明显低于治疗前(P<0.05),与治疗前血清TNF-α水平比较,差异无统计学意义(P>0.05),表2。
2.3 两组血液流变学指标比较 治疗前两组血液流变学指标比较,差异无统计学意义(P<0.05),治疗后,治疗组高切全血粘度、低切全血粘度、血浆粘度、ET、EAI、PAR、FIB、HCT水平均明显低于治疗前,且低于对照组(P<0.05),对照组高切全血粘度、低切全血粘度、血浆粘度、ET、EAI、PAR、FIB、HCT水平低于治疗前,但差异无统计学意义(P<0.05),表3。
2.4 两组BNP、左室射血分数(LVEF)水平比较 治疗前,两组BNP、LVEF水平比较,差异无统计学意义(P>0.05),治疗后,两组BNP水平明显低于治疗前,且治疗组明显低于对照组(P<0.05),两组LVEF水平明显高于治疗前,且治疗组明显高于对照组(P<0.05),表4。
3 讨论
CHF是高血压、冠心病、扩张性心肌病等器质性心脏疾病的终末阶段,是一种慢性进展性、预后差的临床常见疾病[5]。近年来,我国CHF发病率呈逐年上升趋势,CHF死亡率较高,预后差,其5年生存率几乎与恶性肿瘤一致,给居民身体健康及生命安全构成了极大威胁。临床在治疗CHF方面取得了巨大进步。目前用于治疗CHF的药物主要有地高辛、β受体阻断剂、血管紧张素受体拮抗剂等[6],具有一定疗效及适应症,但同时具有不同程度副作用及负性肌力的作用等。
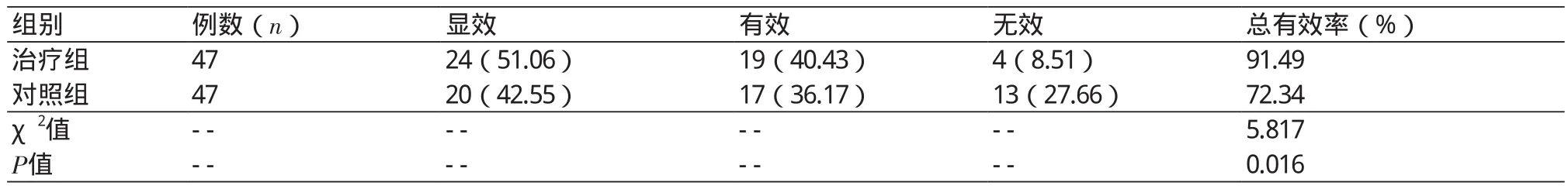
表1 两组临床有效率比较结果[n(%)]
表2 两组血清TNF-α、IL-6、IL-8水平比较(±s)

表2 两组血清TNF-α、IL-6、IL-8水平比较(±s)
注:TNF-α:肿瘤坏死因子-α;IL-6:白细胞介素-6;IL-8:白细胞介素-8;同组与治疗前比较,aP<0.05;与对照组比较,bP<0.05
组别 例数(n) TNF-α(pg/ml) IL-6(pg/ml) IL-8(pg/ml)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后治疗组 47 10.64±4.87 8.51±3.21ab 14.03±5.25 5.42±2.17ab 39.04±11.28 14.36±6.24ab对照组 47 10.75±4.73 10.56±5.02 15.21±6.35 9.76±4.20a 38.69±10.37 24.51±8.06a
表3 两组血液流变学指标比较结果(±s)
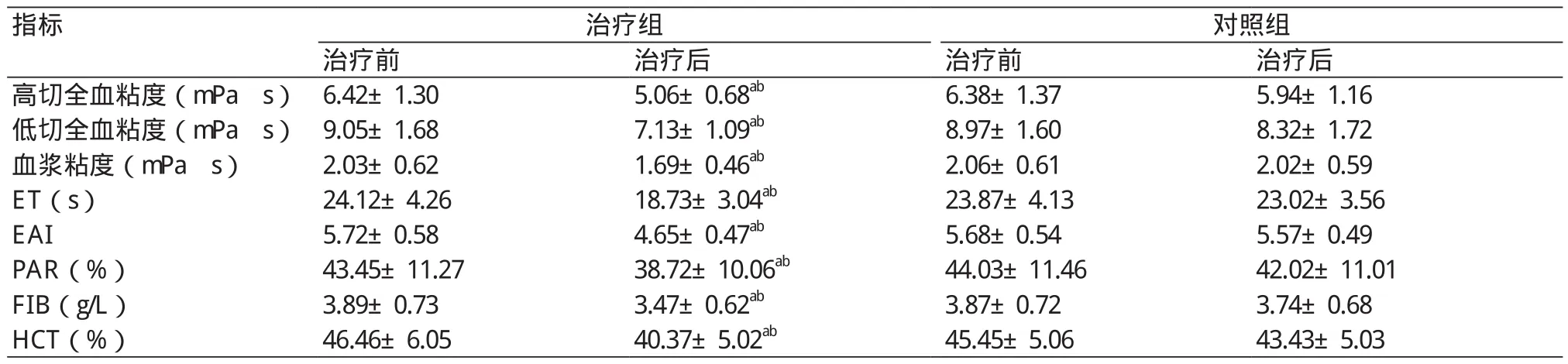
表3 两组血液流变学指标比较结果(±s)
注:ET:红细胞电泳时间;EAI:红细胞聚集指数;PAR:血小板聚集率;FIB:纤维蛋白原;HCT:红细胞比积;同组与治疗前比较,aP<0.05;与对照组比较,bP<0.05
对照组治疗前 治疗后 治疗前 治疗后高切全血粘度(mPa s) 6.42±1.30 5.06±0.68ab 6.38±1.37 5.94±1.16低切全血粘度(mPa s) 9.05±1.68 7.13±1.09ab 8.97±1.60 8.32±1.72血浆粘度(mPa s) 2.03±0.62 1.69±0.46ab 2.06±0.61 2.02±0.59 ET(s) 24.12±4.26 18.73±3.04ab 23.87±4.13 23.02±3.56 EAI 5.72±0.58 4.65±0.47ab 5.68±0.54 5.57±0.49 PAR(%) 43.45±11.27 38.72±10.06ab 44.03±11.46 42.02±11.01 FIB(g/L) 3.89±0.73 3.47±0.62ab 3.87±0.72 3.74±0.68 HCT(%) 46.46±6.05 40.37±5.02ab 45.45±5.06 43.43±5.03指标 治疗组
表4 两组BNP、LEVF水平比较结果(±s)

表4 两组BNP、LEVF水平比较结果(±s)
注:BNP:脑钠肽;LVEF:左室射血分数;同组与治疗前比较,aP<0.05;与对照组比较,bP<0.05
组别 例数(n) BNP(pg/ml) LVEF(%)治疗前 治疗后 治疗前 治疗后治疗组 47 702.12±396.45 468.29±220.16ab 0.47±0.14 0.67±0.13ab对照组 47 679.35±304.27 562.45±226.34a 0.48±0.12 0.54±0.14a
胺碘酮是一种能够充分扩张血管,有效改善心肌缺血、降低心率的多通道阻断剂,是临床上常用的广谱抗心律失常药物[7]。胺碘酮可有效阻滞钠、钾等多种离子通道,减慢窦性心律,减慢心房及房室结、房室旁道传导,还可以扩张血管平滑肌,增加心肌供血量,有效控制心率失常治标的同时,还有改善心功能、扩张心血管治本的作用。临床研究[8]表明,胺碘酮在治疗CHF方面,不仅不加重患者心衰,甚至可增加LVEF,有效改善患者血流动力学,且无负性肌力作用,因此成为了CHF合并心律失常治疗的一线药物。但因其药理学特性多样,其治疗CHF具体作用机制尚不明确,其治疗有效性及可靠性,仍需更多临床实践证实。CHF发生时常发生血液粘滞度升高等一系列血液流变学改变,严重影响患者心脏功能,有效改善血液流变学可有效降低CHF患者心脏负荷,有助于增加心肌供氧,改善心功能。胺碘酮对于CHF合并室性心律失常患者的血流动力学指标具有改善作用,但其对于CHF血液流变学影响甚少。细胞因子参与CHF疾病的发生及发展过程,研究表明[9],TNF-α、IL-6、IL-8在CHF发病过程中扮演重要角色。因此,本研究旨在探讨胺碘酮对CHF患者血清TNF-α、IL-6、IL-8水平及血液流变学影响,为胺碘酮临床应用提供一定可靠的理论依据。
本研究结果表明,胺碘酮治疗CHF临床总有效率为91.49%,明显高于常规治疗的总有效率,提示胺碘酮对于CHF具有良好的治疗作用,与罗玉钊等[10]研究结果一致;TNF-α是机体细胞因子网络关键因子[11],其过表达可直接损伤心肌纤维,导致心肌细胞间质分裂等一系列炎症反应发生,促进CHF疾病进展。IL-6、IL-8同样是机体重要促炎因子,由T淋巴细胞、巨噬细胞、单核细胞及内皮细胞、成纤维细胞等分泌释放,是机体炎症反应的重要介质。研究表明,TNF-α、IL-6、IL-8在CHF患者血清中均呈现高水平表达,参与CHF疾病发生及进展过程。本研究结果显示,治疗组TNF-α、IL-6、IL-8较治疗前均明显降低,且均低于常规治疗组治疗后水平,提示胺碘酮可有效降低CHF患者血清TNF-α、IL-6、IL-8水平,减少炎症反应,有利于减少心肌损伤,改善心功能;CHF患者血液流变学改变可严重影响患者心功能,血液粘度升高,可导致循环减慢,血管及组织缺血缺氧,严重可导致心脏代偿能力丧失,加重CHF发展。胺碘酮可有效改善全血粘度、血浆粘度、ET、EAI、PAR、FIB、HCT等血液流变学指标,全血及血浆粘稠度降低,红细胞聚集性下降,红细胞变性及弹性增加,有利于恢复血液循环,恢复心功能。由此可见,胺碘酮可有效降低CHF患者炎症反应,改善患者血液流变学指标,有利于患者恢复心功能,治疗CHF具有良好的临床疗效。
综上所述,本研究结果表明,胺碘酮治疗CHF疗效显著,可有效降低CHF患者炎症因子水平,改善血液流变学指标,值得临床推广应用。
[1]江建华. 中西医结合治疗充血性心力衰竭的研究进展[J]. 实用心脑肺血管病杂志,2013,21(5):9-10.
[2]金雪娟,周京敏,葛均波. 心力衰竭流行病学的研究进展[J]. 中国临床医学,2013,20(6):852-5.
[3]刘培光,李宏伟. 胺碘酮在急性和慢性心房颤动中的应用进展[J].国际心血管病杂志,2016,43(3):155-7.
[4]Jessup M,Abraham WT,Casey DE,et al. 2009 focused update: ACCF/AHA guidelines for the diagnosis and management of heart failure in adults: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines developed in collaboration with the International Society for Heart and Lung Transplantation[J]. Journal of the American College of Cardiology,2009,53(15):1343-82.
[5]闫学源.充血性心力衰竭临床诊疗进展[J].甘肃医药,2015,34(3):191-3.
[6]李杰,孙振锋,刘亚娟. β-受体阻滞剂联合常规抗心衰药物治疗充血性心力衰竭的临床价值[J]. 湖南中医药大学学报,2016,36(A01):395.
[7]苗迎春,张革萍,闫良. 胺碘酮治疗心律失常的疗效观察[J]. 中国妇幼健康研究,2016,27(S1):1253-4.
[8]顾惠民,汪国爱. 胺碘酮对充血性心力衰竭合并室性心律失常患者血流动力学及心电指标的影响[J]. 中国农村卫生事业管理,2013,33(02):226-8.
[9]杨晓霞,杨衍涛,马莉,等. BNP、CRP、TNF-α、IL-6与慢性充血性心力衰竭的诊断和心功能分级相关性[J]. 兰州大学学报(医学版), 2012,38(2):40-2.
[10]罗玉钊,陈炎,何洪. 胺碘酮治疗充血性心力衰竭合并室性心律失常的效果[J]. 中国医药导报,2015,12(8):57-60.
[11]Tian M,Yuan YC,Li JY,et al. Tumor necrosis factor-αand its role as a mediator in myocardial infarction: A brief review[J]. Chronic Diseases & Translational Medicine,2015,1(1):18-26.
