CTA在颅内动脉瘤夹闭术后随访中的应用与常见并发症分析
2018-02-20张丽娟吕发金
姜 雪 张丽娟 黄 琳 吕发金
颅内动脉瘤夹闭术应用广泛,但术后并发症多,对预后影响大。Lee等[1]认为颅内动脉瘤夹闭术后患者约有10%的致残、致死率,须长期随访。目前动脉瘤夹闭术后的随访研究内容较为局限,以致残率和致死率为重点,或仅在临床角度进行研究,且从影像学角度出发者多以证实检查技术的有效性或比较夹闭术与栓塞术的疗效为主[2-3]。本研究回顾性分析患者的CTA随访资料,在探讨CTA检查在颅内动脉瘤夹闭术后的并发症随访中的应用价值的基础上,深入探讨常见、严重并发症,从而在一定程度上辅助临床工作。
方 法
1.一般资料
回顾分析2012年1月~2016年5月我院收治的251例动脉瘤夹闭术后患者的临床及影像资料,其中男86例,年龄17~72岁,平均(50.7±10.0)岁,女165例,年龄25~74岁,平均(52.8±9.1)岁。纳入标准:①颅内动脉瘤夹闭术后;②术前接受CTA检查;③术后至少1次CTA复查,且第1次复查在术后2周内。排除标准:①术前有脑出血、血管痉挛;②有其他可导致血肿、血管痉挛等并发症的颅内病变。251例患者起病方式及其中230单纯或合并SAH患者的Hunt-Hess分级见表1。
2.仪器与方法
采用GE Discovery HD750 CT或GE LightSpeed VCT扫描仪。以Medrad Stelant高压注射器经肘静脉注射对比剂(优维显,370mgI/ml),速率4.0ml/s。扫描顺序为:先小剂量团注测试,再行头部或头颈部VCT DSA扫描,对比剂用量分别为4.0ml及45.0~55.0ml,并以相同速率跟注生理盐水,用量分别为15.0ml及40.0ml[4]。扫描参数:平扫及增强管电压分别为100kV及120kV;管电流250~450 mA,层厚、层间距均为5mm,螺距0.531(头部)、0.969(头颈部),FOV 20~24cm;重建层厚为0.625mm。
3.图像后处理与分析
将原始图像传至GE AW 4.6工作站进行后处理,调节合适的VR图像的阈值,使图像清晰,满足诊断需要。
由2名有经验的影像诊断医师对比患者术前及术后的CTA图像,统计并发症情况,包括:脑出血、脑积水、脑软化灶、载瘤动脉狭窄、血管痉挛、动脉瘤夹闭不全、瘤夹脱落及动脉瘤的新生和复发。
脑出血诊断标准:手术前后对比,表现为术后术区新增的团块状高密度影。
脑积水诊断标准:超过双尾指数(Hensson脑室指数)上限即诊断为脑积水,双位指数指经尾状核平面侧脑室前角的宽度与同一平面颅骨内板间的宽度之比。正常上限为:<36岁为0.16,36~45岁为0.17,46~ 55岁为 0.18,56~ 65岁为 0.19,66~ 75岁 为 0.20,76~ 85岁 为 0.21,86~ 100岁 为0.25[5]。
脑软化灶诊断标准:复查时间超过1个月,术区低密度病灶,伴负占位效应。
载瘤动脉狭窄诊断标准:瘤夹所在处动脉横截面积与该处前后正常血管横截面积的比值<50%(即狭窄程度>50%)。
血管痉挛诊断标准:术前排除血管痉挛,术后某1支或多支血管管腔狭窄样改变[6]。并根据动脉瘤所在的血管分组,记录术后血管痉挛部位。
动脉瘤新生标准:动脉瘤已被完全夹闭,术区以外的区域新生动脉瘤。
动脉瘤复发标准:动脉瘤已被完全夹闭,术区原位置再次出现动脉瘤。
4.统计学分析
采用SPSS 19.0统计分析软件,计量资料以表示,计数资料以百分数表示。前交通动脉瘤左、右翼点入路手术导致血管痉挛的比较采用卡方检验,动脉瘤夹闭术后血管痉挛分布的比较采用列联表检验或Fisher精确概率法检验。以P<0.05为差异有统计学意义。
结 果
动脉瘤、瘤夹及随访时间的基本情况见表2。
1.动脉瘤夹闭术后并发症
第1次复查中,2例(2/251,0.80%)动脉瘤夹闭不全,且均为前交通分叶状动脉瘤,45例(45/251,17.93%)患者同时合并2种并发症,5例(5/251,1.99%)患者同时合并3种并发症,1例(1/251,0.40%)患者同时合并4种并发症;第4及第5次复查均未发现异常。第1~3次复查并发症情况见表3。部分并发症见图1~3,载瘤动脉狭窄(图1),血管痉挛(图2),动脉瘤夹闭不全(图3)。
2.动脉瘤夹闭术后血管痉挛的发生及分布
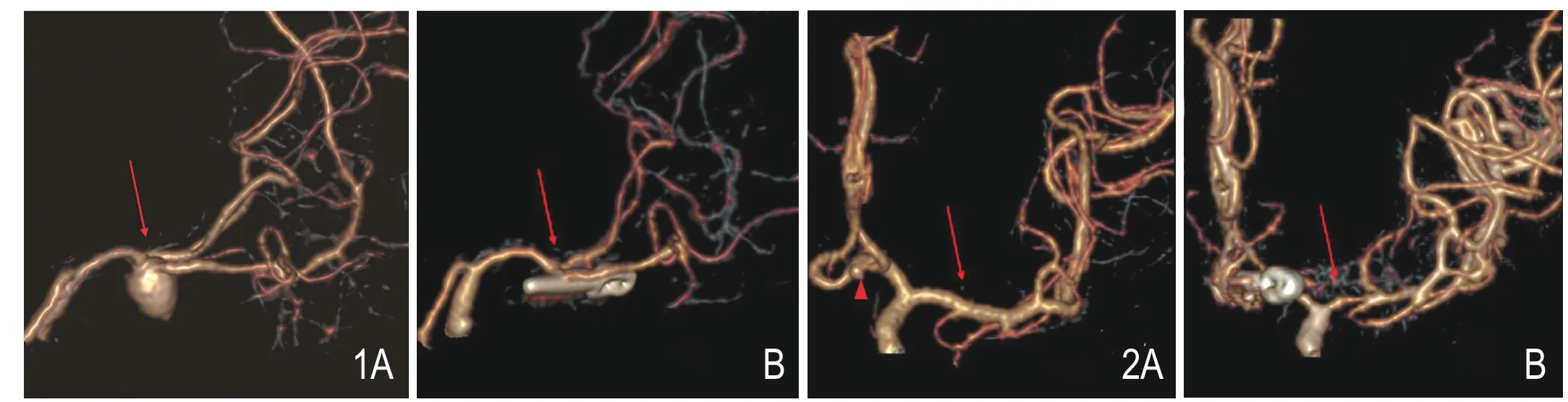
图1 女,52岁,左侧大脑中动脉分叉处动脉瘤。A.颅内动脉瘤夹闭术前CTA检查。B.术后11天复查CTA示载瘤动脉狭窄(箭),远端血管较术前明显变细,提示血管痉挛。图2 女,46岁,前交通动脉瘤(箭头)。A.颅内动脉瘤夹闭术前CTA检查,Willis前循环各血管显示良好。B.术后11天复查CTA大脑前动脉A1段及大脑中动脉M1段较前明显变细,且粗细不均,提示血管痉挛(箭)。
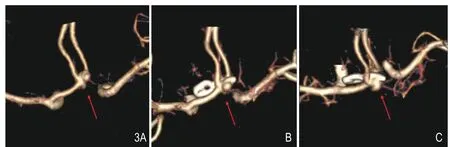
图3 男,62岁,前交通动脉(箭)。A.颅内动脉瘤夹闭术前CTA检查。B、C.术后8天复查CTA示夹闭不全,可见动脉瘤残存(箭)。

表1 动脉瘤夹闭术后患者的基本情况[例(%)]
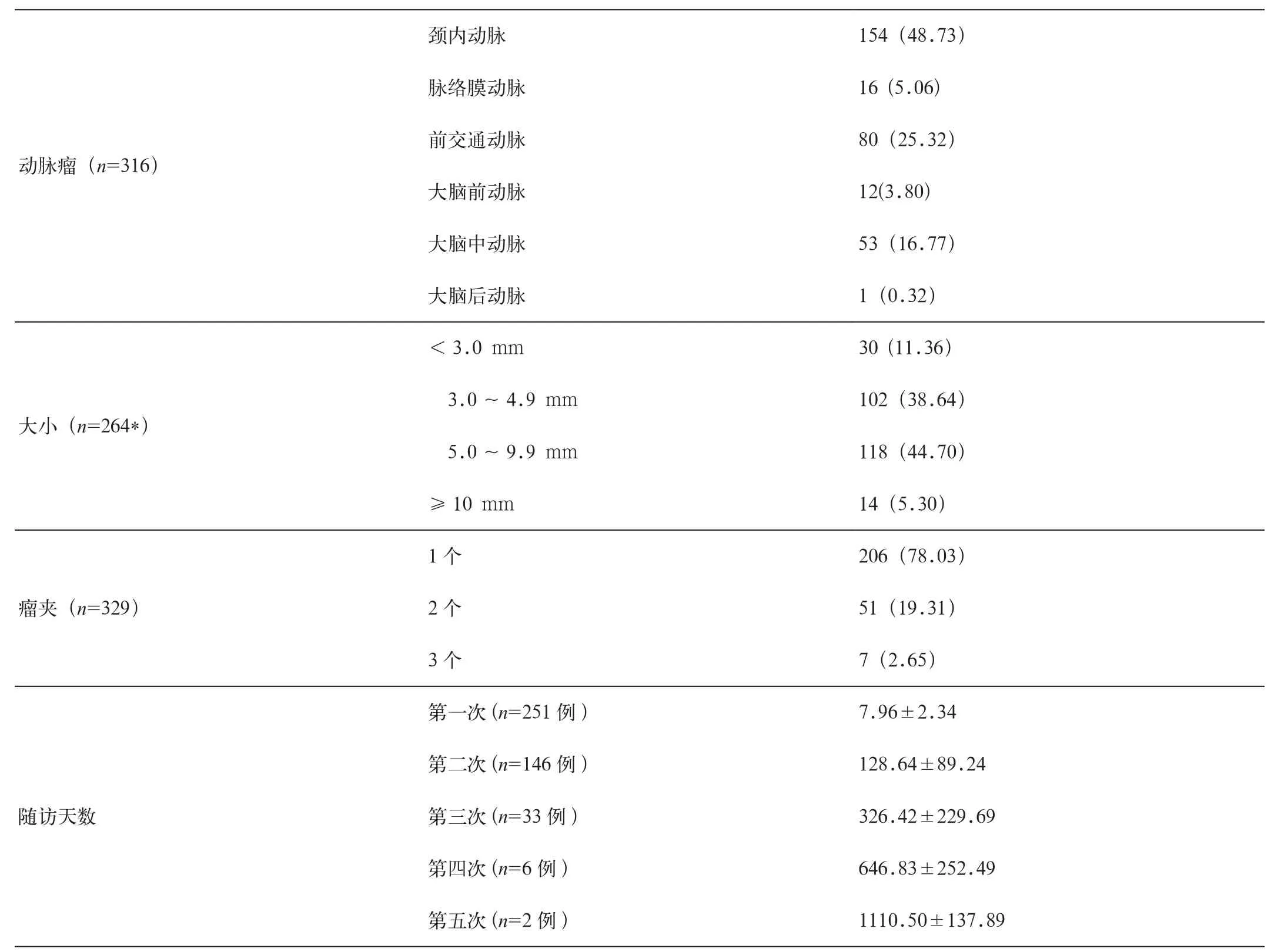
表2 动脉瘤、瘤夹及随访时间的基本情况[例(%)]
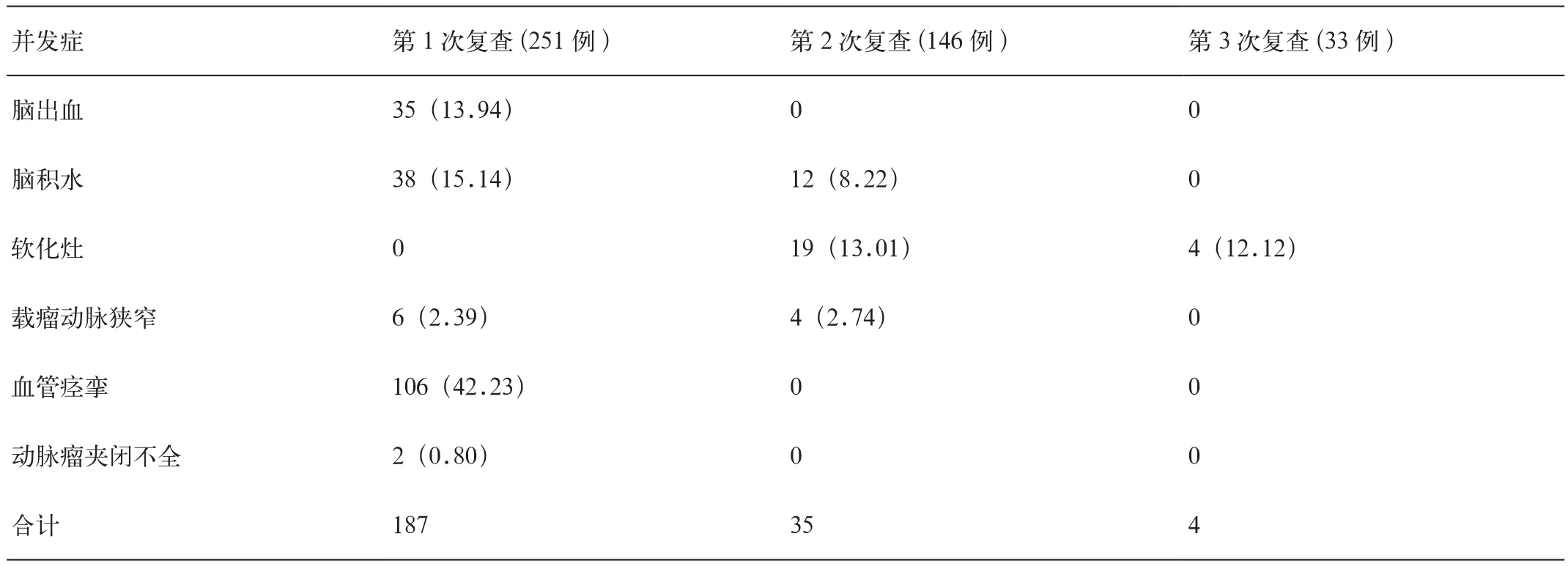
表3 动脉瘤夹闭术后并发症情况[例(%)]
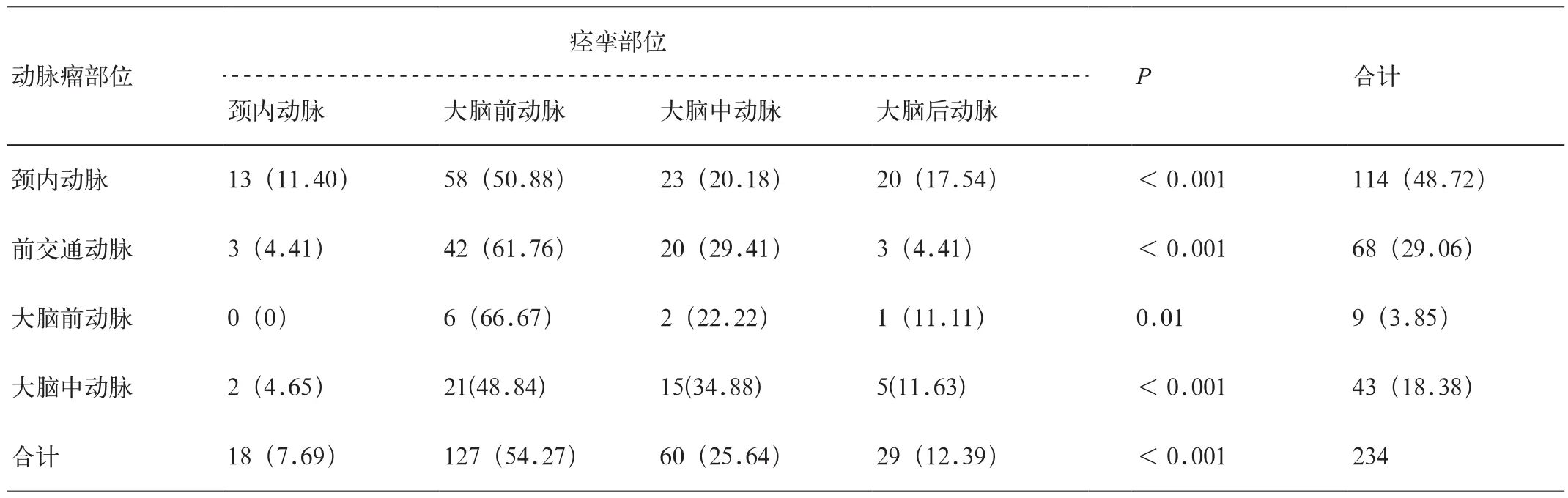
表4 动脉瘤夹闭术后血管痉挛发生及分布情况[支(%)]
动脉瘤夹闭术后血管痉挛患者共106例,234支痉挛血管,且多见于大脑前动脉(127/234,54.27%,P<0.001),其次是大脑中动脉(60/234,25.64%,P< 0.001),见表 4。
3.前交通动脉瘤左、右翼点入路致血管痉挛比较
前交通动脉瘤患者共80例,左翼点入路手术51例,其中18例发生痉挛,右翼点入路手术29例,其中15例发生痉挛,不同入路的方式患者发生血管痉挛的差异无统计学意义(P=0.151)。
讨 论
CTA因其无创、扫描速度快、纯钛夹伪影小,可作为动脉瘤夹闭术后随访的方法[7-8]。而肖华等[9]通过比较3D-CTA和3D-DSA在动脉瘤术后的随访价值,得出CTA评价动脉瘤夹闭不全或载瘤动脉狭窄的敏感度、特异度、阳性及阴性预测值均为100%,准确性与DSA结果一致。和他们不同的是,本研究在探讨CTA随访价值的基础上,着重于并发症本身,即通过CTA检查出各种并发症的发生率,并进一步研究探讨最常见者,从而及时、准确地为临床术后治疗、护理提供影像学证据。
传统增强CT扫描着重于显示颅内病变,如脑出血(35/251,13.94%),而CTA可在此基础上更好地显示血管痉挛。本研究发现,血管痉挛是动脉瘤夹闭术后早期最常见的并发症(106/251,42.23%),与既往研究[10-11]报道的40.0%~48.8%基本一致。Zaidat等[10]对血管痉挛的诊断主要采用经颅多普勒(transcranial Doppler,TCD)的平均峰流速(peak mean velocity,PMV)≥160cm/s和DSA或CTA动脉狭窄≥50%。本研究也证实CTA对血管痉挛诊断有效。而经颅多普勒超声探头的挤压可能会对术区产生创伤为患者带来痛苦,DSA本身为有创检查,均不适合术后血管痉挛的检查,CTA可作为术后血管痉挛的首选检查。
血管在术中牵拉受损可致痉挛,本研究显示,血管痉挛好发于大脑前动脉(127/234,54.27%,P<0.001),可能和我院动脉瘤夹闭术所选的翼点入路方式有关。无论左或者右翼点入路,均可能对大脑前动脉有一定程度的牵拉。Vadikolias等[12]认为优势半球血流速度及稳定性高于非优势半球,理论上讲左右翼点入路或许对血管的影响有所不同。本研究分析前交通动脉瘤左、右翼点入路手术对血管牵拉损伤而引起的痉挛情况,发现两种入路方式对大脑半球的血管损伤差异无统计学意义(P=0.151)。但术前SAH的患者也可能并发血管痉挛,如出现该情况,为减少痉挛血管再次受到刺激,手术应尽量选择无痉挛侧入路。
本研究中,动脉瘤夹闭术后首次复查发现脑积水38例(38/251,15.14%),稍低于Li等[11]报道的16.4%,可能的原因是Li等Meta分析纳入的文献中患者的Hunt-Hess分级12%为IV或V级,而本研究中多数患者Hunt-Hess分级较低。载瘤动脉狭窄发生率低,但后果严重,可能导致远段血管供血不足所致脑梗死,CTA随访可提示临床以进一步治疗。
本研究中,术后动脉瘤夹闭不全的发生率为0.80%(2/251),低于Murphy等[13]报道的4.6%,原因可能为:①动脉瘤的部位、形状、与载瘤动脉及邻近颅骨的关系;Acevedo等[14]认为宽瘤颈和大囊状的动脉瘤更易残留,而本研究2例患者均为前交通分叶状动脉瘤,提示分叶状动脉瘤可能更易残留;②术中对瘤夹使用的判断精确,本研究对7个动脉瘤在夹闭术中使用3个瘤夹,增加瘤夹数量或可减低动脉瘤夹闭不全的发生率。分叶状动脉瘤多见于前交通动脉及大脑中动脉分叉处,Jeon等[15]研究发现对大脑中动脉瘤可根据瘤颈的不同而选择相应的夹闭方式,从而达到满意的治疗效果,通过CTA的VR图像能准确地从多个角度判断动脉瘤瘤颈的分类,有助于术中瘤夹及夹闭方式的判断。本组多次复查均未见新生或复发动脉瘤,可能与部分患者随访时间较短以及动脉瘤夹闭不全的低发生率有关。
本研究的局限性:①属回顾性分析,失访率较高,无法统计夹闭术后死亡率;②第3~5次复查样本较少,有待进一步延长随访时间。
总之,动脉瘤夹闭术后血管痉挛发生率高,CTA随访复查有利于早发现、早治疗,从而改善患者预后。本研究结果提示术后血管痉挛好发于大脑前动脉。且前交通动脉瘤患者左、右翼点入路手术导致血管痉挛的发生率相似。
