结痂性膀胱炎1例报告并文献复习
2018-02-13黄凯杜国伟丁协刚李胜刘同族
黄凯 杜国伟 丁协刚 李胜 刘同族
结痂性膀胱炎是一种罕见疾病,系因尿素分解菌(最常见的是解脲棒状杆菌)分解尿素破坏膀胱内正常酸碱平衡,导致大量钙盐沉着,从而引起广泛的膀胱壁钙化[1-4]。尿素分解菌可以形成生物膜,如果钙化清除不完全,这种细菌可能会持续存在。解脲棒状杆菌生长缓慢,在快速尿液培养中经常被忽略,特别是在细菌负荷较低的情况下,这样就给该病的诊断提出了挑战。结痂性膀胱炎的诊断应以无菌性脓尿为基础,尿排泄系统的特征性钙化,通过CT及膀胱镜检查明确诊断[5]。对于本病的诊治,国内外尚无较好的手段,常规治疗方法包括抗感染、酸化尿液及病灶刮除等。本文对1例结痂性膀胱炎患者行钬激光碎石+膀胱病损等离子电切联合膀胱灌注治疗,效果满意。现结合文献复习报告如下。
病例报告
患者,男,62岁,2017年9月23日因右侧腰背部疼痛不适于外院检查发现右肾结石,2017年10月2日外院彩超示:右输尿管结石并右肾积水;右肾结石;左肾小结石。当日于该医院行右侧输尿管镜气压弹道碎石术,术中留置右侧双J管。术后第二天患者出现尿频、尿急、尿痛不适,日间排尿次数达20多次,每次尿量约50 ml,予头孢类抗生素抗炎治疗,上述症状无好转,术后第八天拔出双J管,患者上述症状仍无改善。经多次反复抗感染治疗1月余,上述症状仍无明显好转。患者2017年11月12日于当地医院复查膀胱彩超,结果显示膀胱充盈不佳,膀胱容积约100 ml,膀胱壁反射增强,均匀性增厚,毛糙,其后方可见液性暗区与之相通,其内可见数枚强光光斑,伴浅淡声影。全腹部CT示:双肾大小、形态正常,肾实质内未见异常高、低密度灶,左侧肾盂内见点状高密度影,双侧输尿管未见积水、扩张,膀胱容积缩小,壁增厚、毛糙,见环形曲线状钙化灶,后壁憩室样突出(图1)。为求进一步诊治,患者于2017年11月13日入住我院泌尿外科,入院后尿常规检查示:尿白细胞1 897.3/μl(++),尿红细胞4 119.9/μl(+++),尿pH 6.8,尿细菌及真菌培养均为阴性,血沉及结核蛋白芯片检查无异常。予头孢类抗生素预防感染后于2017年11月16日行经尿道膀胱钬激光碎石+膀胱病损黏膜等离子电切术,术中膀胱镜检见膀胱黏膜层布满结石样钙化灶,周围弥漫白色絮状坏死组织(图2)。由于患者膀胱黏膜环形钙化,需首先经钬激光碎石后方可有效切除膀胱黏膜病损。术后病检结果回报示:黏膜组织慢性炎性细胞浸润,可见明显钙化(图3)。结石成分分析提示为碳酸磷灰石和一水草酸钙结石,未见其他尿酸类、磷酸镁胺类结石。根据既往病史,结合实验室检查和膀胱镜检及影像学检查,考虑诊断为结痂性膀胱炎。术后给予抗感染治疗,并予庆大霉素(80 000 U×4 ml)和0.9%氯化钠注射液(50 ml)膀胱灌注,每周1次。患者出院后1个月复查,上述症状较前好转,尿路平片仍可见膀胱黏膜钙化灶,遂再次行等离子膀胱黏膜切除术,术后继续予庆大霉素灌注治疗1个月(方法同前)。术后半年随访,复查膀胱彩超示:膀胱黏膜层仍可见少许钙化,膀胱容积较前稍增加,患者尿频、尿急等膀胱刺激症状完全消失。

A:冠状面;B:横截面图1 盆腔CT示膀胱容积缩小,壁增厚、毛糙,见环形曲线状钙化灶
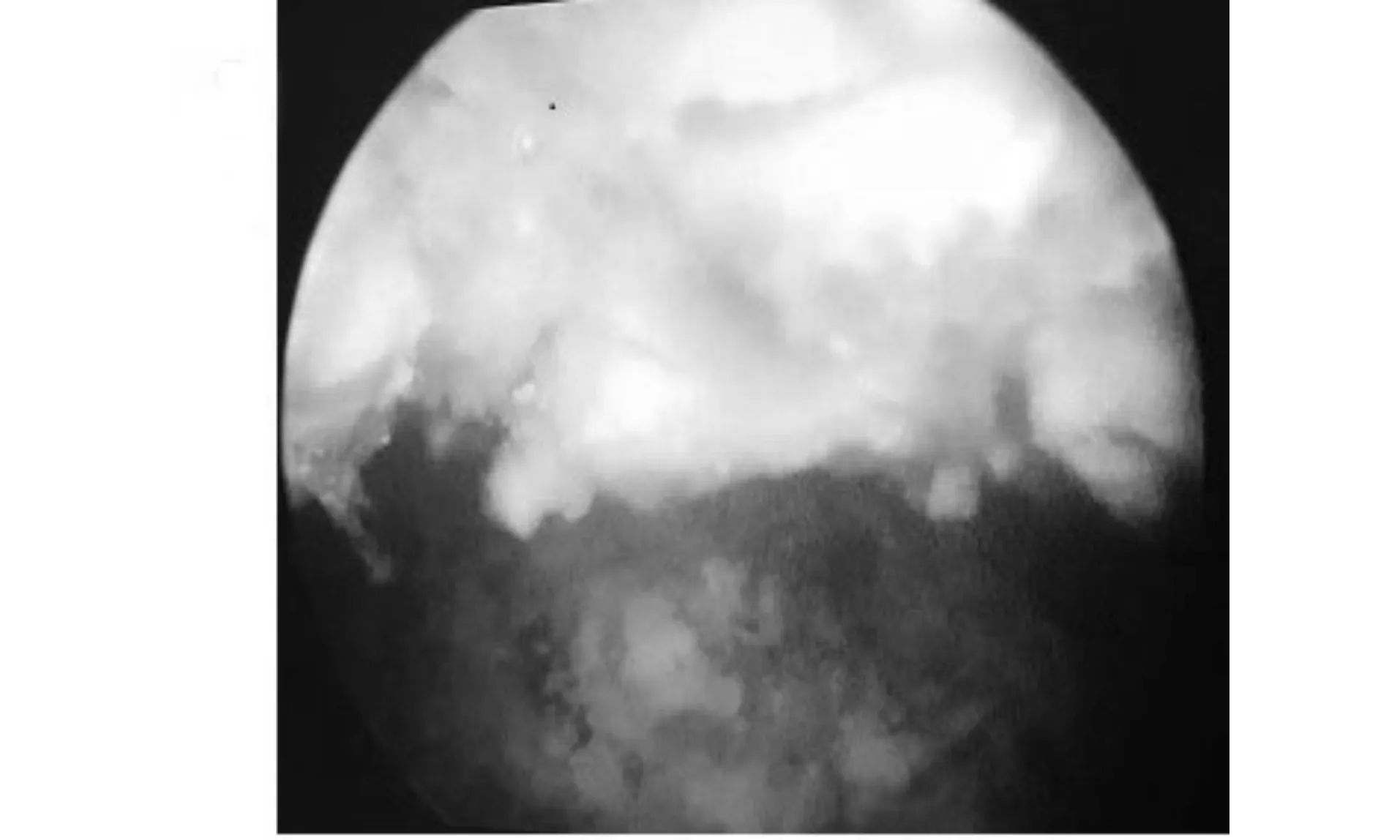
图2 膀胱镜检见膀胱黏膜层布满结石样钙化灶,周围弥漫白色絮状坏死组织

A:黏膜组织慢性炎性细胞浸润,伴黏膜组织坏死(箭头指示);B:膀胱黏膜层可见明显钙化灶(箭头指示)图3 膀胱黏膜组织切片(HE染色,×100)
讨 论
结痂性膀胱炎最早于1914年由Frangois首次提出并报道,之后国内外均少有报道,其发病机制仍不甚明确,大多数学者认为其与产尿素酶的细菌尿路感染有关。自第一次临床报道以来,已有40多株尿素裂解菌被证实,但最常见的致病菌为解脲棒状杆菌,该细菌呈革兰氏阳性,生长缓慢,亲脂,溶血性强,具有较强的脲酶活性,可感染上、下尿路。这种细菌具有特征性脲酶活性,可水解尿素,释放氨,碱化尿液,破坏膀胱黏膜的糖胺聚糖层[4-5]。促使细菌粘附、组织炎症改变和鸟粪石(铵、镁和钙的磷酸盐)的沉淀,这些晶体的沉淀导致膀胱壁钙化[4]。此外,Del Prete等[6]发现解脲棒状杆菌感染后膀胱上皮细胞可向破骨细胞分化,触发合成典型骨样蛋白,并认为黏膜钙化灶的形成是一个由钙调蛋白调节的组织损伤和瘢痕修复过程。Jelic等[7]认为黏膜钙化灶的形成可能与纳米细菌颗粒有关,它可以在生理状况下促进尿液中游离的钙及磷酸盐沉淀析出。
结痂性膀胱炎多发生于有易感因素的患者。既往有泌尿外科手术史、长时间的导尿或长期住院的有广谱抗生素治疗史的患者,免疫抑制治疗患者(包括肾移植受者)和癌症或系统性自身免疫性疾病(如类风湿关节炎、系统性红斑狼疮或血管炎)患者均为结痂性膀胱炎易感人群。个别文献报道称神经源性膀胱及异位肾患者亦为结痂性膀胱炎的好发人群[8-9]。本病例于右侧输尿管镜手术后出现明显症状,与之前文献报道相吻合。
结痂性膀胱炎患者尿液中可含有白细胞、红细胞、磷酸铵镁及钙屑。大部分患者尿液pH>7。文献报道的大多数病例均呈碱性尿,但尿pH>7并不是诊断结痂性膀胱炎所必须的,本病例尿pH值为6.8,Huguet等[10]报道的37例结痂性膀胱炎病例中,26例患者没有碱性尿。结痂性膀胱炎B超检查可见膀胱壁增厚,局部高回声和后方伴声影;X线检查可见膀胱壁钙化、膀胱壁边缘毛糙不光滑等;CT可见与膀胱黏膜水肿相关的附壁钙化;膀胱镜检可见膀胱黏膜呈点片状糜烂并附有钙化灶形成的炎症改变[4,11-12]。结痂性膀胱炎最主要的鉴别诊断是血吸虫性膀胱炎与膀胱结核,然而在这两种疾病中观察到的钙化点位于逼尿肌厚度之内,而在膀胱黏膜表面看不到明显的钙化。此外,还有一些生长缓慢的膀胱肿瘤其表面坏死时可能会形成钙化斑。因此,结痂性膀胱炎的诊断需综合病史、症状、体征以及相应的辅助检查来明确,在影像学及膀胱镜检证实有膀胱黏膜钙化灶形成并排除以上可出现膀胱钙化灶疾病后,可明确诊断。
结痂性膀胱炎患者常伴有尿频、尿急、排尿困难、尿道不适、耻骨上或腰痛及血尿等症状。由于误诊和对多种抗生素耐药,治疗往往被延误。治疗包括适当的抗菌药物治疗、尿液酸化和手术切除钙化灶[13]。结痂性膀胱炎的治疗往往需要多种治疗方法的联合,尿液的酸化与抗生素具有协同作用,细菌多积存于钙化灶下面,因此常规抗生素治疗效果不理想,结痂性膀胱炎的常用抗生素包括万古霉素、替考拉宁、庆大霉素和利奈唑胺等[1-3]。通过酸化尿液溶解钙化灶并防止形成钙化灶从而消除钙化灶下面的细菌能够起到较好疗效。通常口服或局部使用酸性制剂酸化尿液,局部酸化尿液需要通过导管或造瘘管施用局部酸性溶液。但大多数患者行药物治疗效果较差,通常需要通过经尿道膀胱钙化灶切除来清除病灶,并且经常需要多次手术。本病例行经尿道膀胱钬激光碎石+膀胱黏膜病损等离子电切术联合庆大霉素灌注治疗后(因该患者尿液偏酸性,治疗过程中并未酸化尿液),恢复良好,尿频、尿急、尿痛症状明显改善。虽然国内外文献并无使用庆大霉素灌注治疗的报道,然而,我们发现此种疗法对于该患者确实疗效不错。因此在结痂性膀胱炎的临床治疗过程中,除了传统的抗感染、酸化尿液等方法外,行钬激光碎石+膀胱病损黏膜等离子电切术联合膀胱灌注治疗对于改善患者症状,达到临床治愈,能够起到较好疗效。但由于此病罕见,此种疗法是否有个体性差异还有待进一步研究。
