3D腹腔镜下膀胱部分切除术治疗膀胱憩室癌1例报告并文献复习
2018-02-13陈小刚李贤龙张青汉江伟黄恩应吴尚君袁远柯芹柳永汪前亮
陈小刚 李贤龙 张青汉 江伟 黄恩应 吴尚君 袁远 柯芹 柳永 汪前亮
膀胱憩室癌是较为罕见的泌尿系肿瘤,好发于45岁以上人群,男性多于女性。膀胱憩室癌可以通过开放手术或经尿道内镜手术或腹腔镜手术进行治疗。本院于2015年6月收治膀胱憩室癌患者1例,实施3D腹腔镜下膀胱部分切除术治疗。现报告如下。
病例报告
患者,男,51岁,因“无痛性肉眼血尿2个月”于2015年6月就诊于我院。既往有排尿不畅病史5年余,全身体格检查未及明显阳性体征。膀胱B超检查:膀胱充盈良好,左侧壁可探及大小约4.0 cm×3.0 cm的憩室,其内可见1.0 cm×1.5 cm的强回声凸起,基底部见血流信号(图1)。泌尿系CT平扫+增强:膀胱左侧壁可见4.0 cm×3.0 cm的憩室,憩室内可见小圆形结节影,大小约1.0 cm×1.5 cm,边界尚清楚,增强后病灶动脉期明显不均匀强化,可见供血动脉显影,延迟期病灶强化程度明显降低(图2)。膀胱镜检:膀胱左侧壁可见4.0 cm×3.0 cm憩室形成,憩室内可见一新生物,蒂宽,大小约1.0 cm×1.5 cm,呈菜花样改变(图3),左侧输尿管开口位于憩室颈部,膀胱颈挛缩。术前行诊断性电切,病理诊断:膀胱尿路上皮癌(T1G1)。尿动力学检查提示下尿路梗阻。
完善术前相关检查,活检1周后在全麻下行3D腹腔镜下膀胱部分切除+左侧输尿管膀胱再植术(图4),术中剪刀离断左侧输尿管膀胱壁内段,超声刀距离憩室边缘2 cm完整切下一4.0 cm×3.0 cm憩室,内有一约1.0 cm×1.5 cm宽蒂菜花样新生物,丝线缝合膀胱,左侧输尿管下段修整后再植开口于膀胱左侧壁。术后病理检查提示高级别膀胱尿路上皮癌(T1G3)(图5)。术后即刻膀胱灌注化疗(0.9%氯化钠液20 ml+羟基喜树碱20 mg),后嘱每周1次连续8周。术后1个月返院复查腹部CT平扫,提示膀胱充盈好,未见肿瘤复发,双肾及输尿管未见明显扩张积水(图6)。患者膀胱部分切除术后1个月切口恢复好,口服盐酸坦索罗辛胶囊仍有排尿不畅,建议手术治疗膀胱颈挛缩。再入院准备完善后行经尿道膀胱颈切开术,术中于膀胱颈6点方向切除抬高的膀胱颈后唇,再分别于5、7点处切开膀胱颈,深达颈部纤维环,留置F20三腔导尿管5 d后拔除,患者感觉排尿明显通畅。患者规律返我院行膀胱镜及腹部CT检查,随访2年肿瘤无复发,左肾、输尿管无明显积水改变。
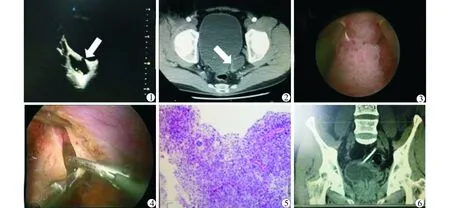
图1 彩超横断面:膀胱左侧壁内4.0 cm×3.0 cm的憩室(箭头所示),其内可见1.0 cm×1.5 cm的强回声凸起,基底部见血流信号图2 泌尿系增强CT横断面:膀胱左侧壁可见4.0 cm×3.0 cm的憩室(箭头所示),憩室内可见小圆形结节影,大小约1.0 cm×1.5 cm,边界尚清,可见供血动脉显影图3 膀胱镜检查:憩室内可见一新生物,蒂宽,大小约1.0 cm×1.5 cm,呈菜花样改变图4 3D腹腔镜下见膀胱憩室大小约4.0 cm×3.0 cm,距膀胱憩室2 cm切除憩室及肿瘤,并行左侧输尿管膀胱再植术图5 术后病理:见未分化、异型性差的肿瘤细胞,提示膀胱尿路上皮癌(T1G3)(HE染色,×400)图6 术后1个月腹部CT平扫:膀胱憩室切除后改变,左侧输尿管内留置双J管,肾输尿管无明显反流扩张积水
讨 论
膀胱憩室是指因膀胱黏膜经肌层向外疝出形成的局限性囊袋,按病因可分为先天性与继发性,先天性膀胱憩室较少见,其壁含有肌纤维,后天性多见,常继发于下尿路梗阻。尽管膀胱憩室相对较为常见,但临床上膀胱憩室内癌较罕见,仅占膀胱憩室的1%~10%,占膀胱癌的1.5%[1]。膀胱憩室内尿液残留、伴发反复感染等导致正常细胞异常分化是膀胱憩室癌发生的重要因素[2]。其最常见的病理类型为尿路上皮癌(78%)、鳞癌(17%)、混合癌(2%)和腺癌(2%)[3]。由于憩室壁肌层发育不良甚至肌层缺损,肿瘤细胞恶性程度较高、进展较快,因此膀胱憩室癌发现时其临床分期往往较晚,并且易发生早期浸润或远处器官转移[4]。
膀胱憩室癌好发于男性,其最重要临床症状是血尿,常表现为间歇性全程肉眼血尿或镜下血尿[5]。由于大部分膀胱憩室继发于下尿路梗阻,故该病还常伴有排尿困难及下尿路感染刺激症状。本例患者即以“血尿”就诊,并伴有轻度排尿不畅表现。由于膀胱憩室癌发病的特殊性,我们也应当警惕有下尿路感染刺激症状的膀胱憩室患者出现漏诊。得益于影像学检查的普及,相当一部分无症状的膀胱憩室癌患者可以早期发现并及时得到治疗。
目前膀胱憩室癌常见的诊断手段有影像学检查(B超、IVU、CT和MRI等)、膀胱镜及病理学检查,辅以尿液细胞学检查、尿液肿瘤标志物检测。B超可以清晰显示憩室及腔内占位情况,简单、无创,但需要一定的临床操作经验,并且其特异性不高。IVU可以显示膀胱憩室内占位情况,亦可能同时发现存在于肾、输尿管内的病变,但其敏感性相对不足。CT及MRI(平扫+增强)可清晰地显示膀胱的局部病变,因而常用于诊断膀胱憩室癌。在术前肿瘤浸润深度的评估、盆腔和腹膜后周围淋巴结转移的判断、肝及肾上腺等周围器官的累及等方面,CT及MRI具有较高的分级与分期价值,这一优势是其他检查所不能替代的[5]。膀胱憩室癌最直接和最常用的检查方法当属膀胱镜[6]。通过膀胱镜可直接观察到憩室的口径、憩室与输尿管开口位置关系及憩室内肿瘤的形态、方位及浸润情况等,同时可取活检以明确肿瘤细胞类型、初步判定肿瘤分期及分级,为治疗方案的制定提供最直接的依据。如镜检发现憩室口小或憩室癌小且附有结石或有较多血块对取活检有影响时,可在输尿管镜下取瘤体部分进行活检。对取活检困难者,亦可选择行术中冷冻病理检查以确诊。本例患者膀胱憩室颈较为宽大,行经尿道膀胱憩室肿瘤诊断性电切活检术,活检病理结果提示尿路上皮癌T1G1。
膀胱憩室癌的治疗主要取决于肿瘤的位置、浸润程度及病理类型等。目前最主要的治疗方法是去瘤手术,可选择经尿道憩室肿瘤电切术、膀胱部分切除及根治性膀胱切除+盆腔淋巴结清扫术,并且术后辅助局部及全身化疗及放疗等[7]。马春磊等[8]认为对于肿瘤分期为T1期G2级以下的膀胱尿路上皮癌患者,如膀胱憩室直径足够大、颈宽,可选择经尿道膀胱憩室癌电切术,术后联合膀胱内灌注化疗,亦可达到长期无瘤生存的目的,且生活质量更高。对T1期G3级、T2期的尿路上皮癌患者可距离膀胱憩室边缘2 cm切除膀胱憩室,必要时可行术中活检证实切缘安全。但Zhong等[9]对22例膀胱憩室癌的临床病理特征进行单中心分析提示,几乎50%的膀胱憩室癌病例术后病理结果较术前都会升级。本例患者术后病理的肿瘤分级(G3)较术前(G1)也有升级,我们认为对于非浸润性膀胱憩室尿路上皮癌行经尿道肿瘤切除可能存在肿瘤切除不彻底的问题,同时无法去除诱发憩室癌形成的因素。目前腹腔镜技术已经十分完善和成熟,而膀胱部分切除术能切除憩室并且较好地保留膀胱功能,因而对于非浸润性膀胱憩室癌选择膀胱部分切除术更加合理。3D腹腔镜技术拥有传统腹腔镜系统所不具备的深度知觉和空间定位感,可以缩短手术时间,提高手术效率,减少出血及并发症的发生率,同时不增加患者的经济负担[10],故我们对本例患者采取了3D腹腔镜下膀胱部分切除。由于左侧输尿管开口位于憩室颈部,我们还一期进行了左侧输尿管膀胱再植术。膀胱镜及尿动力学检查结果提示膀胱憩室为膀胱颈挛缩梗阻所致,因此我们二期进行了经尿道膀胱颈切开术。
与正常膀胱壁相比,膀胱憩室壁缺乏纤维肌层,Walker等[7]认为对于T2期膀胱憩室癌的诊断较困难,甚至认为膀胱憩室癌若侵犯超过固有层肿瘤分期则应为T3而不是T2。膀胱憩室癌早期即可发生膀胱周围如直肠、前列腺的侵犯,因此原则上对T2期、T3期肿瘤及所有非尿路上皮细胞癌的膀胱憩室癌,因其预后不佳,应尽可能行膀胱全切加盆腔淋巴结清扫术。Hu等[11]对行全膀胱手术的77例膀胱憩室癌患者的分析发现,全膀胱切除术对膀胱憩室癌手术效果肯定,与非膀胱憩室癌比较,其肿瘤复发率及患者总体生存率无差异,提示浸润性膀胱憩室
总之,膀胱憩室癌是较为罕见的泌尿系肿瘤之一,癌肿易侵犯膀胱外组织,如直肠、前列腺等,故应通过CT/MRI、膀胱镜检及活检早期诊断。对于T2期以内的膀胱憩室癌,3D腹腔镜下膀胱憩室切除术是一种安全、可行的治疗方法。
