64例睾丸扭转的临床分析及文献复习
2018-01-29邓远忠
朱 鑫,刘 年,邓远忠,苟 欣
(重庆医科大学附属第一医院泌尿外科 400016)
睾丸扭转是泌尿外科医师必须及时手术干预的急诊,也是每一位医师接诊阴囊疼痛患者时应高度警惕的疾病。该病常见于青少年,以精索顺其纵轴突发扭转导致睾丸血供中断,进而引起睾丸缺血甚至坏死为特征。患者起病后的及时诊治及接诊医师的准确判断是决定这一疾病预后的关键因素[1]。本研究回顾性分析本院2011年3月至2016年12月收治且手术探查确诊为睾丸扭转的64例患者的临床资料,比较患侧睾丸固定组与患侧睾丸切除组的临床特点,并总结睾丸扭转诊治及预后的最新进展。
1 资料与方法
1.1一般资料 收集本院2011年3月至2016年12月收治且手术探查确诊为睾丸扭转患者64例。患者年龄8~40岁,平均(19.00±6.23)岁,左侧睾丸扭转43例(67%),右侧睾丸扭转20例(31%),双侧睾丸扭转1例(2%),其中左、右侧各有1例为腹股沟区隐睾扭转。患者起病至就诊时间1~168 h,总误诊例数28例,其中阴囊超声未提示睾丸扭转导致误诊有9例,起病后直接经验性抗感染治疗19例。行患侧睾丸切除术37例(58%),患侧睾丸固定术 27例(42%)。
1.2方法
1.2.1资料收集 收集手术探查确诊的急性睾丸扭转患者的临床资料,包括患者年龄、起病时间、有无误诊、外科干预方式、术中Arda分级、精索扭转方向及程度。将睾丸扭转的患者分为患侧睾丸固定组及患侧睾丸切除组,比较不同组别之间的临床特点的差异。误诊例数是指患者于本科室就诊前,其他医疗机构接诊但未做出睾丸扭转导致诊治延误的例数。
1.2.2分组与治疗 所有纳入的患者均行患侧阴囊探查术及对侧睾丸固定术,术中根据Arda分级决定行患侧睾丸切除术或患侧睾丸固定术。Arda分级的标准:于患侧睾丸白膜切开深达睾丸髓质的小口,等待10 min观察新鲜动脉出血情况。Ⅰ级:血供丰富,切开后立即有新鲜动脉血流出;Ⅱ级:切开后10 min内开始出血;Ⅲ级:10 min后无动脉出血[2]。术中对Arda分级Ⅰ级、Ⅱ级的患者行患侧睾丸固定术,而Arda Ⅲ级行患侧睾丸切除。
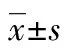
2 结 果
2.1患者的年龄、病变左右侧分布 患侧睾丸固定组27例,年龄8~40岁,平均(19.00±7.45)岁;患侧睾丸切除组37例,年龄10~34岁,平均(19.00±5.28)岁。患侧睾丸固定组中,左侧睾丸扭转18例,其中14例为逆时针扭转,4例为顺时针扭转;右侧睾丸扭转8例,其中7例为顺时针扭转,1例为逆时针扭转。双侧睾丸扭转1例。患侧睾丸切除组中,左侧睾丸扭转25例,其中22例为逆时针扭转,3例为顺时针扭转;右侧睾丸扭转12例,其中8例为顺时针扭转,4例为逆时针扭转。
2.2起病时间、精索扭转方向及程度 患侧睾丸固定组起病时间1~24 h,平均(8.78±6.73) h;患侧睾丸切除组起病时间12~168 h,平均(66.92±47.01) h,两组比较差异有统计学意义(P<0.05)。患侧睾丸固定组中,15例为逆时针扭转,11例为顺时针扭转,1例为双侧扭转。睾丸切除组中,26例为逆时针扭转,11例为顺时针扭转。患侧睾丸固定组中,精索扭转180°~540°,平均(290.00±103.92)°;患侧睾丸切除组中,精索扭转180°~720°,平均(457.00±168.88)°,两组比较差异有统计学意义(P<0.05),见表1。

表1 两组起病时间、精索扭转方向及程度的比较
2.3误诊率及误诊原因 患侧睾丸固定组中误诊例数6例,包括阴囊超声未提示睾丸扭转导致误诊3例,起病后直接经验性抗感染治疗2例,腹股沟区隐睾扭转误诊为腹股沟嵌顿疝1例,误诊率22.22%。患侧睾丸切除组中误诊例数22例,包括阴囊超声未提示睾丸扭转导致误诊6例,起病后直接经验性抗感染治疗16例,误诊率59.46%。两组误诊率比较差异有统计学意义(P<0.05)。
2.4术中Arda分级 患侧睾丸固定组中Arda 分级Ⅰ级18例,Ⅱ级9例;患侧睾丸切除组37例患者均为Arda分级Ⅲ级。
2.5术后随访 患侧睾丸固定组中随访例数20例,失访例数7例;随访时除1例隐睾患者诉患侧睾丸小于健侧睾丸,其余19例患者未诉阴囊不适及患侧睾丸萎缩现象;20例患者术后均未再发生睾丸扭转,其中6例已婚患者配偶已生育,其余患者未达到婚育年龄或暂无生育计划。患侧睾丸切除组随访例数26例,失访11例,随访患者均未发生健侧睾丸扭转且否认不育现象,其中13例患者已婚配且配偶已生育,其余患者未达到婚育年龄或暂无生育计划。
3 讨 论
据统计,急性睾丸扭转在18岁以下男性的年发病率约为3.8/100 000,而在手术探查并确诊为睾丸扭转患者中患侧睾丸切除率高达41.90%[3],本项研究所纳入的患者中患侧睾丸切除率高达57.81%。患者起病时间及精索扭转程度成为决定患侧睾丸保留与否的重要因素[4]。精索扭转程度是不可控因素,但患者起病时间却由多方面因素所决定的。
文献报道睾丸扭转在起病6 h内解除梗阻,患侧睾丸保留率为90%;若在12 h以后,则保留率降至50%,24 h后则低于10%[5]。及时诊断且复位成为挽救扭转睾丸的关键因素。首先,应加强健康教育,提高对阴囊疼痛的重视。本研究的患侧睾丸切除组中,因患者自身原因未及时就诊而导致病情延误的比例高达40.54%。其次,本研究中首诊医师的误诊率为43.75%,其中睾丸切除组患者的误诊率高达59.46%。正确认识睾丸扭转患者临床表现是降低首诊医师误诊率的关键因素之一。
阴囊疼痛通常是此类患者最常见的主诉,且提睾反射消失作为查体时判断睾丸扭转的依据已获得广泛认可。然而,有研究发现即使睾丸扭转导致睾丸坏死的患者,同样可能在查体时正常引出提睾反射[6]。因此,单一临床表现不能成为判断睾丸扭转的唯一标准。有学者对睾丸扭转的5项典型临床表现总结并制作TWIST评分表用于预测睾丸扭转的概率,包括睾丸肿胀2分,睾丸变硬2分,提睾反射消失1分,高位睾丸1分,恶心/呕吐1分。该评分表将2分及以下划为低危,3~4分为中危,5分及以上为高危[7]。低危患者可排除睾丸扭转可能,不需要进一步行阴囊超声;中危患者需进一步行阴囊超声协助判断;高危患者不需要进一步辅助检查即可直接诊断睾丸扭转并进行手术。SHETH等[8]将TWIST评分表用于非泌尿外科医师接诊急性阴囊疼痛时评估,同样证实其有效性。
除了临床表现,阴囊超声仍是判断睾丸扭转的重要依据,彩色多普勒超声能够为临床医师提供方便、快捷的辅助检查依据,但其灵敏度为69%~100%,而特异度波动于77%~100%[9-10]。本研究中,因为多普勒超声未提示睾丸扭转而导致误诊率约为14.06%。因此,任何接诊阴囊疼痛患者的医师应结合临床表现及彩色多普勒进行判断,必要时进行动态性观察以降低误诊率。同时,在住院医师规范化培训中应加强对急性睾丸扭转这一疾病的培训,降低误诊概率。
对于术中是否保留睾丸,笔者推荐采用Arda分级标准,其中Arda Ⅰ级、Ⅱ级可行睾丸固定术,而Arda Ⅲ级则行睾丸切除术。Arda分级标准是ARDA等[2]于2001年提出的,以睾丸组织的出血作为判断睾丸扭转手术中保留睾丸的指标,目前已在临床工作中广泛应用。
虽然睾丸扭转的外科手术干预并不复杂,但诊治的延误导致睾丸缺血时间过长可引起睾丸坏死。术前手法复位有利于减轻患侧睾丸缺血的损害,有效改善睾丸血供,降低睾丸切除概率。DIAS FILHO等[11]回顾性分析133例起病24 h内且均接受手术治疗的睾丸扭转患者,其中76名患者于术前准备期间尝试手法复位。手法复位组的复位成功率为95.1%,而成功行手法复位患者中有97.2%成功保留患侧睾丸,而未尝试手法复位或复位失败患者的睾丸切除率高达75.4%[11]。这项研究肯定了手法复位的价值,但因手法复位对操作者的经验仍有较高要求,且本项研究的循证医学级别仍较低,建议有条件的单位尝试开展术前的手法复位,但无论成功与否,手术探查仍是关键。
虽然睾丸扭转对男性生育能力的影响尚无定论,但仍是不容忽视的并发症。既往研究发现睾丸扭转能明显导致睾丸生精功能受损,其机制包括血睾屏障的破坏、抗精子抗体的生成引起自身免疫性损害[12]或睾丸缺血再灌注损伤[13]。ARAP等[14]比较15例患侧睾丸切除术及9例患侧睾丸固定术患者发现,虽然睾丸切除组的平均缺血时间48小时,显著高于睾丸固定组7小时的平均缺血时间,但是所有患者的激素分泌水平均处于正常范围,且两组患者抗精子抗体无显著性差异。两组患者均在精子数量、精子形态上劣于正常生育男性组,但睾丸切除组患者的精子活力、精子形态方面优于睾丸固定组。有学者对精液分析参数作为男性生育能力的绝对预测指标提出质疑[15],GIELCHINSKY等[16]首次将睾丸扭转患者配偶受孕比例用以评价患者生育能力。该研究纳入63例睾丸扭转患者,包括患侧睾丸固定术41例及患侧睾丸切除术22例。两组患者配偶受孕的成功率分别为90.2%、90.9%,差异无统计学意义(P>0.05);结合世界范围内普通人群中正常男性的配偶受孕比例为82%~92%,该学者得出结论:即使有过睾丸扭转的患者,其配偶的受孕率仍处于可接受的正常范围。
睾丸扭转仍是不容忽视的泌尿外科急诊,及时有效的诊治是关键。在普通人群中推广阴囊疼痛的教育时,医务工作者也应加强自身学习,不断总结,并结合更有效的诊治方案为患者提供更优质的医疗服务。
[1]POGORELIC Z,MUSTAPIC K,JUKIC M,et al.Management of acute scrotum in children:a 25-year single center experience on 558 pediatric patients[J].Can J Urol,2016,23(6):8594-8601.
[2]ARDA I S,OZYAYLALI I.Testicular tissue bleeding as an indicator of gonadal salvageability in testicular torsion surgery[J].BJU Int,2001,87(1):89-92.
[3]ZHAO L C,LAUTZ T B,MEEKS J J,et al.Pediatric testicular torsion epidemiology using a national database:incidence,risk of orchiectomy and possible measures toward improving the quality of care[J].J Urol,2011,186(5):2009-2013.
[4]RAMACHANDRA P,PALAZZI K L,HOLMES N M,et al.Factors influencing rate of testicular salvage in acute testicular torsion at a tertiary pediatric center[J].West J Emerg Med,2015,16(1):190-194.
[5]RINGDAHL E,TEAGUE L.Testicular torsion[J].Am Fam Physician,2006,74(10):1739-1743.
[6]NELSON C P,WILLIAMS J F,BLOOM D A.The cremasteric reflex:a useful but imperfect sign in testicular torsion[J].J Pediatr Surg,2003,38(8):1248-1249.
[7]BARBOSA J A,TISEO B C,BARAYAN G A,et al.Development and initial validation of a scoring system to diagnose testicular torsion in children[J].J Urol,2013,189(5):1859-1864.
[8]SHETH K R,KEAYS M,GRIMSBY G M,et al.Diagnosing testicular torsion before urological consultation and imaging:validation of the TWIST score[J].J Urol,2016,195(6):1870-1876.
[9]LAM W W,YAP T L,JACOBSEN A S,et al.Colour Doppler ultrasonography replacing surgical exploration for acute scrotum:myth or reality?[J].Pediatr Radiol,2005,35(6):597-600.
[10]SAMSON P,HARTMAN C,PALMEROLA R,et al.Ultrasonographic assessment of testicular viability using heterogeneity levels in torsed testicles[J].J Urol,2017,197(3):925-930.
[11]DIAS FILHO A C,OLIVEIRA RODRIGUES R,RICCETTO C L,et al.Improving organ salvage in testicular torsion:comparative study of patients undergoing vs not undergoing preoperative manual detorsion[J].J Urol,2017,197(3):811-817.
[12]KOSAR A,KUPELI B,ALCIGIR G,et al.Immunologic aspect of testicular torsion:detection of antisperm antibodies in contralateral testicle[J].Eur Urol,1999,36(6):640-644.
[13]SUKHOTNIK I,VOSKOBOINIK K,LURIE M,et al.Effect of testicular ischemia-reperfusion on recruitment of neutrophils,E-selectin expression and germ cell apoptosis in the contralateral testis in a rat[J].Pediatr Surg Int,2007,23(5):479-485.
[14]ARAP M A,VICENTINI F C,COCUZZA M,et al.Late hormonal levels,semen parameters,and presence of antisperm antibodies in patients treated for testicular torsion[J].J Androl,2007,28(4):528-532.
[15]WANG C,SWERDLOFF R S.Limitations of semen analysis as a test of male fertility and anticipated needs from newer tests[J].Fertil Steril,2014,102(6):1502-1507.
[16]GIELCHINSKY I,SURAQUI E,HIDAS G,et al.Pregnancy rates after testicular torsion[J].J Urol,2016,196(3):852-855.
