重度子痫前期患者分娩方式、分娩时机及母婴结局
2018-01-23刘爱玲周东霞钱兆珠左罗
刘爱玲+周东霞+钱兆珠+左罗

[摘要] 目的 探析重度子痫前期患者母婴结局,以寻求最佳分娩时机和分娩方式。方法 随机选取该院在2014年1月—2017年6月期间收治的100例重度子痫前期患者,孕期均在28周后,根据其终止妊娠孕周将100例患者分为A、B、C 3组,A组孕周28~31+6周30例,B组孕32~33+6周30例,C组孕34周以上40例,对3组分娩方式、分娩时机及母婴结局进行回顾性分析。结果 ①100例重度子痫前期患者,剖宫产率为83.00%,阴道分娩率为7.00%,引产率为10.00%;②围生儿并发症,死胎3.33%、新生儿死亡占3.33%、新生儿呼吸窘迫综合征占5.56%、新生儿窒息占5.56%;③100例产妇,胎盘早剥占7.00%、心衰占4.00%、肝肾功能损害占4.00%、HELLP 综合征占4.00%、子痫占3.00%及眼底改变占3.00%。结论 重度子痫前期患者孕28周,主要分娩方式为剖宫产,在32周后分娩围生儿结局改善明显,胎盘早剥时产妇主要并发症。
[关键词] 重度子痫前期;分娩方式;分娩时机;母婴结局
[中图分类号] R714 [文献标识码] A [文章编号] 1674-0742(2017)11(c)-0083-03
[Abstract] Objective This paper tries to explore the maternal and child outcomes in patients with severe preeclampsia, so as to find the best time of delivery and mode of delivery. Methods 100 patients with severe preeclampsia were randomly selection in this hospital from January 2014 to June 2017. After 28 weeks of pregnancy, 100 patients were divided into group A, B and C according to their termination pregnancy. Group A was 28~31+6weeks in 30 cases, group B was pregnant 32~33+6weeks in 30 cases, group C of pregnant women more than 34 weeks in 40 cases, the three groups of delivery, delivery time and mother and child outcomes were reviewed. Results ①among the 100 cases of severe preeclampsia patients, cesarean section rate was 83.00%, vaginal delivery rate was 7.00%, induced rate of 10.00%;②perinatal complications, stillbirth of 3.33%, neonatal death accounted for 3.33%, neonatal respiratory distress syndrome accounted for 5.56%, neonatal asphyxia accounted for 5.56%; ③Placental abruption accounted for 7.00%, heart failure accounted for 4.00%, liver and kidney dysfunction accounted for 4.00%, HELLP syndrome accounted for 4.00%, epilepsy accounted for 3.00% and fundus changes accounted for 3.00%. Conclusion The patients with severe preeclampsia were 28 weeks pregnant. The main mode of delivery was cesarean section. After 32 weeks, the perinatal outcome was significantly improved, and the main complications were found in placental abruption.
[Key words] Severe preeclampsia; Mode of delivery; Delivery time; Mother and child outcome
妊娠期高血壓疾病是产科常见并发症,尤其是重度子痫前期为孕妇在妊娠期出现的严重并发症,也是引起母婴死亡的主要因素,重度子痫前期是妊娠高血压患者病情加重的表现,能够导致产妇出现血液、心脏、脑肾等脏器损害,从而出现子宫胎盘血流灌注不足,对胎儿宫内生长环境造成严重影响,出现胎盘早剥,甚至母婴死亡[1-2]。为患者适时终止妊娠能够改善母婴结局。为进一步探析重度子痫前期患者母婴结局,以寻求最佳分娩时机和分娩方式,该文将2014年1月—2017年6月期间收治的100例重度子痫前期患者作为研究对象,现报道如下。
1 资料与方法
1.1 一般资料
随机选取该院收治的100例重度子痫前期患者,孕期均在28周后,均符合《妇产科学》中相关诊断标准[3],排除伴有其他妊娠期疾病患者,如妊娠期糖尿病、妊娠期甲减等,排除伴有心肾功能障碍的患者。根据其终止妊娠孕周将100例患者分为A、B、C 3组,A组孕周28~31+6周30例,B组孕32~33+6周30例,C组孕34周以上40例,A组:年龄20~40岁,平均(30.3±5.3)岁,平均产次(0.9±0.2)次,B组:年龄21~40岁,平均(31.2±5.2)岁,平均产次(0.8±0.3)次,C组:年龄20~39岁,平均(29.9±5.5)岁,平均产次(1.2±0.5)次,3组在一般资料上差异无统计学意义(P>0.05),有可比性。endprint
1.2 方法
3组均密切观察患者血压、脉搏等生命体征,常规检查患者肝肾功、凝血及血尿常规,对患者进行心电图、眼底等检查,密切监测胎儿在宫内的情况,100例患者入院后均以休息为主,主要以解痉治疗为主,解痉药物选择硫酸镁治疗,15~20 g/d,并监测血清镁离子的浓度,如果患者血压比较高,在160/110 mmHg,应给予降压,如硝苯地平、硝酸甘油等,如果患者血压依然没有得到控制,应给予患者硝普钠短期降压,并在24 h内终止妊娠;镇静给予患者地西泮;改善产妇微循环;密切观察各种并发症,及时终止妊娠。其中,A组、B组孕周在34周以内的产妇给予地塞米松促胎肺成熟,适时选择剖宫产结束妊娠,对于孕周小,且预计胎儿不能存活的情况下可选择引产;C组如果患者入院时,其宫口开大,且产程进展良好,应在治疗的同时给予阴道分娩。
1.3 统计方法
应用SPSS15.0统计学软件分析数据,计数资料以[n(%)]表示,行χ2检验,计量资料以(x±s)表示,行t检验,P<0.05为差异有统计学意义。
2 结果
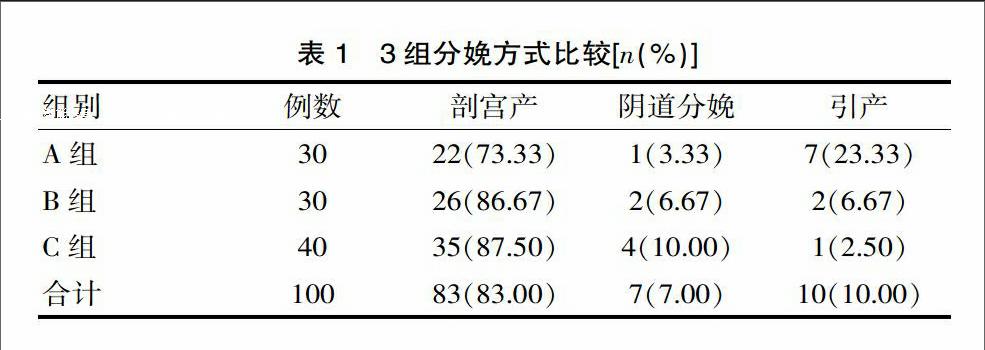
2.1 3组分娩方式比较
100例重度子痫前期患者,选择剖宫产的有83例,阴道分娩7例,选择引产的产妇有10例;A组和B、C两组比较,剖宫产率显著低,引产率高,差异有统计学意义(P<0.05),不过3组阴道分娩率比较差异无统计学意义(P>0.05);见表1。
2.2 3組围生儿结局分析
共分娩100例胎儿,其中10例引产。围生儿并发症,死胎3.33%、新生儿死亡占3.33%、新生儿呼吸窘迫综合征占5.56%、新生儿窒息占5.56%。B组、C组围生儿并发症发生率比较差异无统计学意义(P>0.05);B组、C组围生儿并发症发生率与A组比较低,差异有统计学意义(P<0.05);见表2。
2.3 3组孕产妇并发症比较
100例产妇,胎盘早剥占7.00%、心衰占4.00%、肝肾功能损害占4.00%、HELLP 综合征占4.00%、子痫占3.00%及眼底改变占3.00%。B组、C组HELLP综合征、胎盘早剥、眼底病变发生率差异无统计学意义(P>0.05),与A组比较差异有统计学意义(P<0.05);A组和B组在肝肾功能损害、心衰、子痫发生率高于C组,差异有统计学意义(P<0.05),见表3。
3 讨论
重度子痫前期其病理改变在于患者全身小血管发生痉挛,进而出现各系统、各脏器灌流减少,危及母婴安全[4]。近些年来,妊娠期高血压疾病的患病率呈现不断上升趋势,病情发展快,且严重,在临床产科中,也逐渐得到重视[5]。对于重度子痫前期的病因,目前尚无明确说法,也没有可靠的预测指标,患病后,适时为产妇终止妊娠为有效的治疗手段,该研究中,100例患者,剖宫产的患者占83.00%,说明对于重度子痫前期患者分娩方式主要以剖宫产为主,这与章艳玲等[6]研究中,200例患者,166例选择剖宫产的结果一致。该研究认为可能是患者孕周比较小,宫颈成熟度差,也可能是因为剖宫产用时短,保证母婴安全,改善不良结局有关。也有相关学者研究证实,重度子痫前期患者,选择剖宫产或者阴道分娩,均没有增加围产儿不良结局,特别是孕周在28~32周的患者,如果条件允许,最佳选择为阴道分娩,不过,如何降低分娩风险及得到家属及患者同意,依然是目前面临的一大挑战。因此,对于重度子痫前期患者,可综合考虑患者情况及当地医疗条件,选择合适的分娩方式。该研究中,A组和B组在肝肾功能损害、心衰、子痫发生率高于C组,差异有统计学意义(P<0.05),这与张君娜等[7]研究中,孕周在34周以上的患者,发生肝肾功能损害、心衰、子痫的几率低于孕周34周以下的患者结果一致。由此结果可知,孕周大的患者,对其心肝肾等脏器损害比较小,可能和患者发病孕周晚,病理改变时间段,从而对母体影响小有关。或者是患者在脏器功能受损前已经结束妊娠,促使病情得到缓解。该研究中,胎盘早剥占7.00%,B组、C组HELLP综合征、胎盘早剥、眼底病变发生率、围生儿并发症发生率差异比较不明显,B组、C组围生儿并发症发生率与A组比较低,这与李霁竹等[8]研究中,胎盘早剥发生率6.9%的结果一致。考虑可能是孕周比较小,患病早,胎儿发育不成熟,并发症多,特别是胎盘早剥发生率高等有关,同时也证实孕周是影响母体并发症及围生儿结局的因素。
综上所述,重度子痫前期患者孕28周,主要分娩方式为剖宫产,在32周后分娩围生儿结局改善明显,胎盘早剥时产妇主要并发症,总之,适时终止妊娠能够减少母婴并发症,降低围产儿死亡。
[参考文献]
[1] 周颖,汪燕,邱娜璇,等.早发型重度子痫前期合并胎儿生长受限期待治疗的妊娠结局探讨[J].实用妇产科杂志,2015, 31(3):221-224.
[2] 徐红.阴道分娩和剖宫产对早发型重度子痫前期患者母婴结局影响的比较[J].中国妇幼保健,2014,29(13):2015-2016.
[3] 陈洵艳,张小峰,陈惠华,等.重度子痫前期并发胎盘早剥的特征及母婴结局分析[J].中国基层医药,2014,21(13):2029-2030.
[4] 马灵云,高丹丽,季淑英,等.重度子痫前期患者分娩方式、分娩时机及母婴结局分析[J].吉林医学,2016,37(8):1903-1905.
[5] 周琪,黄雅萍.重度子痫前期相关高危因素分析[J].中国妇幼保健,2014,29(5):763-765.
[6] 章艳玲,况玉兰.重度子痫前期并发低蛋白血症孕妇的围生儿结局分析[J].海南医学,2016,27(15):2544-2546.
[7] 张君娜,于湄,李霞,等.不同类型早发型重度子痫前期患者期待治疗时间及妊娠结局的比较[J].现代妇产科进展,2015(3):191-194.
[8] 李霁竹,唐文燕,曾辉明,等.重度子痫前期产妇脐血脂联素与新生儿结局的相关性研究[J].江西医药,2015(1):19-22.
(收稿日期:2017-08-23)endprint
