保留左结肠动脉及直肠上动脉的腹腔镜乙状结肠癌根治术的临床应用及近期疗效分析1
2018-01-19汤小龙何庆泗孙国瑞赵恩生
汤小龙,曲 辉,何庆泗,孙国瑞,张 昊,赵恩生
(山东大学齐鲁医院,山东 济南,250012)
腹腔镜结直肠癌手术中血运情况是影响吻合口愈合及手术效果的重要因素,理论上保留左结肠动脉及直肠上动脉后残留肠管的血运会更加丰富,发生吻合口瘘的概率更低[1]。左半结肠下段、乙状结肠及直肠中上段主要由肠系膜下动脉及来源于肠系膜上动脉的边缘血管弓两套血管供血。从解剖学角度而言,截断肠系膜下动脉后,左半结肠下段、乙状结肠及直肠中上段的血供主要靠肠系膜上动脉血管供血,肠管断端的血供受影响越大,吻合口瘘的发生概率就越高,因此保留左结肠动脉及直肠上动脉可有效保证吻合口血供,降低吻合口瘘的发生风险[2]。为探讨保留左结肠动脉及直肠上动脉的乙状结肠癌手术效果,本研究采用保留左结肠动脉及直肠上动脉的乙状结肠癌根治术,并与传统手术进行比较,现将结果报道如下。
1 资料与方法
1.1 临床资料 纳入2015年1月至2016年11月我院普通外科接受腹腔镜乙状结肠癌根治术的患者,均经肠镜检查、活检病理确诊,肿瘤距肛门20~40 cm。入组标准:(1)有完整的临床病理资料;(2)术后病理确诊为腺癌;(3)肿瘤未侵犯周围组织器官;(4)无远处转移;(5)未行术前放疗。排除标准:(1)病历资料记录不全;(2)术后未获得病理诊断;(3)术中发现周围组织器官受侵或远处转移;(4)手术记录未明确血管保留情况;(5)术前行肿瘤局部放疗;(6)腹腔镜手术中转开腹。患者资料收集自病历记录、术后病理报告、主要检查及化验结果。主要评价指标包括:(1)手术时间;(2)淋巴结清扫数量;(3)术中出血量;(4)术后吻合口愈合情况。术后通过电话或门诊随访,每3~6个月随访一次,观察患者术后一年内恢复情况。
1.2 手术方法 患者取截石位,采用常规5孔法施术。置入腹腔镜常规探查,寻找肠系膜下动、静脉等解剖学标志。于肠系膜下动脉根部右侧打开腹膜(图1),沿Gerota筋膜与Toldt筋膜间隙向上分离乙状结肠系膜,至左髂血管表面,紧贴直肠系膜与右腹下神经间向上分离,沿肠系膜下神经丛向肠系膜下动脉根部分离(图2)。充分游离降结肠、乙状结肠系膜,沿肠系膜下动脉走行方向剥离血管表面组织,裸化肠系膜下动脉,显露血管根部;沿左半结肠血管走行方向进一步裸化左半结肠血管,直至与肠系膜下静脉交叉部,清扫血管周围淋巴脂肪组织(图3)。逐支结扎切断乙状结肠血管,沿直肠上动脉向远端游离,完整保留直肠上动脉,清扫周围淋巴脂肪组织。沿肠系膜下静脉向远端游离,完整保留直肠上静脉,并清扫周围淋巴脂肪组织(图4),从而完整保留直肠上动静脉(图5)。传统术式组于肠系膜下动静脉根部结扎切断血管,清扫血管周围淋巴脂肪组织。保留血管术式与传统术式的血管离断部位区别见图6。两组患者均按全系膜切除原则完成乙状结肠切除术。重建消化道后检查吻合口远近端肠管血运情况,无活动性出血后分层缝合切口,结束手术。
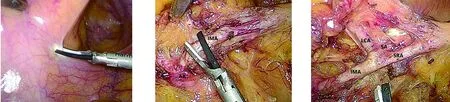
图1 打开直肠系膜图2 显露肠系膜下动脉根部图3 保留左结肠动脉,逐支结扎切断乙状结肠动脉
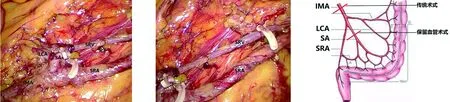
图4 清扫肠系膜下动脉及左结肠动脉周围淋巴结 图5 完整保留直肠上动静脉并清扫周围淋巴结 图6 保留血管术式与传统术式离断血管部位
(AA:腹主动脉;IMA:肠系膜下动脉;LCA:左结肠动脉;SA:乙状结肠动脉;SRA:直肠上动脉;SRV:直肠上静脉)
1.3 统计学处理 采用SPSS 20.0统计软件进行数据处理。计量资料经正态性检验后符合正态分布的以均数±标准差表示,组间比较采用t检验;计数资料采用χ2检验或Fisher精确检验。P<0.05为差异有统计学意义。
2 结 果
保留血管组男14例,女10例,平均(52.5±9.5)岁,BMI平均(22.2±4.6) kg/m2;传统术式组男31例,女27例,平均(53.1±10.1)岁,BMI平均(21.7±5.8) kg/m2。对比术后病理结果,两组患者肿瘤最大直径、分化程度、肿瘤大体分型、pT分期、pTNM分期等差异无统计学意义(P>0.05),见表1。
两组患者术中均无直肠穿孔、输尿管损伤或邻近器官损伤。保留血管组手术时间长于传统术式组,差异有统计学意义(P<0.001);但两组淋巴结清扫数量、术后住院时间差异无统计学意义(P=0.825,P=0.511)。保留血管组患者未发生吻合口瘘,传统术式组发生2例,差异无统计学意义(P=0.835)。见表2。
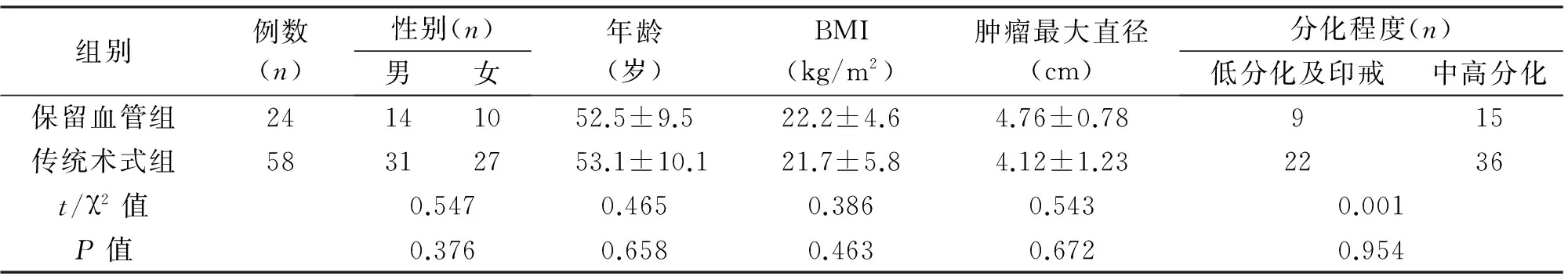
组别例数(n)性别(n)男女年龄(岁)BMI(kg/m2)肿瘤最大直径(cm)分化程度(n)低分化及印戒中高分化保留血管组24141052.5±9.522.2±4.64.76±0.78915传统术式组58312753.1±10.121.7±5.84.12±1.232236t/χ2值0.5470.4650.3860.5430.001P值0.3760.6580.4630.6720.954
续表1
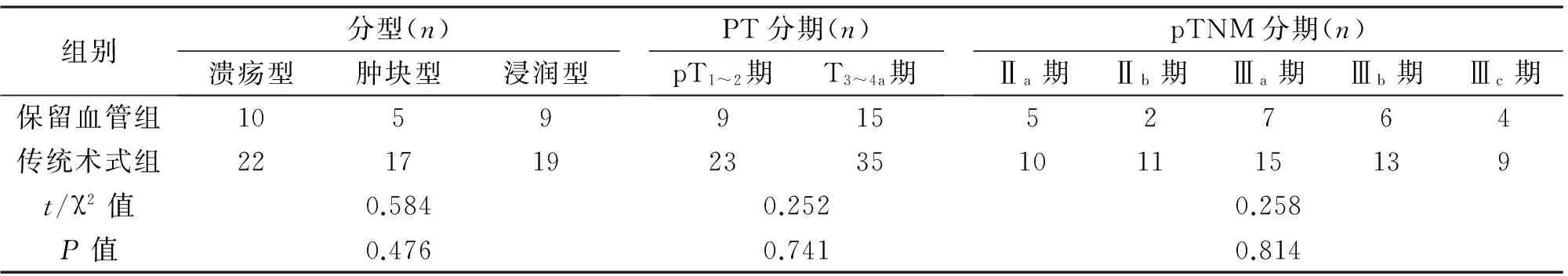
组别分型(n)溃疡型肿块型浸润型PT分期(n)pT1~2期T3~4a期pTNM分期(n)Ⅱa期Ⅱb期Ⅲa期Ⅲb期Ⅲc期保留血管组105991552764传统术式组2217192335101115139t/χ2值0.5840.2520.258P值0.4760.7410.814
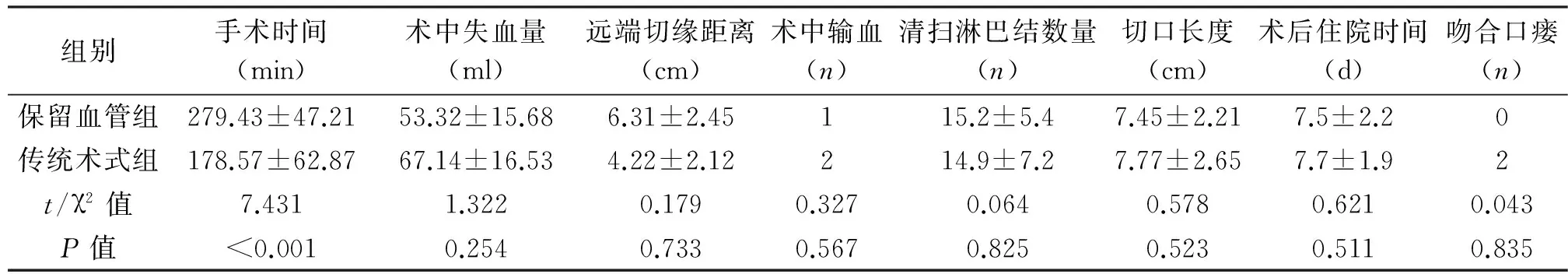
组别手术时间(min)术中失血量(ml)远端切缘距离(cm)术中输血(n)清扫淋巴结数量(n)切口长度(cm)术后住院时间(d)吻合口瘘(n)保留血管组279.43±47.2153.32±15.686.31±2.45115.2±5.47.45±2.217.5±2.20传统术式组178.57±62.8767.14±16.534.22±2.12214.9±7.27.77±2.657.7±1.92t/χ2值7.4311.3220.1790.3270.0640.5780.6210.043P值<0.0010.2540.7330.5670.8250.5230.5110.835
3 讨 论
吻合口瘘是乙状结肠癌术后最严重的并发症及死亡的主要原因,其发生原因较复杂,但目前普遍认为吻合口血运是影响吻合口愈合的关键因素[3]。研究指出,与肠系膜下动脉结扎前相比,结扎后肠管断端血供明显下降,增加了吻合口瘘的发生率[4]。从解剖学角度而言,截断肠系膜下动脉后,左半结肠下段、乙状结肠及直肠中上段的血供主要靠肠系膜上动脉血管供血,肠管断端的血供受影响越大,吻合口瘘发生的概率就越高,因此保留左结肠动脉、直肠上动脉可有效保证吻合口血供,降低吻合口瘘发生的风险。
Borchert等[5]对保留直肠上动脉的乙状结肠癌根治术进行了一系列统计分析,并与常规乙状结肠癌根治术进行对比,结果表明保留直肠上动脉的乙状结肠癌根治术可有效降低术后吻合口瘘发生率。Wakahara等[6]回顾研究了57例保留直肠上动脉的乙状结肠癌根治术,结果表明此术式可保证淋巴结清扫数量,减少吻合口瘘的发生。唐自元等[7]采用直肠上动脉全程裸化的方法清扫肠系膜下血管旁淋巴结,并与传统保留直肠上动脉方法所清扫的淋巴结数量进行比较。结果表明直肠上动脉全程裸化是保留直肠上动脉淋巴清扫安全、有效的方法之一。近年,许多研究均证实了保留左结肠动脉在降低吻合口瘘发生率方面的作用。Patroni等[8]回顾分析了113例患者的资料,表明保留左结肠动脉可有效增加吻合口邻近肠管血供。保留左结肠动脉能在不影响肠系膜下血管周围淋巴结清扫的基础上,为吻合口提供更充足的血运,以减少吻合口瘘的发生。
本研究结果显示,两组淋巴结清扫数量差异无统计学意义,表明与传统方法相比,保留直肠上动脉可较好地清扫淋巴结,彻底清扫目标区域。保留组手术时间高于传统组,这是由于术中需要更多时间沿血管鞘向下解剖分离以裸化血管,增加了手术难度及手术时间[9]。此外,从吻合口瘘的发生情况看,保留组优于对照组,虽然差异无统计学意义,但考虑手术难度增加,保留组无一例发生吻合口瘘,提示吻合口具有良好血运,降低了吻合口瘘的发生风险。术后随访近期效果较好,提示具有确切的临床价值。
腹腔镜下视野扩大,肠系膜下动静脉及左结肠血管区血管裸化完全,并在这些裸化血管区清扫淋巴结可保证手术质量[10]。通过腹腔镜手术的精准解剖,在乙状结肠癌根治术中保留直肠上血管,可有效保证吻合口血供,降低吻合口瘘的发生风险。本术式关键在于完整保留直肠上血管的同时完整清扫血管周围淋巴结,具体操作:沿肠系膜下动脉走行方向剥离血管表面组织,裸化肠系膜下动脉,显露左半结肠血管根部;沿左半结肠血管走行方向进一步裸化左半结肠血管,直至与肠系膜下静脉交叉部,清扫血管周围淋巴脂肪组织。沿肠系膜下动静脉根部向远端游离,清扫血管周围淋巴脂肪组织。逐支结扎切断乙状结肠血管,完整保留直肠上动静脉。是否需要保留直肠上静脉目前仍存有争议,但本研究结果表明完整保留直肠上静脉并清扫周围淋巴结的技术是安全、可行的,且保留直肠上静脉能增加远端直肠的血液回流,理论上对吻合口愈合及远端肠管功能的恢复有益[11],因此本研究主张在确保血管周围淋巴结彻底清扫的前提下,完整保留直肠上静脉。
我们体会手术操作时应注意:(1)仔细、认真分离血管,完整清扫周围淋巴结;(2)麻醉科配合,保证麻醉过程安全、平稳;(3)术中精细操作,仔细止血;(4)术前完善心肺功能检查,术中密切监测各项生理指标;(5)术中如出现不耐受气腹或意外情况应及时中转开腹[12]。近期随访结果显示保留组安全、可行,但由于本研究开展时间较短,尚无远期随访结果,需进一步的研究。
综上,保留左结肠动脉及直肠上动脉的乙状结肠癌手术在手术安全性、术后并发症发生率、淋巴结清扫的数量等方面与传统术式差异无统计学意义,在不影响肠系膜下动脉周围区域淋巴结清扫情况下完整保留了左结肠动脉及直肠上动脉,为吻合口提供了良好血运,对减少吻合口瘘的发生有一定作用,是安全、可行的,具有良好的应用前景。
[1] Yang XF,Zhang JF,Li JJ,et al.The pathological behaviors and prognostic factors of Chinese and Japanese colorectal cancers from general hospitals:a comparative study of the inpatients with surgical operation[J].Oncotarget,2016,7(51):84155-84164.
[2] 何盟国,沈乃营,郑康,等.腹腔镜结肠癌根治术对Ⅰ、Ⅱ期结肠癌患者近期复发的影响[J].腹腔镜外科杂志,2016,21(7):523-528.
[3] Yasuda K,Kawai K,Ishihara S,et al.Level of arterial ligation in sigmoid colon and rectal cancer surgery[J].World J Surg Oncol,2016,14:99.
[4] Kim CW,Cho MS,Baek SJ,et al.Oncologic outcomes of single-incision versus conventional laparoscopic anterior resection for sigmoid colon cancer:a propensity-score matching analysis[J].Ann Surg Oncol,2015,22(3):924-930.
[5] Borchert DH,Schachtebeck M,Schoepe J,et al.Observational study on preservation of the superior rectal artery in sigmoid resection for diverticular disease[J].Int J Surg,2015,21:45-50.
[6] Wakahara T,Toyokawa A,Ashitani H,et al.Comparison of laparoscopic sigmoidectomy with and without preservation of the superior rectal artery:a single-institution retrospective study[J].Asian J Endosc Surg,2015,8(1):29-33.
[7] 唐自元,胡英斌.保留直肠上动脉的肠系膜下血管旁淋巴结清扫技巧[J].中国现代手术学杂志,2012,16(6):415-416.
[8] Patroni A,Bonnet S,Bourillon C,et al.Technical difficulties of left colic artery preservation during left colectomy for colon cancer[J].Surg Radiol Anat,2016,38(4):477-484.
[9] Ge L,Wang HJ,Wang QS,et al.The Surgical Technique of Laparoscopic Lymph Node Dissection Around the Inferior Mesenteric Artery with Preservation of Superior Rectal Artery and Vein for Treatment of the Sigmoid and Rectal Cancer[J].J Laparoendosc Adv Surg Tech A,2017,27(2):175-180.
[10] 丁杰,廖国庆,张忠民,等.中间入路与侧方入路腹腔镜结直肠切除术比较的Meta分析[J].中华胃肠外科杂志,2014,11(5):480-485.
[11] Becerra AZ,Berho ME,Probst CP,et al.Variation in Hospital-Specific Rates of Suboptimal Lymphadenectomy and Survival in Colon Cancer:Evidence from the National Cancer Data Base[J].Ann Surg Oncol,2016,23(Suppl 5):674-683.
[12] Lim DR,Min BS,Kim MS,et al.Robotic versus laparoscopic anterior resection of sigmoid colon cancer:comparative study of long-term oncologic outcomes[J].Surg Endosc,2013,27(4):1379-1385.
