胆囊管残留综合征的临床诊治1
2018-01-19李可洲
郭 鑫,张 浩,李可洲
(1.仪陇县人民医院,四川 南充,637676;2.四川大学华西医院)
胆囊管残留综合征(cholecystic duct remnant syndrome,CDRS)是指当胆囊切除术后胆囊管残留超过1.0 cm,继发感染、结石甚至再生炎性小胆囊时出现的右上腹疼痛、恶心、呕吐、发热等临床症状[1-2]。现回顾分析29例CDRS患者的临床资料,将体会报道如下。
1 资料与方法
1.1 临床资料 2008年1月至2016年1月我科共收治胆囊结石、胆囊息肉等良性疾病行腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)的患者7 480例,其中29例CDRS患者,占0.39%(29/7 480);男11例,女18例;平均(52.8±24.6)岁。临床表现:29例患者入院前均有不同程度反复(右)上腹部疼痛病史,疼痛在饱餐高脂饮食后诱发,经检查排除由胃、十二指肠、胰腺等疾病引起。3例患者因继发胆总管结石合并黄疸出现发热。本次入院距首次LC时间5个月~7年。首次LC情况:前次LC为胆囊炎急性发作期间施术21例,非急性炎症期间施术8例;三孔法LC 17例,四孔法12例。
1.2 本次入院情况 入院前29例患者均行超声检查,仅10例提示“残余胆囊”,经磁共振胰胆管造影(magnetic resonance cholangiopancreatography,MRCP)检查后证实为扩张的胆囊管。超声检查阴性的19患者行MRCP检查均证实为残留胆囊管。见图1、图2。
1.3 手术方法 全身麻醉后腹部开放性穿刺10 mm Trocar,建立气腹,压力维持在12~14 mmHg。选择远离前次手术切口的脐上缘或右侧腹部建立操作孔。镜下观察,如有腹腔粘连且影响手术时,先用超声刀分离腹腔粘连,直至充分显露术野。患者取头高、脚低左侧卧位,直视下置入Trocar,分离肝门部粘连,原则上紧贴肝脏,沿胆囊床自上而下向肝门部分离,完全显露残留胆囊管、肝总管及胆总管后,距汇合处0.5 cm处用可吸收夹夹闭残留胆囊管。如合并胆总管结石,同时行胆道探查取石T管引流术。如术中创面大、渗血多及胆囊管较粗结扎困难时网膜孔放置腹腔血浆引流管。见图3。
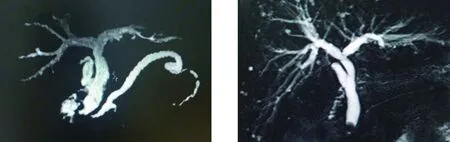
图1 残留胆囊管结石合并胆管结石图2 胆囊管残留过长合并胆管结石
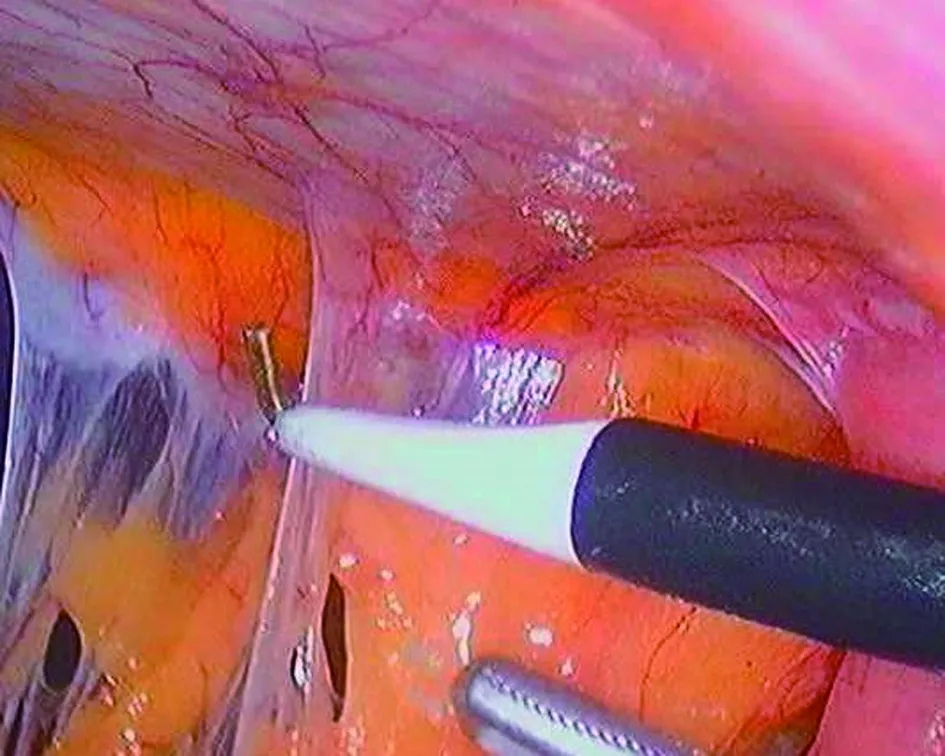
图3 腹腔镜下分离腹腔粘连
2 结 果
29例CDRS患者均在腹腔镜下完成残留胆囊管切除,其中三孔法15例,四孔法14例(包括3例残余胆囊管切除+胆总管切开取石+T管引流术),无中转开腹。术中出血量10~50 ml。术后第2~5天康复出院,无胆漏、出血发生,3例CDRS合并胆总管结石患者,T管于术后3个月行胆道造影证实胆管无结石后拔除。29例患者术中证实残留胆囊管均有不同程度扩张,其中合并胆囊(管)结石22例,胆囊管囊性扩张7例。29例患者术后病检均证实为胆囊管慢性炎症。术后门诊随访6~18个月,类似术前右上腹部疼痛症状消失,无发热及黄疸,恢复良好。
3 讨 论
3.1 CDRS的诊断 诊断CDRS必须包括[1-2]:(1)既往有开腹或LC手术史;(2)胆囊切除术后出现(右)上腹部疼痛、恶心呕吐、发热等症状,甚至梗阻性黄疸体征,排除胃、十二指肠、胰腺、胆管病变;(3)影像学检查证实胆囊管长度超过1 cm、胆囊管结石或由胆囊管再生的炎性“小胆囊”。三者缺一不可,而残留胆囊管是发生CDRS的基础。因此胆囊切除术后,仅仅胆囊管残留过长、但无症状者,或胆道系统以外原因引起的腹痛,胆道系统Oddi括约肌狭窄、继发性胆管结石等原因引起的腹痛者均不能称之为CDRS。
CDRS的影像学检查包括超声检查、内镜逆行胰胆管造影、经皮肝穿刺胆管造影、CT及MRCP。腹部超声检查可作为初步筛选,但由于残留胆囊管往往微小而隐蔽,被粘连于肝门附近的胃肠道遮盖,或胆囊管区域炎性干扰,敏感性较低[1]。本组资料中术前超声检查提示10例患者为“残余胆囊”(10/29)。内镜逆行胰胆管造影及经皮肝穿刺胆管造影为有创性检查,若非治疗需要,一般不作为常规检查。CT及磁共振检查具有成像无重叠,对比分辨力高的特点,能清楚显示肝内外胆管情况。尤其MRCP通过图像重建,能清晰显示残留胆囊管,且无创伤,准确性高达100%[1],是确诊CDRS的不二选择。同时MRCP检查可清楚显示胆囊管与肝总管、胆总管间的解剖关系,明确残留胆囊管走向,便于术中有的放矢[3]。
3.2 残留胆囊管原因分析 从CDRS的诊断依据得知残留胆囊管是发生CDRS的基础。通过对29例CDRS病例回顾性分析我们发现,CDRS的发生与前一次胆囊切除手术有关[1]。(1)追问病史,前次LC在胆囊炎急性发作期间施术21例(21/29)。急性炎症时胆囊三角充血水肿、粘连导致分离困难时[4-5],术者惟恐损伤胆管而放弃仔细解剖、分离胆囊颈管,贸然采取“胆囊大部切除术”,或胆囊管内嵌顿的小结石因未充分解剖胆囊管而被残留。(2)盲目追求三孔法术中显露不清。三孔法手术本身并无任何问题,如遇肝脏严重遮挡术野影响操作,解剖变异或炎性水肿导致胆囊三角分离不清时,需果断采用四孔法由助手帮助显露,或中转开腹。通过腹壁切口瘢痕我们发现29例患者中,前次行三孔法LC 17例(17/29),四孔法12例(12/29)。(3)一些初学者或医疗条件欠发达地区的医生,因担心损伤肝外胆管,抱着“宁远勿近”的态度,不敢精细解剖,紧贴胆囊颈部离断胆囊管,甚至行胆囊大部切除[6]。追问病史,前次在基层医院行LC者20例(20/29)。(4)本组资料中有22例胆囊管有残留结石,是引起CDRS的主要原因。至关重要的是术中一定检查胆囊管无残留结石。
3.3 CDRS腹腔镜手术治疗的体会 CDRS一旦确诊,再次手术切除是治愈的唯一手段[6-7]。本组29例CDRS患者均由腹腔镜完成残留胆囊管切除,无一例中转开腹,术后恢复良好。
我们体会,CDRS患者再次腹腔镜手术时需注意:(1)开放式置入观察孔Trocar。前次LC脐部穿刺手术史可能致使脐部腹腔内粘连,盲目穿刺增加了腹腔脏器损伤的风险[8-9]。如果前次手术切口在脐下,我们一般选择脐上或远离脐部的右侧腹壁穿刺Trocar。(2)分离腹腔粘连。置入腹腔镜后首先探查,观察腹腔粘连情况,影响手术操作必须分离时,可根据腹腔内粘连情况再穿刺其他Trocar,以方便分离右上腹部粘连[9],但此操作孔位置不必强求为LC的常规穿刺点。幕状或膜状粘连,容易分离。但如有肠管等致密粘连时,选择超声刀仔细分离,每次分离的组织应少、薄,切勿损伤肠管。完全分离腹腔粘连后可重新置入常规LC操作孔Trocar分离肝门部粘连。分离肝门部粘连时,术者应由浅入深沿肝边缘无肠管区、粘连带较薄及无血管处分离。仔细解剖胆囊三角,辨认三管关系,遵循“宁伤肝勿伤管”的原则[10]。如果分离困难,可选择“四孔法”由助手协助牵拉充分暴露术野或果断中转开腹。手术时机以非急性发作期为宜[11]。(3)寻找残留胆囊管。由于整个残留胆囊管被周围脏器组织包裹、胆囊三角广泛粘连、胆囊管解剖变异等因素,因此对解剖残留胆囊而言难度很大。但仍需将胆囊三角解剖出来,认清残留胆囊管、肝总管与胆总管的三者关系。李可洲教授认为必要时(当胆囊管与肝总管紧密粘连融为一体时)可切开扩张的胆总管,找到胆囊管开口,插入导丝作为引导,再分离胆囊管[12-13]。此法尤其适合CDRS合并胆总管结石的病例。
随着LC的广泛开展,临床上CDRS患者日益多见。我们应总结胆囊管的残留原因,以预防CDRS的发生;对于可疑CDRS,MRCP检查有助于明确诊断。同时,随着腔镜技术的日臻成熟,择期腹腔镜手术切除残留胆囊管是安全、可行的。
[1] 姜皓,施维锦.胆囊管残留综合征的诊治[J].肝胆胰外科杂志,2010,22(2):104-106.
[2] 赵友仁,范茜荡,黄发祥,等.胆囊管残留综合征[J].实用外科杂志,1986,6(1):21-22.
[3] 缪文忠,蒋建龙,陶锋,等.胆囊切除术后胆囊残株15例临床分析[J].肝胆胰外科杂志,2011,23(5):420-421.
[4] 薛跃辉,巫北海.胆囊管影像学基础及进展[J].国外医学临床放射学分册,2003,26(5):296-300.
[5] 李全生,杜景平,张肇达,等.腹腔镜胆囊切除术后残余胆囊的预防和处理[J].中国普通外科杂志,2004,13(7):546-547.
[6] 李东恩,宋甫春.12例残余胆囊结石诊治分析[J].肝胆胰外科杂志,2012,24(1):73-74.
[7] 孙经建,张柏和,张永杰,等.胆囊切除术后残余胆囊19例分析[J].肝胆外科杂志,2005,13(4):287-288.
[8] 陈训如,周正东,罗丁,等.腹腔镜胆囊切除术严重并发症的预防[J].中华医学杂志,1996,76(5):392-393.
[9] 徐小东,吕西,李徐生,等.腹腔镜治疗残余胆囊的体会[J].中国微创外科杂志,2010,10(7):614-615.
[10] 李徐生,王琛.腹腔镜残余胆囊再次手术治疗的体会[J].腹腔镜外科杂志,2005,10(2):107-108.
[11] 任犹骏,徐炳文,熊艳.残余胆囊的处理和预防[J].肝胆外科杂志,2016,14(1):58,75.
[12] 何生,李可洲.残余胆囊的诊断治疗与预防(附16例报告)[J].肝胆外科杂志,1997,5(2):86-88.
[13] 郑君青,朱锦德.残留胆囊管结石11例临床分析[J].肝胆胰外科杂志,2008,20(5):360-361.
