腹腔镜胆囊切除术胆管损伤及胆漏的防治1
2018-01-19敬东红张永华张建红
敬东红,张永华,张建红
(1.重庆市公共卫生医疗救治中心平顶山院区,重庆,400030;2.重钢总医院)
胆管损伤是腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)最常见、最严重的并发症之一,发生率约为开放胆囊手术的两倍,本文涉及的胆管损伤及胆漏包括:迷走胆管漏、副肝管损伤、肝总管及胆总管损伤、胆囊管漏。随着临床经验的逐渐积累,胆管损伤、胆漏的发生率呈逐渐下降趋势。如果处理不当或重视不足,会给患者造成不良甚至非常严重的后果。本文现分析胆管损伤、胆漏的发生原因,以及相应预防、处理措施,将体会报道如下。
1 资料与方法
1.1 临床资料 回顾分析2003年7月至2016年11月重钢总医院普通外科及重庆市公共卫生医疗救治中心平顶山院区普通外科施行4 315例LC的临床资料,40例发生胆管损伤及胆漏。其中,男16例,女24例,24~65岁,平均(53.0±5.5)岁;急性胆囊炎伴胆囊结石20例(其中急性胆囊炎伴胆囊结石颈部嵌顿17例),亚急性胆囊炎伴胆囊结石颈部嵌顿8例,慢性胆囊炎伴胆囊结石12例。40例患者中包括4例即发性迷走胆管漏,31例延迟性迷走胆管漏,2例副肝管损伤,2例肝总管损伤,1例胆总管横断损伤。
1.2 手术方法 4例术毕检查胆囊床时发现白纱布部分胆汁样染色,胆囊床细小胆管胆漏,考虑即发性迷走胆管漏,予以结扎夹、钛夹、缝扎等处理,创面用明胶海绵或胶原蛋白海绵覆盖,术毕常规放置引流管。14例因胆囊炎症过重、亚急性胆囊炎、伤及胆囊床肝脏,术毕常规温氏孔引流,术后1~3 d引流管发现胆汁样液体流出,超声、MRCP、CT等检查证实为迷走胆管漏,予以保持温氏孔通畅引流。17例温氏孔未放置引流管的患者中,因腹胀腹痛不适、出现局部腹膜炎体征,彩超、MRCP及CT等检查考虑延迟性迷走胆漏,其中8例于床旁超声下置管引流;8例于腹腔镜下探查、置管引流;1例患者术后3 d常规出院后逐渐感“腹胀”、“消化不良”等不适,初始未引起足够重视,来院检查证实为延迟性迷走胆管漏后为时已晚,最终导致死亡。1例胆囊与三管区致密粘连,电凝钩分离时发现三管区内有胆汁样液体溢出,检查发现一直径约2 mm由右肝穿出索道样的管道组织有一瘘口漏胆。1例胆囊与三管区致密粘连,分离过程中发现三管区内有胆汁样液溢出,三管区有一直径约1 mm的索道样管道组织有一瘘口漏胆。该2例患者检查肝总管、胆总管、胆囊管均完整,考虑较小副肝管损伤,提起漏胆处索道样管道组织,用结扎夹闭合,反复检查再无胆汁外漏,术毕置管引流观察3~4 d后拔管。1例慢性结石性胆囊炎,检查时发现肝总管壁小瘘口少量胆漏,用5-0血管缝线行瘘口修补两针后反复检查无胆漏,温氏孔放置引流。1例急性胆囊炎伴胆囊结石,术中误将肝总管横断,及时发现后立即中转开腹,肝总管断端用5-0血管缝线行端-端吻合、T管引流术,温氏孔放置引流管1根,观察1周无胆漏后拔管,T管半年后拔管。1例胆囊多发结石伴慢性胆囊炎,1年前曾因胆总管下端结石行EST,本次行LC时误断胆总管,及时发现后立即中转开腹,胆总管断端用5-0血管缝线行端-端吻合、T管引流,温氏孔放置引流管1根,观察1周无胆漏后拔管,T管半年后拔管(图1、图2)。
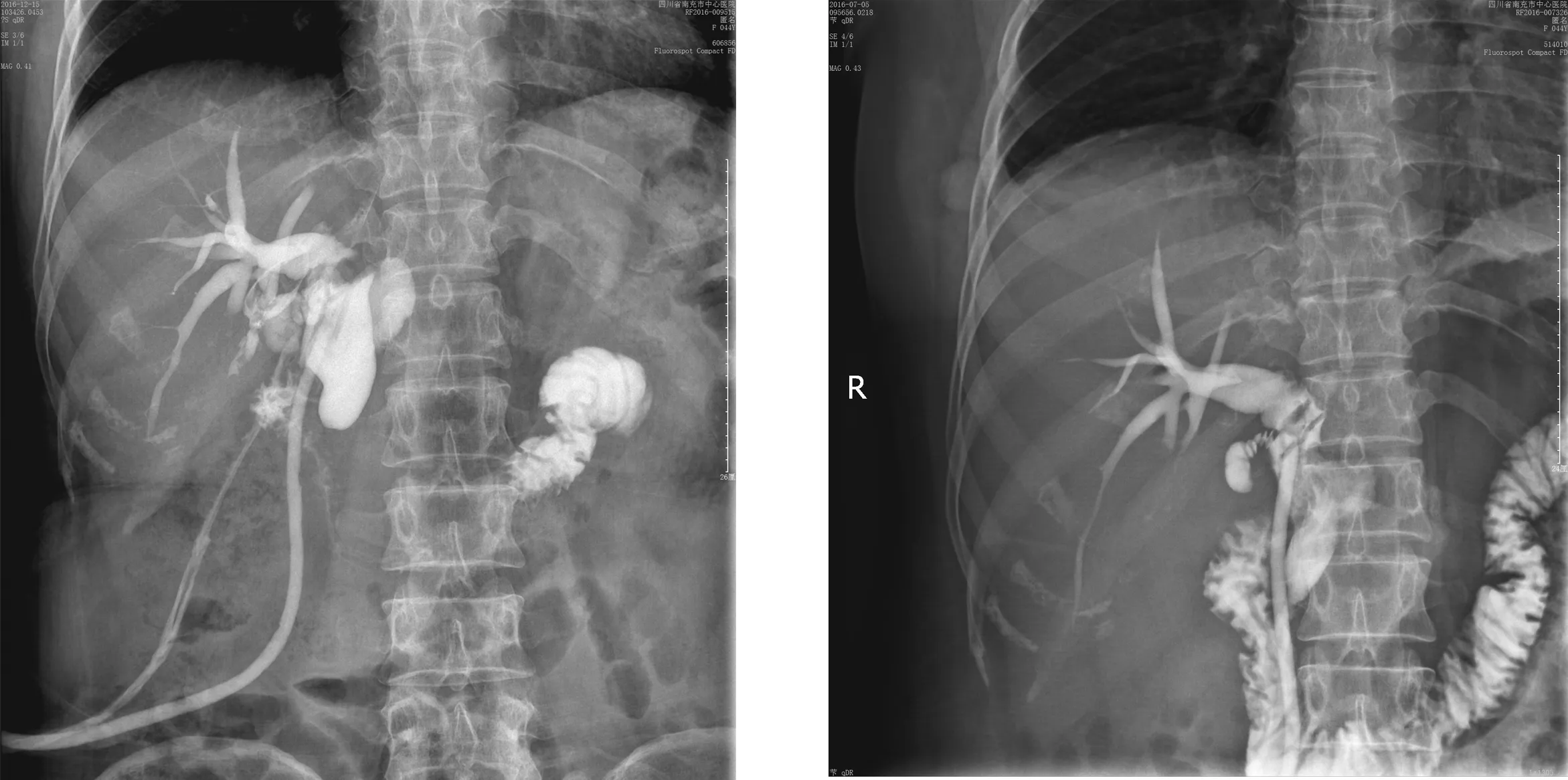
图1 中转开腹术毕T管造影 图2 放置T管半年后造影显示下端通畅
2 结 果
2003年7月至2016年11月施行LC的4 315例患者中,40例(0.93%)发生胆管损伤及胆漏。其中35例(0.81%)发生迷走胆管漏,4例即发性迷走胆管漏,及时处理后引流管未再漏胆并获得治愈;31例延迟性迷走胆管漏均由彩超、内镜逆行胰胆管造影、CT或腹腔探查证实,肝外胆道完整性良好(无肝外胆管损伤),排除胆囊管夹闭不全或滑脱;其中30例延迟性迷走胆管漏被及时发现,正确处理后获得治愈,1例延迟性迷走胆管漏因未引起足够重视、延误处理时机而死亡。2例(0.05%)副肝管损伤,2例(0.05%)肝总管损伤,1例(0.02%)胆总管横断损伤被及时发现、正确处理后均获治愈。除1例延迟性迷走胆管漏死亡外,余者术后随访3~24个月,无明显腹痛、腹胀、黄疸、畏寒发热、胆管狭窄及胆管炎等表现。
3 讨 论
3.1 迷走胆管漏 迷走胆管是直接连接胆囊与肝内胆管的管道,位于胆囊床中央区或胆囊浆膜返折区,在胆囊浆膜下走行。迷走胆管直径通常较细,为0.5~2 mm,术中解剖胆囊床时即使损伤也很难被发现。迷走胆管出现率为5%~30%[1],迷走胆管损伤造成迷走胆管漏发生率较低,仅0.51%~2.4%[2]。
迷走胆管漏的预防:(1)充分了解迷走胆管解剖,术中迷走胆管结扎是避免迷走胆管损伤最好的方法[3]。(2)剥离胆囊时,尽量靠近胆囊,遵守“宁伤胆,勿伤肝”的原则。在胆囊浆膜层与肌层间剥离胆囊,胆囊浆膜层留在胆囊床上,胆囊与胆囊床间的条索状管道或组织均应用结扎夹夹闭[2];如果胆囊切除确实困难,满意处理胆囊黏膜后可残留部分胆囊壁。(3)电凝止血时尽量提起组织电凝,勿压向胆囊床;尤其较为汹涌的出血,勿盲目压向胆囊床,用白纱布压迫数分钟待出血减少,再凝固止血或缝合止血。(4)胆囊炎症重、剥离胆囊时较深、亚急性或慢性萎缩性胆囊炎组织坚韧分离较困难、胆囊破裂胆汁溢出较多、术中发现胆漏等情况,术毕均应放置温氏孔引流。(5)建议术毕三管区及创面常规放置明胶海绵或胶原蛋白海绵,以利创面较细小胆漏闭合。
迷走胆管漏的处理:(1)术中用白纱布按压胆囊床数分钟,以观察迷走胆管漏部位,对比较游离或突起条索状管道组织首选结扎夹闭合,如果不行则用5-0薇乔线跨过胆漏区域“8”字贯穿缝合,以缝闭迷走胆管,缝合时远离三管区[4],注意勿向胆囊床面缝合过深,创面用明胶海绵或(及)胶原蛋白海绵覆盖,温氏孔置管引流3 d,观察有无胆漏。(2)对于症状较轻未行腹腔引流的延迟性迷走胆管漏,行超声或CT引导下腹腔穿刺置管引流。(3)如果出现畏寒发热、腹膜炎症状加重、引流量逐渐增多、引流不通畅时,应及时行腹腔镜或开放手术探查。(4)合并黄疸的患者,行经内镜鼻胆管引流术负压引流[2],以降低胆道压力,便于瘘口闭合。(5)为进一步了解胆漏情况,可行MRCP、内镜逆行胰胆管造影等检查。
3.2 副肝管损伤 肝脏的某一叶或段的肝管与肝外胆管汇合时称为副肝管,它独立引流肝脏的某一叶或段的胆汁。广义的副肝管除包括上述副肝管外,还包括迷走胆管,发生率为6%~20%[5]。95%的右侧副肝管行经胆囊三角附近,且多走行于胆囊三角内。副肝管的存在是胆囊手术发生胆管损伤的高危因素[5],副肝管开口越低,越接近胆囊管开口,则胆囊切除时被损伤的几率越高[6]。
副肝管损伤的预防:(1)熟悉三管区解剖。尤其对解剖变异及局部病理因素予以警惕,多数副肝管于胆囊切除术中发现,大的副肝管更容易发现,术中发现的副肝管尽量保留,对三管区及邻近三管区管道样结构尤其较粗的管道样结构“敬而远之”。(2)分离胆囊管时,紧贴胆囊颈壁向胆囊管远端开始分离,可最大程度地避免副肝管损伤。一定要显露胆囊管及胆囊颈后方的三角区,即掏空胆囊后三角。(3)三管区分离困难时尤其应注意副肝管及胆管损伤。黄志强教授倡导顺逆结合法切除胆囊,对LC同样适用。对于炎症重、粘连重,尤其亚急性或慢性萎缩性胆囊炎难以分离等情况,应警惕胆囊三角内有副肝管通过,解剖范围不能过大。(4)分离出胆囊管后,由胆囊颈部开始在胆囊壁浆膜层与肌层间剥离胆囊。三管区浆膜层方向可能存在迷走胆管及少部分副肝管,尽量避免损伤。(5)三管区及邻近三管区勿用电刀分离、电凝止血,肝胆管及胆囊管未确认的情况下不轻易钳夹及闭合三管区管道样结构。(6)及时中转开腹。(7)切除胆囊后需仔细检查胆囊管是否为一个开口。如为两个或两个以上开口,应及时寻找原因,可能存在副肝管及肝胆管损伤。对于术中解剖感觉欠佳者,不管术中有无胆染,一定留置引流[7]。
副肝管损伤应适时早期修复,根据致伤原因、胆道血运等综合决定[8]:(1)确认副肝管损伤情况。判断损伤副肝管高低、粗细、走行、损伤程度、近端有无交通支等。(2)外径<3 mm、引流范围较小的副肝管可直接结扎。绝大部分副肝管损伤为较小副肝管,可在辨明组织后直接用结扎夹闭合。外径>4 mm、引流范围较大的副肝管损伤,应尽量重建引流,可行副肝管端端吻合或胆肠吻合[9]。术后因胆漏发现的副肝管损伤,首先选择通畅引流、保守治疗并严密观察病情变化,如果病情逐渐好转、引流量逐渐减少可继续保守治疗,如果病情逐渐加重应及时手术探查。
3.3 肝总管及胆总管损伤 肝总管及胆总管损伤的预防措施:(1)熟悉三管区解剖;(2)术中保持良好视野,切断胆囊管前,在无张力状态下,一定重新确认胆囊管、肝总管、胆总管,认清胆囊三角关系[10];(3)电刀及电凝分离胆囊时,紧邻胆囊颈部胆囊壁进行,尽量远离肝胆管,并避免器械误伤;(4)及时中转开腹。
肝总管及胆总管损伤的处理,坚持早发现、早治疗的原则,术中如发现尽量一次性修复[10]:(1)术中发现小裂伤(<3 mm)或部分管壁切除,用可吸收线或无损伤线直接缝合、修补。(2)术中发现较大裂伤或横断伤,胆管壁缺损长度<2 mm,首选胆管断端行端端吻合,并通过吻合口放置内支撑管(或T管)6个月以上。(3)术中发现胆管损伤范围大、缺损长度>2 mm、对端吻合张力大或组织缺血等情况,应施行胆管空肠Roux-en-Y吻合术,并放置通过吻合口的内支撑管(或T管)6个月以上。(4)肝外胆管横断损伤并结扎,术中未发现,术后出现梗阻性黄疸,尽量3周后手术,以便被动扩张的胆管行胆管空肠Roux-en-Y吻合术,并放置通过吻合口的内支撑管(或T管)6个月以上。(5)肝外胆管损伤导致胆管狭窄,术后反复发作胆管炎,合并黄疸。需手术治疗,取出狭窄上方可能存在的结石,将近端扩张的胆管与空肠行胆管空肠Roux-en-Y吻合术。
3.4 胆囊管漏 电凝、电切热源性损伤,结扎夹尤其钛夹滑脱,胆囊管夹闭不全,胆囊管过度骨骼化导致缺血,胆囊管变异,炎症重、层次不清、分离困难造成损伤等,是胆囊管漏的常见原因。
术中仔细辨认胆囊管并由胆囊颈部开始由远及近细致分离,用比较牢固的合成夹或生物夹完整闭合胆囊管、断端近端距结扎夹不宜过短以防脱落、分离困难及时中转等,能较满意地预防胆囊管漏。
LC已成为胆囊良性疾病的首选术式。与“传统法”(传统LC)相比,“非特异法”(指非特异分离结扎胆囊动脉)不要求刻意寻找、解剖胆囊动脉,避免了解剖胆囊三角过程中因出血导致视野不清发生一系列意想不到的副损伤[11];术前全面评估,并根据术者经验个体化选择,术中谨慎仔细的操作,必要时果断中转开腹,均可减少并发症的发生[12]。如果对胆管损伤、胆漏处理不当或重视不够,可能造成不良后果,甚至非常严重。因此,充分了解胆囊三角及迷走胆管解剖,直视下娴熟的手术操作与技巧,及时正确处理胆管损伤、胆漏,必要时果断中转开腹,重视患者出院后的门诊随访,是防治LC胆管损伤、胆漏的重要措施。
[1] 夏穗生.漫谈Luschka胆管处理和Mirizzi综合征的诊治[J].中华肝胆外科杂志,2005,11(3):148-149.
[2] 李建斌,吕翔,曾凡利.胆囊切除后并发迷走胆管漏预防和处理[J].浙江创伤外科,2014,19(3):481.
[3] 金岚,王捷,李建设,等.腹腔镜胆囊切除术时迷走胆管损伤[J].中华肝胆外科杂志,2005,11(3):190-191.
[4] 廖朝兴,陈梦雪.腹腔镜胆囊切除术中迷走胆管漏的处理策略及预防[J].局部手术学杂志,2014,23(4):432.
[5] 何生,李茂德.医源性胆管损伤的解剖和病理基础[J].中华肝胆外科杂志,2002,8(6):334-337.
[6] 季一鸣,周吉林.肝管的应用解剖研究[J].中国现代手术学杂志,2002,6(1):48-49.
[7] 李更天,叶烜伟.腹腔镜胆囊切除术中副肝管损伤的预防与处理[J].浙江创伤外科,2014,19(2):262-264.
[8] 高峻,马宽生,范毓东,等.腹腔镜胆囊切除术中右副肝管损伤的防治[J].肝胆胰外科杂志,2015,3(6):521-523.
[9] 高卉,李军,王芳元.胆囊切除术中副肝管损伤的防治体会[J].临床外科杂志,2007,15(5):358-359.
[10] 吴俊强.医源性胆管损伤30例诊治体会[J].中国医药指南,2013,11(35):315-316.
[11] 胡小东,李春桃,陈果,等.腹腔镜胆囊切除术中特意分离结扎胆囊动脉的必要性分析[J].腹腔镜外科杂志,2017,22(2):126-129.
[12] 陈伟,陈浩,龚建平.腹腔镜胆囊切除术450例临床分析[J].腹腔镜外科杂志,2016,21(9):688-691.
