泉州市2009年~2016年孕产妇死亡情况分析
2018-01-18陈小霞林丽卿
陈小霞,林丽卿
(泉州市妇幼保健院妇女保健科,泉州 362000)
孕产妇死亡率是衡量一个地区社会经济和卫生发展的重要指标,同时,也是评价母婴健康状况的基本指标。本分析对泉州市近9年死亡孕产妇资料进行回顾性分析,了解死亡原因及影响因素,为进一步降低孕产妇死亡率提供依据。
1 资料与方法
1.1资料来源:2009年~2016年泉州市所有孕产妇死亡报告卡及个案调查、市级评审材料。孕产妇死亡指在妊娠期或妊娠终止后42天之内的妇女,不论妊娠时间和部位,包括内外科原因、计划生育、宫外孕、葡萄胎死亡,但不包括意外原因(如车祸、中毒等)导致的死亡。纳入分析2009年~2016年死亡孕产妇共140例,其中泉州常住人口72例,外来人口68例。(外来人口包括外地市及非本省户籍)。
1.2方法:以三级妇幼保健网络、医疗纠纷及网络新闻报道等方式收集孕产妇死亡相关信息,书面形成孕产妇死亡报告卡及个案调查报告,每半年市级组织对每例孕产妇死亡病例进行评审,明确死因诊断及影响因素。采用F分布及χ2检验进行统计分析,以P<0.05为差异具有统计学意义。
2 结果
2.1孕产妇死亡率:2009年~2016年泉州市孕产妇死亡数138例,活产总数1 009 200例,死亡率为13.87/10万。其中泉州常住户口活产数823 147例,死亡孕产妇72例,死亡率为8.75/10万,外来人口活产数186 053例,死亡孕产妇68例,死亡率为36.54/10万,如图分布所示泉州常住户口孕产妇死亡率较稳定,下降趋势不明显,保持在15/10万左右。外来人口孕产妇死亡率波动大。见图1。
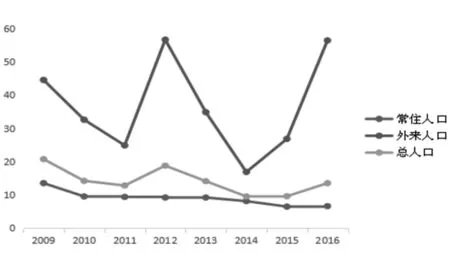
图1 泉州市2009-2016年孕产妇死亡率变化
2.2死亡孕产妇基本特征:2009年~2016年泉州市死亡孕产妇平均年龄29.61岁;文化程度初中及以下占76.43%;常住人口与外来人口的特征比较:见表1。
2.3孕期保健情况:2009年~2016年死亡孕产妇孕期保健情况:见表2。
2.4孕产妇死亡原因:2009年~2016年死亡孕产妇140例,2例死因不明,直接产科原因死亡64例(占46.38%),间接产科原因死亡74例(占53.62%),死因依次为产后出血、妊娠合并心脏病、妊娠高血压疾病、羊水栓塞。其中,产后出血中以宫缩乏力为主要死因,其次为子宫破裂。见表3。
表12009年~2016年泉州市常住人口与外来人口死亡孕产妇特征[例(%)]
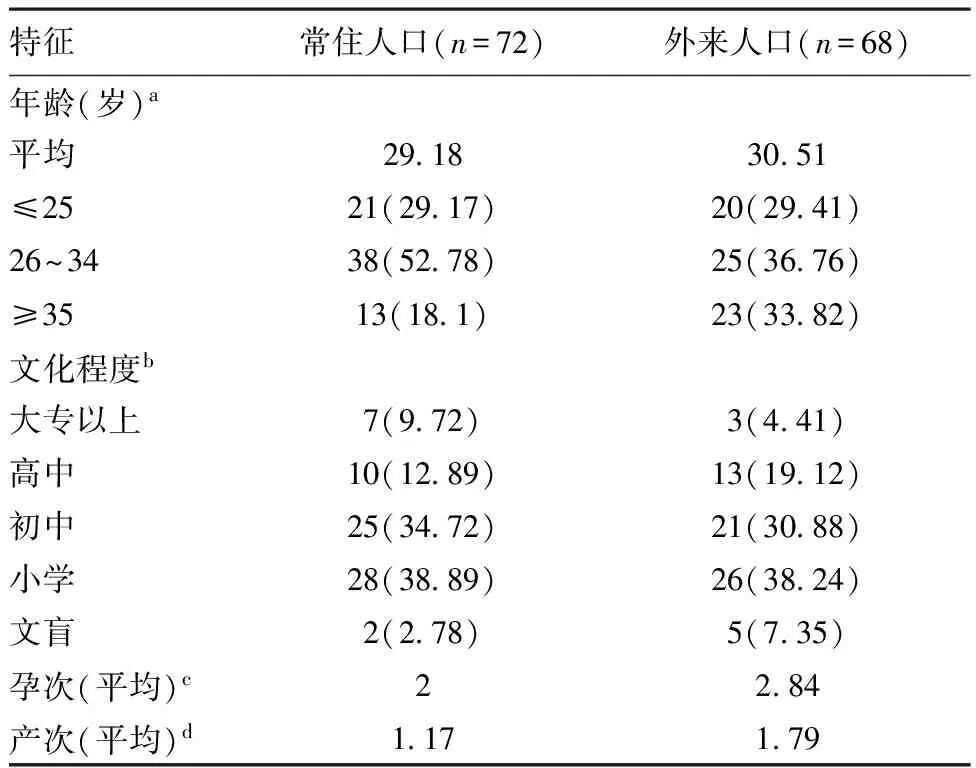
特征常住人口(n=72)外来人口(n=68)年龄(岁)a平均29 1830 51≤2521(29 17)20(29 41)26~3438(52 78)25(36 76)≥3513(18 1)23(33 82)文化程度b大专以上7(9 72)3(4 41)高中10(12 89)13(19 12)初中25(34 72)21(30 88)小学28(38 89)26(38 24)文盲2(2 78)5(7 35)孕次(平均)c22 84产次(平均)d1 171 79
注:Fa=1.51,P>0.05;bχ2=5.6,P>0.05;Fc=2.57,P<0.05;Fd=3.14,P<0.05
表22009年~2016年死亡孕产妇孕产期保健情况[例(%)]
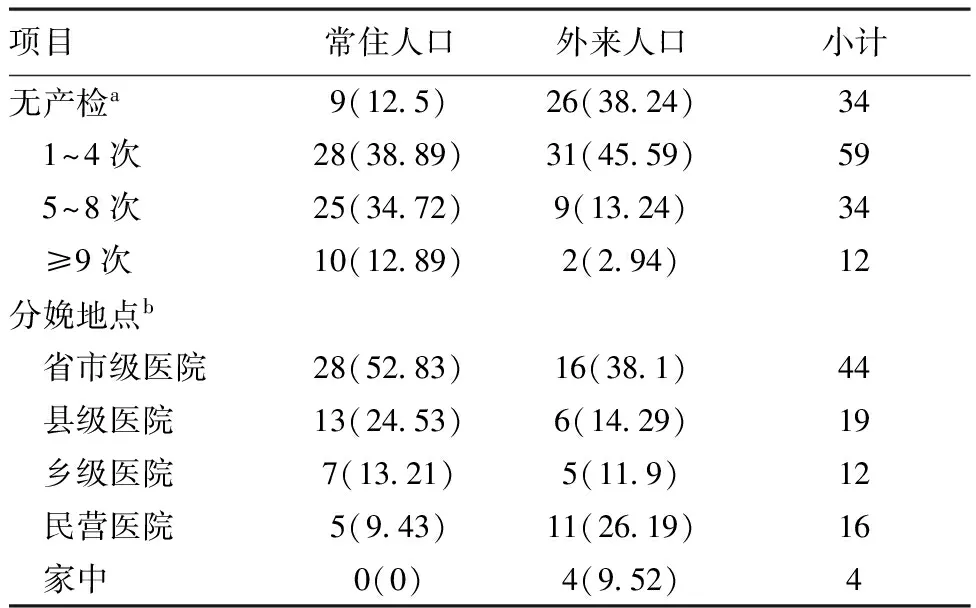
项目常住人口外来人口小计无产检a9(12 5)26(38 24)34 1~4次28(38 89)31(45 59)59 5~8次25(34 72)9(13 24)34 ≥9次10(12 89)2(2 94)12分娩地点b 省市级医院28(52 83)16(38 1)44 县级医院13(24 53)6(14 29)19 乡级医院7(13 21)5(11 9)12 民营医院5(9 43)11(26 19)16 家中0(0)4(9 52)4
注:aχ2=21.7,P<0.05;bχ2=13.3,P<0.05
2.5死亡孕产妇死亡地点:140例死亡孕产妇中,死于省市级医院占52.14%,民营医院或私人诊所占5.71%,10%死于家中,在转诊途中死亡占11.43%。
2.6死亡孕产妇评审结果:2009年~2016年死亡孕产妇,78例可避免死亡(占55.71%),62例不可避免死亡(占44.29%),泉州常住人口与外来人口比较,差异无统计学意义(χ2=3.03,P>0.05)。2012年泉州市危重症孕产妇转诊救治网络建设后,可避免死亡比例逐年下降,2013年~2016年可避免死亡比例比2009年~2012年降低(χ2=5.33,P<0.05)。根据WHO推荐的十二格表方法对可避免死亡过程存在的问题进行分析,见表4。
表32009年~2016年泉州市孕产妇死亡原因分析
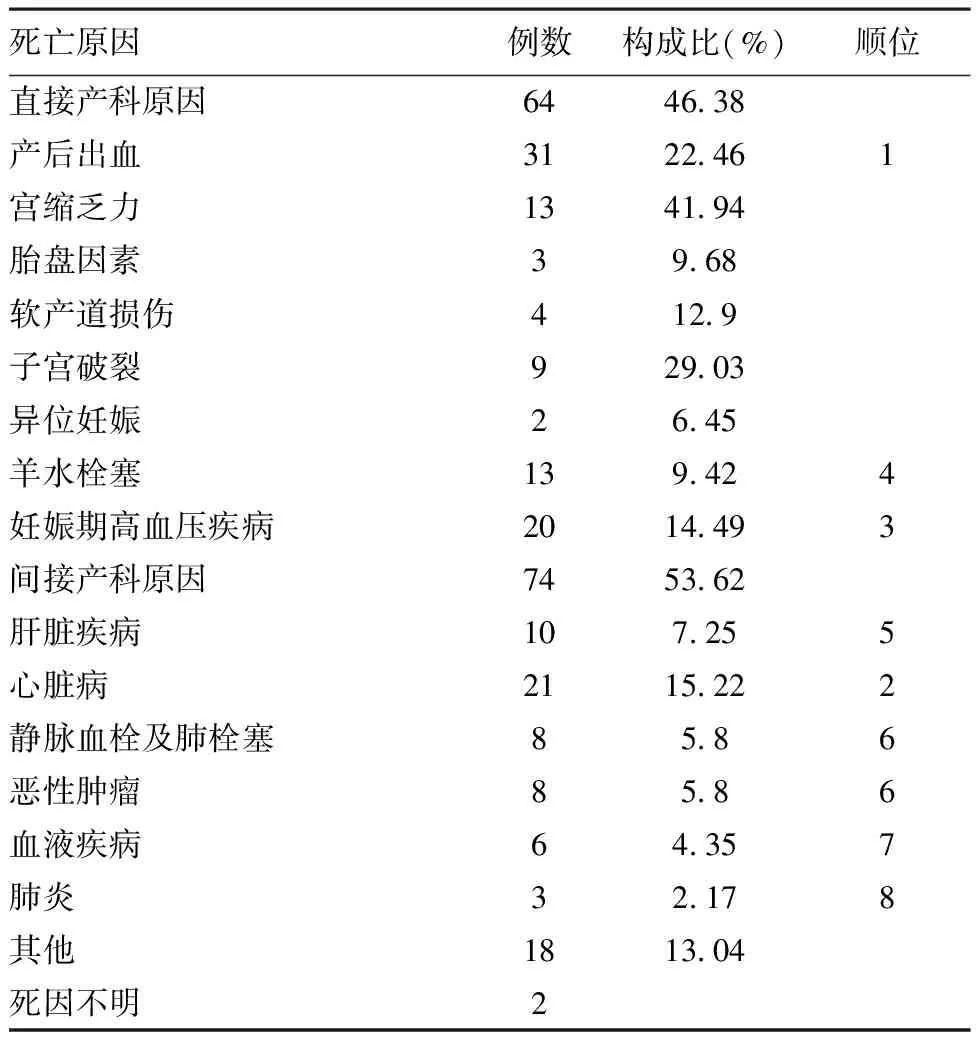
死亡原因例数构成比(%)顺位直接产科原因6446 38产后出血3122 461宫缩乏力1341 94胎盘因素39 68软产道损伤412 9子宫破裂929 03异位妊娠26 45羊水栓塞139 424妊娠期高血压疾病2014 493间接产科原因7453 62肝脏疾病107 255心脏病2115 222静脉血栓及肺栓塞85 86恶性肿瘤85 86血液疾病64 357肺炎32 178其他1813 04死因不明2
表42009年~2016年孕产妇死亡WHO十二格表评审结果[例(%)]

因素知识技能态度资源管理个人家庭40(51 28)13(16 67)1(1 28)0医疗保健32(41 03)3(3 85)01(1 28)社会部门0004(5 13)
3 讨论
《福建省妇女儿童发展纲要(2011年~2020年)》中提出到2020年孕产妇死亡率控制在16/10万以下,降低流动人口孕产妇死亡率。本分析显示,全市常住户口孕产妇死亡率已达到“两纲”发展要求,常住人口孕产妇死亡率下降趋势不明显,外来户口孕产妇死亡率呈现不稳定现象,应探索新的管理模式及干预措施以进一步降低常住人口孕产妇死亡率同时,逐步降低流动人口孕产妇死亡率。从2009年~2016年死亡孕产妇资料可以看出常住人口孕产妇及外来人口孕产妇在年龄、文化程度上差异不明显,但文化程度初中及以下占76.43%,不同户籍孕产妇死亡在孕次、产次上有差异。可见,要提高一个地区孕产妇的健康状况,应重视提高教育水平及保健服务。另外,不同户籍孕产妇在孕期保健利用上差异明显,外来人口孕产妇未进行产前检查所占比例为38.24%,远高于常住人口孕产妇所占比例(12.5%)。不同户籍在分娩地点选择上差异明显,外来人口孕产妇选择在民营医院高于常住人口,并有4例在家中分娩。提示加强流动人口孕产期保健管理,提高保健服务公平性及可及性对降低流动人口孕产妇死亡率有着重要意义,需加强多部门协作,多方面加大流动人口孕产妇管理。从死亡地点上看,死于省市级医院占52.14%,民营医院或私人诊所占5.71%,10%死于家中,在转诊途中死亡占11.43%。 2012年泉州市建立危重孕产妇转诊救治网络,成立技术指导小组,提高危重孕产妇抢救成功率。
2013年全国孕产妇死亡死因前三位为产科出血、羊水栓塞、妊娠期高血压疾病[1],泉州市2009年~2016年死因前三位依次为产后出血、妊娠合并心脏病、妊娠高血压疾病,与2013年全国死因顺序不一致。产科出血中以宫缩乏力为主,占41.94%,产科出血主要与县、乡级产科医师基础知识、基本技能掌握不牢固,对出血量估计、早期失血性休克识别不足,转、会诊意识不强、决策力不足、抢救与转诊延误造成[2]。其中,间接产科因素占53.62%,市级每年组织产科质量培训及督导,提高医务人员诊治能力及技术水平,从而控制孕产妇死亡率,同时,孕前保健是降低孕产妇死亡的重要措施之一。通过评估孕前高危因素,及时发现不适宜妊娠或暂时不宜妊娠的疾病,从而降低或消除导致不良妊娠结局的危险因素。从评审结果看,可避免死亡占55.71%,近4年来比例逐渐下降,十二格表反映出个人家庭的知识技能及医疗保健知识技能是影响孕产妇死亡的主要因素,提示个人家庭层面上,应围绕提高孕产妇及家庭对孕期保健重要性的认识着手,进一步加强对产前保健的宣传讲解。其中,医疗保健知识技能问题以县级医疗保健机构最为突出,可见,提高医疗保健机构尤其是县区级知识技能,对进一步降低孕产妇死亡率尤为重要[3]。
[1] 国家卫生计生委妇幼健康服务司.2014年全国妇幼卫生信息[R].2014:25.
[2] 陈 锰,刘兴会,梁 娟.中国孕产妇死亡率及死亡原因地区差异及对策[J].中国实用妇科与产科杂志,2015,31(12):1095.
[3] 杨丽霞,赵 轴.绵阳市2001-2010年孕产妇死亡分析[J].中国计划生育和妇产科,2011,3(4):23.
