前庭自旋转实验非对称性异常对眩晕性疾病临床诊断意义分析
2018-01-18
前庭自旋转试验(vestibular autorotation test,VAT)是前庭功能检查的方法,用于检测2~6 Hz的高频段的前庭眼动反射弧(vestibule ocular reflex,VOR)的完整性[1],其检测3个指标:增益、相移和非对称性。近年来VAT广泛应用于眩晕相关性疾病的临床诊断,3个指标中增益异常临床研究较多,但对非对称性的临床研究较少,本文旨在讨论VAT结果中不同增益值的非对称性异常的临床意义。
1 对象与方法
1.1 对象 连续纳入解放军第305医院神经内科门诊和病房2009年11月-2017年2月因眩晕或头晕完成VAT检查并显示非对称性异常的患者。入组标准:符合Baranry协会国际前庭症状分类小组前庭症状分类的患者[2]。排除标准:良性阵发性位置性眩晕;偏头痛性眩晕;不合格VAT图谱,未明确诊断。所有研究对象都经过神经系统查体及血、尿常规、血糖、血脂检查,完成听力检查、无创经颅多普勒、头颅计算机断层扫描(computed tomography,CT)、磁共振成像(magnetic resonance imaging,MRI)和磁共振血管成像(magnetic resonance angiography,MRA)等检查。
1.2 方法
1.2.1 VAT检测方法 应用美国WSR公司的前庭自动旋转测试仪,受检者主动头动,注视贴于前方1.5 m平视高度的靶标并跟随节拍器的节奏(频率0.5~6.0 Hz)由慢到快,幅度(最大不超过30°)由大到小,分别行水平面左右摆头和垂直上下点头运动,每次18 s,各检测3次,检测2.0~6.0 Hz(生理频率范围)高频VOR通路,经过信号处理、频谱分析,计算VOR增益,相移及非对称性,以评估水平和垂直VOR通路功能。所有受试者均由同一检测者进行VAT操作以避免操作者间差异。
1.2.2 VAT检测指标 ①非对称性:表示高频VOR左右侧别的强度差异,各个频率的非对称性正常参考值为(1±10%),低于正常参考值10%表示左侧减弱,高于正常参考值10%则为右侧减弱。②增益:是眼球运动速度与头部运动速度之比,正常范围在VAT检测图中以绿线标示,低于正常值范围提示增益降低,高于正常值范围提示增益增高。③相移:是眼动与头动之间的相对时间关系。VAT检测图以绿线标示区域为正常范围,超出这个正常的时间延迟反应范围,提示前庭功能异常。同一患者出现1项或1项以上异常指标即评定为该试验结果异常。
1.2.3 临床诊断标准 根据Baranry协会国际前庭症状分类小组最新前庭症状分类并借鉴国内分类标准分为:①前庭外周性疾病:梅尼埃病和突发性耳聋的诊断符合中华耳鼻咽喉头颈外科杂志编辑委员会和中华医学会耳鼻咽喉头颈外科学分会制订的标准[3]。前庭神经炎的诊断符合以下标准[4]:持续眩晕超过24 h;向各方注视方向无改变的水平自发性眼震;无听力损害;无神经系统伴随症状或体征;前庭功能检查结果异常。前庭神经鞘瘤的诊断以MRI为准[4]。前半规管裂诊断以临床症状结合颞岩骨CT为准[4]。双侧前庭病的诊断符合以下标准:振动幻视、步态不稳,双侧冷热试验异常[4]。②前庭中枢性疾病包括血管源性、肿瘤、多发性硬化、颅底畸形,由头颅MRI证实。参考中华医学会神经病学分会2011年的眩晕性疾病诊疗专家共识[4]。
1.2.4 分组 根据VAT非对称性检查结果,将研究对象分为3组:非对称异常合并水平增益降低组,非对称异常合并水平增益增高组和非对称异常合并水平增益正常组。比较3组疾病构成情况。
1.3 统计学方法 应用SPSS 16.0软件包进行数据分析。计数资料用率表示,计量资料符合正态分布,用()表示。3组间比较采用χ2检验,两组间比较时,用Bonferroni方法校正检验水准,当有格子的期望计数<5,则采用了连续校正的方法。P<0.05为差异有统计学意义。
2 结果
本研究共入组108例患者,年龄16~82岁,平均(51.00±2.21)岁,男68例,女40例。
非对称异常合并水平增益降低组56例,其中45例(80.4%)为前庭外周性疾病,11例(19.6%)为前庭中枢性疾病。其中前庭外周性疾病分别为前庭神经炎23例,梅尼埃病8例,突发性耳聋伴眩晕6例,迷路炎4例,迟发性膜迷路积水2例,前半规管裂1例,前庭神经鞘瘤1例;11例前庭中枢性疾病分别为后循环梗死7例(图1),多系统萎缩2例,多发性硬化1例,脑干脑炎1例。
非对称异常合并水平增益增高组35例,均为前庭中枢性疾病(100%)。其中后循环梗死14例(图2),短暂性脑缺血发作14例,脑干肿瘤3例,多系统萎缩2例,多发性硬化2例。
非对称异常合并水平增益正常组17例,15例(88.2%)为前庭外周性疾病,2例(11.8%)为前庭中枢性疾病。其中前庭外周性疾病分别为梅尼埃病6例,迷路炎5例,前庭神经元炎4例;2例前庭中枢性疾病均为短暂性脑缺血发作(图3)。
3组之间的前庭外周性疾病和中枢性疾病的发病率有显著差异(P<0.001)。其中非对称异常合并水平增益增高组的前庭中枢性疾病发病率显著高于非对称异常合并水平增益降低组和非对称异常合并水平增益正常组(均P<0.001)。

图1 非对称异常合并水平增益降低组1例患者VAT图谱(左图)和MRI影像(右图)
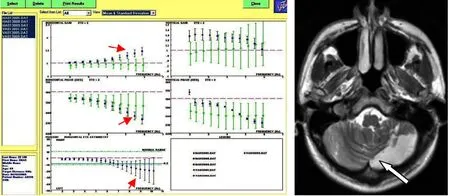
图2 非对称异常合并水平增益增高组1例患者VAT图谱(左图)和MRI图像(右图)
3 讨论
VAT是目前临床上常用的高频段的前庭功能检测方法,增益、相移和非对称性是VAT检测的3个重要参数。其中相移仅提示前庭功能异常;增益有定位的临床作用,水平增益有助于区别前庭外周和中枢性损害;非对称性有定侧的临床作用[5]。国内外对增益的研究较多,但对非对称的研究较少。非对称性反应高频VOR左右侧别的强度差异,非对称性=(|右向|-|左向|)/(|右向|+|左向|)×100%(左向和右向指的是眼速)。非对称性值取自各频率左右方向的眼动速度比,在VAT综合图数据点下移越界提示左侧病变(图1);在VAT综合图数据点上移越界,提示右侧病变(图2)[6]。HSIEH LC等[7]研究指出非对称性异常对前庭外周性疾病有定侧作用。本研究根据水平增益定位的作用,即水平增益降低提示前庭外周性损害,水平增益增高提示前庭中枢性损害。108例入组患者中60例为前庭外周性疾病,其中非对称异常合并水平增益降低组45例,非对称异常合并水平增益正常组15例。这与非对称性异常对前庭外周性疾病有定侧作用的报道结果相符,表明非对称性异常多数情况提示前庭外周性疾病的单侧前庭功能损害。

图3 非对称异常合并水平增益正常组1例患者VAT图谱
非对称性异常在前庭中枢性疾病的研究较少,HSIEH LC等人研究仅报道了少数前庭中枢性疾病中出现非对称性异常,但未进一步研究分析。本研究发现非对称性异常合并水平增益降低组有11例为前庭中枢性疾病,非对称性异常合并水平增益正常组中有2例为前庭中枢性疾病,而非对称性异常合并水平增益增高组均为前庭中枢性疾病。以上结果表明非对称性异常也可以出现在前庭中枢性疾病,主要以急性脑血管病为代表。这与HSIEH LC等人报道不完全相同。分析可能的机制:①脑梗死患者VAT非对称性异常合并水平增益降低的机制:VOR直接通路反射弧包括内耳终末感受器-前庭神经节(Scarpa)-前庭神经核团-眼球运动核团-眼肌运动效应器[8]。前庭神经进入脑干和脑干穿行区以及前庭神经核,解剖结构位于脑桥下端到延髓上端,从解剖学上是中枢性结构,但从VOR反射弧上属于前庭外周部分[9-10]。因此,这部分结构损害在前庭功能检测上可以表现为前庭外周性异常,VAT可以表现为非对称性异常合并水平增益降低。本研究图1的头颅MRI结果提示脑梗死梗死部位为前庭神经进入脑干和脑干穿行区,从影像学角度证明了脑干梗死作为前庭中枢性疾病,可出现非对称性异常合并水平增益降低。②脑梗死患者VAT非对称性异常合并水平增益的机制:VAT检测VOR直接通路的完整性,小脑作为VOR中枢结构,它对VOR有抑制作用,当一侧小脑病变时,病变侧对同侧的VOR抑制作用减弱,表现为同侧VOR亢进,而对侧(无病变侧)的前庭功能相对功能减弱[11]。非对称作为检查左侧或右侧前庭功能检查减弱的指标,此时可以表现为异常。本研究图2头颅MRI结果提示左侧小脑梗死。该患者VAT结果发现非对称性为右侧前庭功能减弱,水平增益增高,提示前庭中枢性病变伴右侧前庭功能减弱。研究同样也从影像学角度证明了小脑梗死,作为前庭中枢性疾病,也可出现非对称性异常合并水平增益增高。另外,本研究中还有17例非对称异常合并增益正常。分析17例临床资料,发现患者病情均较轻,可能原因是轻度前庭功能异常不足以引起增益的异常,但具体发病机制有待进一步研究。
[1] THUNGAVELU Y,WANG W,LIN P,et al.The clinical utility of vestibular autorotation test in patients with vestibular migraine[J].Acta Otolaryngol,2017,130(10):1046-1050.
[2] 田军茹.眩晕诊治[M].北京:人民卫生出版社,2015:16-20.
[3] 中华耳鼻咽喉头颈外科杂志编辑委员会,中华医学会耳鼻咽喉科学分会.梅尼埃病的诊断依据和疗评估[J].中华耳鼻咽喉头颈外科杂志,2007,42(3):163.
[4] 中华医学会神经病学分会.中华神经科杂志编辑委员会.眩晕诊治的专家共识[J].中华神经科杂志,2010,43(5):369-374.
[5] BLATT P J,SCHUBERT M C,ROACH K E,et al.The reliability of the Vestibular Autorotation Test(VAT) in patients with dizziness[J].Neurol Phys Ther,2008,32(2):70-79.
[6] PARK H K,KIM J S,STRUPPM,et al.Isolated floccular infarction:impaired vestibular responses to horizontal head impulse[J].Neurol,2013,260(6):1576-1582.
[7] HSIEH L C,LIN T M,CHANG Y M,et al.Clinical applications of correlational vestibular autorotation test[J].Acta Otolaryngol,2015,135(6):549-556.
[8] LEE H.Isolated vascular vertigo[J].Stroke,2014,16(3):124-130.
[9] INOUE Y,YABE T,OKADA K,et al.Effect of edaravone on acute brainstem cerebellar infarction with vertigo and sudden hearing loss[J].Auris Nasus Larynx,2014,41(3):303-306.
[10] CHOI S Y,KIM H J,KIM J S.Chasing dizzy chimera:Diagnosis of combined peripheral and central vestibulopathy[J].Neurol S,2016,371(12):69-78.
[11] CHO B H,KIM S H,KIM S S,et al.Central positional nystagmus associated with cerebellar tumors:Clinical and topographical analysis[J].Neurol Sci,2017,373(2):147-151.
