系统性红斑狼疮伴发精神障碍的危险因素及护理对策
2018-01-09杨艳
杨艳
安岳县康复医院精神科,四川资阳 642350
系统性红斑狼疮属于自身免疫结缔组织病的一种,不但会损伤机体组织,还会损伤机体各类重要脏器以及系统[1]。同时系统性红斑狼疮患者中部分患者会伴有不同类型不同程度的精神障碍,少数患者甚至会有癫痫表现[2]。因此有必要综合分析系统性红斑狼疮伴发精神障碍的危险因素,继而采取有效护理对策以控制病情,缓解症状,该文选取于2015年1月—2016年12月该院收治的100例患者进行研究,现报道如下。
1 资料与方法
1.1 一般资料
选取该院100例系统性红斑狼疮伴发精神障碍患者进行研究。将全部患者根据随机抽签分为观察和对照组,其中观察组50例患者中男患者有28例,女患者有22例,年龄平均为(36.2±6.3)岁;对照组50例患者中男患者有26例,女患者有24例,年龄平均为(37.5±6.1)岁。两组基本资料中的各项内容相比较,差异有统计学意义(P>0.05)。
1.2 护理
对照组仅对患者实施常规护理干预,主要包括常规用药指导以及常规健康教育。观察组在分析患者危险因素基础上,对患者实施全面护理干预,内容如下:
1.2.1 感染预防护理 叮嘱患者避免阳光暴晒,在中午阳光最烈的时间禁止出门,出门时应该穿戴好防晒装备,最大程度降低紫外线的照射。尽可能减少化妆品以及碱性肥皂的使用,防止刺激皮肤,避免食用刺激性食物。做好患者口腔以及皮肤护理,由于患者需要长时间接受免疫抑制剂以及激素治疗,患者的躯体抵抗力会明显降低,所以必须做好保护性隔离工作,防止发生交叉感染。
1.2.2 指导运动 对于疾病处于急性活动期的患者,应该多保持卧床休息,等到患者病情得到缓解之后鼓励患者进行室外活动。如果患者关节有疼痛感,叮嘱患者减少活动量,可以转为参与一些简单的工娱活动。针对出现躁动不安的患者,必须做好隔离保护措施。
1.2.3 用药护理 该类患者大多需要终生用药,但是由于患者伴有精神障碍,因此缺乏良好服药依从性,所以做好患者用药护理非常重要。如果患者长期使用糖皮质激素,会出现较多不良反应,所以护理人员必须对病情进行密切观察,对药物使用剂量进行合理调节,合理使用胃黏膜保护药物。对患者的精神情绪变化情况进行密切观察,对于情绪过度波动的患者可以适当使用镇静剂。对于使用免疫抑制剂的患者,要观察患者是否有食欲不振、呕吐、恶心等症状出现。所有用药患者护理人员都要做好用药后的观察以及病情监测,确保患者药物入口,真正吞服,防止患者私自处理药物,不按医嘱用药,影响药物治疗效果。
1.2.4 饮食护理 护理人员必须按照患者病情变化情况对饮食方案进行合理调整,指导患者食用易消化、少刺激、高营养、高蛋白、高维生素的食物。如果患者接受糖皮质激素治疗,用药过程中的饮食应该保证高含钾钙、低盐。对于自行饮食依从度差的患者,护理人员应该耐心安抚,帮助喂食。
1.2.5 心理护理 伴有精神障碍的系统性红斑狼疮患者存在非常大的心理压力,容易出现抑郁情绪,严重情况下甚至有自杀心理。所以护理人员应该在患者疾病稳定期做好全面的心理护理工作,主动与患者交流,讲解疾病以及伴发症状的相关知识,帮助患者提升对疾病的认识,真正理解治疗的重要性,从而帮助患者提升治疗依从度。如果患者精神障碍发作时,护理人员应该密切监视,避免患者伤人或者伤己,必要情况下进行适当限制。
1.2.6 社会家庭支持 对于伴有精神障碍的患者,家庭以及社会的支持对于患者心理的恢复具有重要意义。护理人员要做好患者家属的沟通,鼓励家属多配合患者,给予患者家庭的温暖,有助于帮助患者平复情绪,减少精神障碍发作。另外,护理人员还可以联系以往同类型经治疗成功的病例回医院与在院患者交流,向患者介绍应对疾病的经验,同时通过治疗成功病例也能够提升患者对于治疗的信心,从而提升治疗依从性。
1.3 评价指标
选择阳性与阴性症状量表(PANSS)评价患者症状情况,得分越高,症状越严重。同时根据护理后PANSS量表减分情况判定护理效果,显效:护理后与护理前比较PANSS评分下降超过75%;好转:护理后与护理前比较PANSS评分下降超过25%,但是不足75%;无效:护理后与护理前比较PANSS评分下降不足25%。总有效率=显效率+好转率。
1.4 统计方法
经SPSS 19.0统计学软件分析数据,用[n(%)]表示各项计数资料,行 χ2检验,用(±s)表示各项计量资料,行t检验,对照P<0.05差异有统计学意义。
2 结果
2.1 护理效果
观察组护理后总有效率为92.0%,对照组护理后总有效率为76.0%(P<0.05)。 见表1。

表1 两组护理后效果比较[n(%)]
2.2 PANSS评分情况
护理前两组评分结果差异放弃统计学意义(P>0.05),护理后观察组评分明显低于对照组(P<0.05)。见下表。
表2 两组护理前后PANSS评分比较[(±s),分]
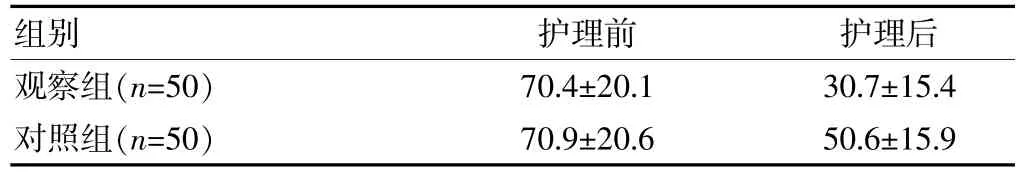
表2 两组护理前后PANSS评分比较[(±s),分]
组别 护理前 护理后观察组(n=50)对照组(n=50)70.4±20.1 70.9±20.6 30.7±15.4 50.6±15.9
3 讨论
系统性红斑狼疮的特点主要是多种不同自身抗体造成不同靶器官的损害,当前研究显示系统性红斑狼疮伴发精神障碍的发病机制主要包括低蛋白血症;免疫复合物沉积性血管炎;抗神经原抗体及脑组蛋白(BIMP)抗体;抗核糖体P蛋白抗体;抗心磷脂抗体对血管内皮细胞和血小板的磷脂成分产生直接作用;细胞因子致病[3]。
分析系统性红斑狼疮伴发精神障碍的危险因素,具体包括以下几种:①补体下降:大部分系统性红斑狼疮伴发精神障碍都存在补体下降情况,特别是在活动期发生更多,补体C4下降的患者更可能出现系统性红斑狼疮伴发精神障碍,补体水平下降导致病情活动考虑和细胞凋亡存在相关性。②血细胞下降:系统性红斑狼疮伴发精神障碍活动的指征还包括血细胞降低,系统性红斑狼疮会造成多系统以及多器官受累,常见的受累器官包括造血系统以及肝肾损害。研究显示血细胞下降,系统性红斑狼疮伴发精神障碍出现可能性更大。③肝脏损害:研究显示,大部分患者出现AST以及ALT升高,接近一半的系统性红斑狼疮患者尸体解剖都发现存在肝脏肿大[4]。另外有研究显示,系统性红斑狼疮伴发精神障碍患者存在非常严重的肝脏损害,AST以及ALT水平与系统性红斑狼疮伴发精神障碍存在紧密相关性[5]。④其他:除了上述分析的危险因素,另外尿素、血清肌酐、尿红细胞水平异常也与系统性红斑狼疮伴发精神障碍存在相关性[6]。
该研究通过对观察组患者实施全面护理干预,结果显示护理后总有效率为92.0%,明显高于接受常规护理干预的对照组护理后总有效率76.0%;另外观察组护理后PANSS评分明显低于对照组(P<0.05)。
综上所述,多种危险因素都可能导致系统性红斑狼疮伴发精神障碍,通过对患者实施全面护理干预,能够明显缓解患者精神症状,改善患者病情,值得推广。
[1]李玉荣,付学锋.以精神障碍为首发的系统性红斑狼疮1例并文献复习[J].内科急危重症杂志,2016,22(5):394-395.
[2]任昊,赵进军,林静丽,等.甲泼尼龙致系统性红斑狼疮患者精神障碍4例[J].药物不良反应杂志,2015,17(3):232-234.
[3]杨帆,郭阳.系统性红斑狼疮脑病危险因素分析及预后研究[J].中风与神经疾病杂志,2014,31(1):32-36.
[4]孟宪春.系统性红斑狼疮所致精神障碍的临床治疗分析[J].中外健康文摘,2013,10(4):147.
[5]张亚清,周衡,张星虎,等.系统性红斑狼疮伴中枢神经系统损害的诊断及治疗分析[J].中国全科医学,2015,18(27):3352-3354,3359.
[6]周艳,张芮君,李扬,等.抗N-甲基-D天门冬氨酸受体抗体与系统性红斑狼疮认知功能障碍的相关性研究[J].中华风湿病学杂志,2016,20(5):312-316.
