腰-硬联合麻醉剖宫产术中采用不同穿刺间隙效果比较
2017-12-21高瑞华郑胜兰张林
高瑞华 郑胜兰 张林
(高密市妇幼保健院麻醉科,山东高密 261500)
腰-硬联合麻醉剖宫产术中采用不同穿刺间隙效果比较
高瑞华 郑胜兰 张林
(高密市妇幼保健院麻醉科,山东高密 261500)
目的:探讨腰-硬联合麻醉在剖宫产术中选择不同穿刺间隙麻醉效果的比较。方法:选择拟在腰-硬联合麻醉下行剖宫产术的产妇90例,随机分为A组(n=44例)和B组(n=46例),其中A组选择L3~4间隙为穿刺点,B组选择L2~3为穿刺点,观察并比较两组产妇麻醉效果及不良反应的发生,分别于麻醉前(T0)、麻醉后5min(T1)、麻醉后10min(T2)、麻醉后15min(T3)、麻醉后20min(T4)记录两组产妇生命体征(MAP、HR)的变化,并于T1~T4时间点记录两组产妇麻醉感觉阻滞平面的变化。结果:T0~T4时间点两组产妇HR相比差异无统计学意义,T0时间点两组MAP无统计学差异,T1~T4时间点A组MAP明显高于B组,差异有统计学意义,P<0.05;A组产妇T1~T4时间点的麻醉感觉阻滞平面明显低于B组产妇,差异有统计学意义,P<0.05;两组产妇麻醉总有效率相比差异无统计学意义,A组产妇不良反应(低血压、恶心呕吐、呼吸困难、头晕)的发生明显低于B组产妇,差异有统计学意义,P<0.05。结论:剖宫产术腰硬联合麻醉选择L3~4 及L2~3间隙均可以产生良好的麻醉效果,满足手术要求,但L3~4 间隙比L2~3麻醉平面上升平稳,安全性高,对产妇生命体征影响小。
腰-硬联合麻醉; 穿刺间隙; 剖宫产术
随着二胎政策的开放,近期产妇的数量明显升高,而且产妇年龄偏大,需选择剖宫产术。剖宫产术常在腰硬联合麻醉下进行,具有药物使用剂量小、麻醉起效快、阻滞效果好、持续时间长、麻醉平面可控性强、对产妇生命体征影响小等优点[1-2]。但不同的穿刺间隙给药可能会引起麻醉效果的变化[3-4],因而本研究将探讨比较腰-硬联合麻醉在剖宫产术中选择L2~3间隙及L3~4间隙麻醉效果,为临床上产妇选择合适的麻醉提供参考。
1 资料与方法
1.1 一般资料
选择拟在腰-硬联合麻醉下行剖宫产术的产妇90例,ASA I~II级,年龄21~39岁,随机分为A组(n=44例)和B组(n=46例)。排除患有妊娠期高血压、子痫、糖尿病、心脏病、肺部疾病、肝肾功能异常、急诊手术的产妇。本研究经我院伦理委员会批准,所有产妇知情同意并签署同意书。
1.2 方法
所有产妇术前均完善血细胞分析、尿常规、肝肾功能、电解质、心脏超声等相关检查,常规禁食禁饮。清醒进入手术室后开放上肢外周静脉,给予平衡液500mL补充生理需要量,持续监测心率(HR)、血压(MAP)、脉搏氧饱和度(SPO2)。两组产妇均取侧卧位,A组选择L3~4间隙为穿刺点,B组选择L2~3为穿刺点。穿刺点确定方法如下:两侧髂嵴连线最高点平对第4腰椎或L3~4棘突间隙。所有穿刺点的确定,均由两位麻醉医师同时确定,对于间隙确定有异议的产妇均不纳入研究。所有产妇硬膜外穿刺成功后,缓慢置入蛛网膜穿刺针,当有突破感时,退出针芯,见脑脊液流出后,以0.2mL/s的速度缓慢推入0.5%布比卡因(10%葡萄糖注射液1mL+0.75%布比卡因2mL)1.8mL,然后在硬膜外腔向头侧置入硬膜外导管3~4cm,退出穿刺针,粘贴好导管后使产妇平卧位并向左侧倾斜15°~30°,调整麻醉平面在T6以下。当麻醉平面欠佳时,向硬膜外导管注入2%利多卡因3~5mL,及时监测麻醉平面,直至麻醉平面满足手术要求。当麻醉平面过高,收缩压低于85mmHg或血压下降超过基础值的30%时,快速输入晶体液或胶体液快速扩容同时将腹部推向产妇左侧,减少仰卧位低血压的发生,若处理后收缩压仍低于85mmHg或MAP<50mmHg,可给予麻黄碱或甲氧明维持产妇收缩压在90mmHg以上。
1.3 观察指标
分别于麻醉前(T0)、麻醉后5min(T1)、麻醉后10min(T2)、麻醉后15min(T3)、麻醉后20min(T4)记录两组产妇生命体征(MAP、HR)的变化,并于T1~T4时间点采用针刺法评估两组产妇麻醉感觉阻滞平面的变化。观察并比较两组产妇麻醉效果(优、良、差)及不良反应(低血压、恶心呕吐、呼吸困难、头晕)的发生。
麻醉效果具体标准如下:优:麻醉效果完善、肌松效果好、产妇无疼痛等不适感,手术顺利完成;良:产妇出现轻度宫缩疼痛及牵拉反射,但无需追加麻醉药物,可配合完成手术;差:产妇出现剧烈宫缩疼痛及牵拉反射,需追加麻醉药物才可完成手术。总有效人数为麻醉效果优人数与麻醉效果良人数之和。
1.4 统计学方法
采用SPSS19.0统计学软件进行统计学分析,计量资料采用t检验或方差分析,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇一般情况比较
两组产妇年龄、身高、体重、妊娠周期相比差异无统计学意义,P>0.05,见表1。

表1 两组产妇一般情况比较
2.2 两组产妇不同时间点生命体征的变化
两组产妇T0~T4时间点HR相比差异无统计学意义,T0时间点两组MAP无统计学差异,T1~T4时间点A组MAP明显高于B组,差异有统计学意义,P<0.05,见表2。

表2 两组产妇生命体征的变化
2.3 两组产妇不同时间点麻醉感觉阻滞平面的比较
A组产妇T1~T4时间点的麻醉感觉阻滞平面明显低于B组产妇,差异有统计学意义,P<0.05,见表3。

表3 两组产妇T1~T4时间点麻醉感觉阻滞平面的比较
2.4 两组产妇麻醉效果及不良反应的比较
两组产妇麻醉总有效率相比差异无统计学意义,A组产妇不良反应(低血压、恶心呕吐、呼吸困难、头晕)的发生明显低于B组产妇,差异有统计学意义,P<0.05,见表4。
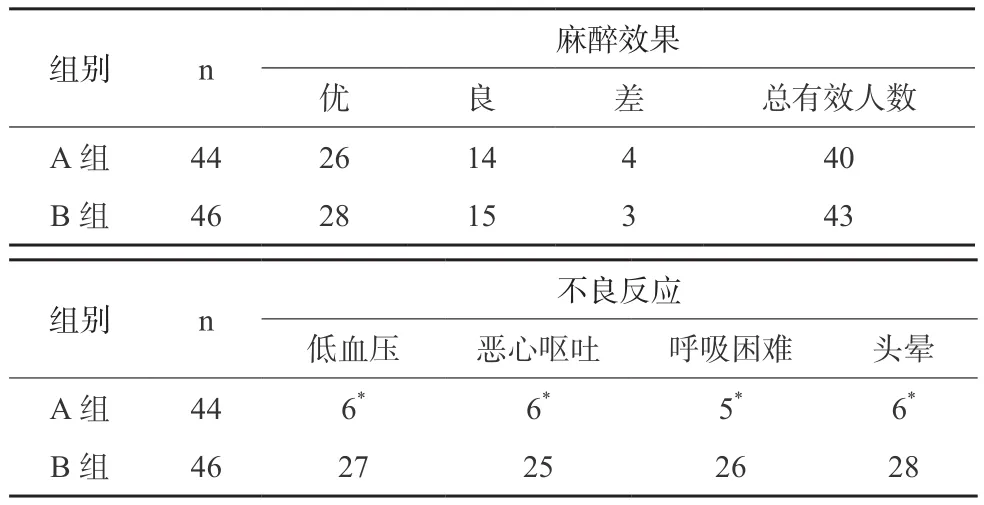
表4 两组产妇麻醉效果及不良反应的比较
3 讨论
腰硬联合麻醉已经成为剖宫产术的主要麻醉方法,具有麻醉起效快、镇痛作用强、肌肉松弛效果良好的特点,能够很好的满足手术要求[5-6]。腰硬联合麻醉具有蛛网膜下腔麻醉和硬膜外麻醉的双重特点,可以通过硬膜外导管给药而弥补蛛网膜下腔麻醉所导致的平面不足,进而达到满意的麻醉平面,减少产妇术中疼痛[7]。产妇的生理特点有别于正常成年人,随着子宫的增大,产妇的腹主动脉和下腔静脉也会受到压迫,影响周围静脉的回流,硬膜外及蛛网膜下腔的静脉回流也会受到影响,扩张的静脉丛使硬膜外隙及蛛网膜下隙的容积明显缩小,因此向其注入同等剂量的局麻药将会产生更广泛的阻滞范围[8-9]。本研究中两组产妇均给予了0.5%的布比卡因1.8mL取得了良好的麻醉效果,阻滞平面均满足了手术要求。
腰硬联合麻醉的阻滞平面和穿刺的间隙、局部麻醉药物浓度、剂量、比重、注射速度、穿刺针斜口方向、硬膜外置管方向、患者的身高、体重等有关[10-11]。本研究中A组产妇蛛网膜下腔推注局麻药后麻醉阻滞平面上升缓慢,且A组产妇T1~T4时间点的麻醉感觉阻滞平面明显低于B组产妇,20min后麻醉平面才达到T6水平,而B组产妇推注药物后麻醉平面上升迅速,5min麻醉平面即达到了T6水平。A组产妇MAP平稳,B组MAP明显低于A组,差异有统计学意义。可能的原因如下:正常成人脊柱存在四个生理弯曲,颈椎、腰椎凸向前,胸椎、骶椎凸向后,仰卧位时低6颈椎(C6)和第3腰椎(L3)处于脊柱的最高峰,第6胸椎(T6)和第4骶椎(S4)处于脊柱的最低峰,因而选择L3~4间隙进行穿刺给药使时,局麻药物更易往腰骶段扩散,只有经过L3的高峰才会向胸椎扩散,因而麻醉平面上升缓慢[12-13]。而选择L2~3间隙穿刺给药时药物则可以直接沿着脊柱的弯曲向胸段扩散,因而胸段平面上升快。麻醉阻滞平面也是影响血流动力学的重要因素之一,当阻滞平面超过T4时将会阻滞心交感神经,进而影响血流动力学平稳,导致血压下降、心率减慢[14-15]。而且产妇平躺时增大的子宫也会压迫腹主动脉及下腔静脉,影响静脉回流[16],因而机体的自我调节能力也易于正常人,因而平面上升过快更容易引起血流动力学的波动,在本研究中所有产妇腰硬联合穿刺后均采用左侧15~30°平卧位,尽量减少子宫对母体的血流的影响,但A、B两组均有低血压的发生且B组产妇血压波动更大。
综上,剖宫产术腰硬联合麻醉选择L3~4 及L2~3间隙均可以产生良好的麻醉效果,满足手术要求,但L3~4 间隙比L2~3麻醉平面上升平稳,安全性高,对产妇生命体征影响小。
[1] BREEN TW,SHAPIRO T,GLASS B,et al.Epidural anesthesia for labor in an ambulatory patient[J]. Anesthesia and Analgesia .1993,77(5):919-924.
[2] HEMANTH KV, JAHAGIRDAR SM, ATHIRAMAN UK, et al.Study of patient satisfaction and self-expressed problems after emergency caesarean delivery under subarachnoid block[J].Indian J Anasth. 2014, 58(2): 149-153.
[3] PAL A, ACHARYA A, PAL ND, et al. Do pencil-point spinal needles decrease the incidence of postdural puncture headache in reality? A comparative study between pencil-point 25G Whitacre and cutting-beveled 25G Quincke spinal needles in 320 obstetric patients[J]. Anesth Essays Res. 2011,5(2):162-166.
[4] KILLEEN T, KAMAT A, WALSH D,et al. Severe adhesive arachnoiditis resulting in progressive paraplegia following obstetric spinal anaesthesia: a case report and review[J]. Anaest hsia,2012,67(12):1386-1394.
[5] RILEY ET, COBEM SE, RUBENSTERIN AJ, et al. Prevention of hypotension after spinal anesthesia for caesarean section: six percent hetastarch versus lactacted ringer’s solution[J]. Anesth Analg, 1995,81(5):838-842.
[6] JANG YE, DO SH, SONG IA. Vasovagal cardiac arrest during spinal anesthesia for Cesarean section[J]. Korean J Anesthesiol,2013, 64(1): 77-81.
[7] SHAIKH JM, MEMON A, MENON MA, et al. Post dural puncture headache after spinal anaesthesia for caesarean section: a comparison of 25 g Quincke, 27 g Quincke and 27 g Whitacre spinal needles[J]. J Ayub Med Coll Abbottabad,2008,20(3):10-13.
[8] LAUDENBACH V, MERCIER FJ, Rose JC, et al. Anaesthesia mode for caesarean section and mortality in very pretem infants:an epidemiologic study in the epipage cohor[J]. Int J Obset Anesth, 2009,18(2):142-149.
[9] ESMAOGLU A, BOYACI A, ERSOY O, et al. Unilateral spinal anaesthesia with hyperbaric bupivacaine[J]. Acta Anaesthesiol Scand, 1998, 42(9):1083-1087.
[10] REYNOLDS F, SEED PT. Anaesthesia for caesarean section and neonatal acid-base status: a meta-analysis[J]. Anesthesia,2005,60(7):636-653.
[11] MCDONNELL NJ, PAECH MJ, MUCHATUTA NA, et al. A randomised double-blind traial of phenylephrine and metaraminol infusions for prevention of hypotension during spinal and combined spinal epidural anaesthesia for elective caesarean section[J].Aaesthsia,2017,67(1): 85-88.
[12] SIASIOS ID, VAKHARIA K, GIBBONS KJ, et al. Large,spontaneous spinal subdural-epidural hematoma after epidural anesthesia for caesarean section: Conservative management with excellent outcome[J]. Surg Neurol Int, 2016,7(25):664-667.
[13] CAI YX, ZENG K, NI J,et al. The Effect of Different Positions on Block Plane of Isobaric Bupivacaine for Caesarean Section with Combined Spinal-Eqidural Analgesia[J]. Sichuan Da Xue Xue Bao, 2016,47(2):283-286.
[14] LIAO Z, XIONG Y, LUO L. Low-dose spinal-epidural anesthesia for Cesarean section in a parturient with uncontrolled hyperthyroidism and thyrotoxic heart disease[J]. J Anesth,2016,30(4):731-734.
[15] SNG BL, KWOK SC, MATHUR D, et al. Comparison of epidural oxycodone and epidural morphine for post-caesarean section analgesia: A randomised controlled trial[J]. Indian J Anaesth, 2016,60(3):187-193.
[16] HYODA A, KOMASAWA N, MATSUNAMI S, et al. Cesarean Section Under Combined Spinal and Epidural Anesthesia for a Pregnant Woman with Primary Biliary Cirrhosis[J]. Masui,2015,64(12):1251-1253.
R614
A
2095-5200(2017)06-125-03
10.11876/mimt201706050
潍坊市科技局,编号:2016 YW141。
高瑞华,本科,主治医师,研究方向:麻醉临床,Email:gmzdruihua@163.com。
