重症监护病房医院感染特点及危险因素分析
2017-12-21李英芹周萍
李英芹 周萍
(山东青岛市胶州中心医院,山东青岛 266300)
重症监护病房医院感染特点及危险因素分析
李英芹 周萍
(山东青岛市胶州中心医院,山东青岛 266300)
目的:分析重症监护病房(ICU)医院感染特点,总结危险因素。方法:回顾性分析我院ICU2012年3月至2017年3月1154例患者资料。按照患者医院内发生感染情况,分为感染组与未感染组,计算医院感染发生率,分析其感染部位及感染病原菌分布,并比较两组患者临床资料,运用多因素Logistic回归分析,总结影响ICU医院感染的危险因素。结果:1154例患者中,共有125例发生医院感染,医院感染发生率为10.83%;医院感染共发生166例次,例次感染率为14.38%。患者医院感染部位以下呼吸道、泌尿系感染为主;166例次医院感染共检出病原菌147株,其病原菌分布以真菌、肺炎克雷伯杆菌为主。将单因素分析中P<0.01的变量纳入Logistic多因素回归分析,结果表明,机械通气、气管切开、留置导尿、化疗、激素或免疫抑制剂、抗生素使用≥1种及年龄>50岁是影响ICU医院感染的独立危险因素(P<0.05)。结论:ICU医院感染发生率较高且以真菌感染所致下呼吸道症状为主,患者感染因素与医源性因素及年龄有关,应据此实施科学合理的干预措施。
重症监护病房;医院感染;特点;危险因素
由于患者病情危重、机体免疫力下降与医疗侵入性操作频繁,ICU成为了医院感染的首要高危科室[1]。医院感染的发生,不仅可导致ICU患者住院时间延长、诊疗项目增加,还可导致病情进一步恶化,甚至带来生命威胁[2]。医院感染传播途径复杂,极易在院内暴发性流行并造成不可挽回的重大损失[3]。为加强医院感染管理、有效预防和控制ICU医院感染的发生,此次研究分析了1154例患者,旨在了解ICU医院感染的特点及危险因素。
1 资料与方法
1.1 一般资料
2012年3月至2017年3月我院ICU收治的1154例患者为对象进行回顾性分析。患者排除社区感染、二重感染及激发感染者。1154例患者中,男682例,女472例,年龄25~81岁,平均(52.64±13.35)岁,ICU留置时间3~18 d,平均(122.37±26.50)h。
1.2 分组分析
成立调查小组,组员包括院感科专职人员、ICU临床医师及检验科医师等,整理患者临床资料及医院感染情况,医院感染均参照中华人民共和国卫生部颁布的《医院感染诊断标准(试行)》判定[4],且为原发性感染。按照患者医院感染发生情况,将发生医院感染者纳入感染组,将未发生医院感染者纳入未感染组,计算医院感染发生率,分析其感染部位及感染病原菌分布,并比较两组患者临床资料,运用多因素Logistic回归分析,总结影响ICU医院感染的危险因素。其中,临床资料包括性别、年龄、基础疾病、ICU留置时间、治疗情况(机械通气、留置导尿、肠内营养、中心静脉置管、化疗、激素或免疫抑制剂、急诊手术等),以及抗生素使用种类、抗生素使用时间,所有数据采用SPSS19.0进行分析。
2 结果
2.1 医院感染特点分析
1154例患者中,共有125例发生医院感染,医院感染发生率为10.83%;医院感染共发生166例次,例次感染率为14.38%。患者医院感染部位以下呼吸道、泌尿系感染为主,见表1;166例次医院感染共检出病原菌147株,其病原菌分布以真菌29.93%、肺炎克雷伯杆菌16.33%为主,其余依次为凝固酶阴性葡萄球菌15.65%、其他革兰阴性菌14.29%、铜绿假单胞菌6.12%、嗜麦芽嗜血杆菌、金黄色葡萄球菌、鲍曼不动杆菌都是7%、其他革兰阳性菌3.4%。
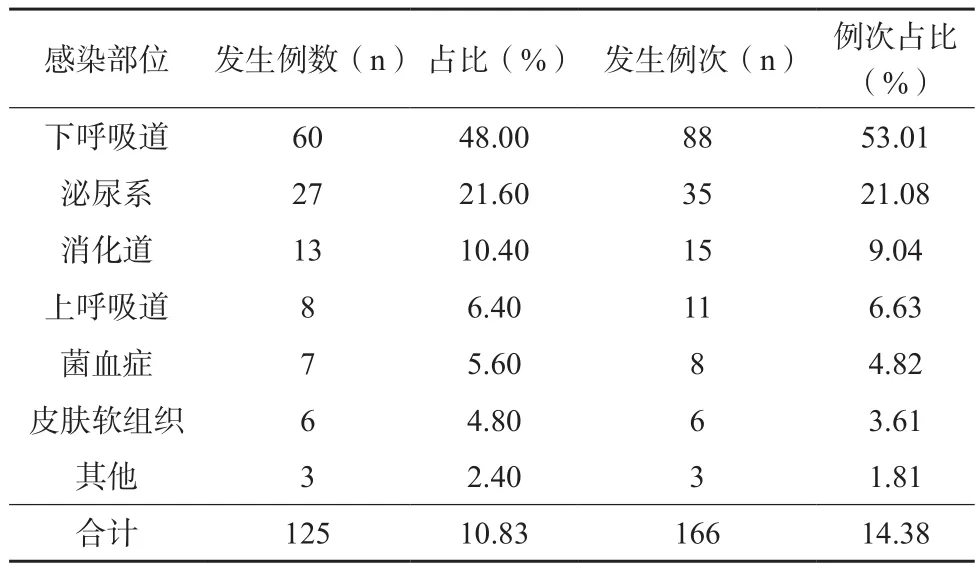
表1 ICU患者医院感染发生率及例次分布
2.2 单因素分析
在医源性因素的对比中,感染组与未感染组机械通气、气管切开、留置导尿、肠内营养、中心静脉置管、化疗、激素或免疫抑制剂、急诊手术、抗生素使用种类、抗生素使用时间比较,差异有统计学意义(P<0.05),见表2;在基线资料及基础疾病的对比中,感染组与未感染组年龄、ICU留置时间及合并糖尿病、呼吸疾病、消化疾病、脑血管疾病、休克比较,差异有统计学意义(P<0.05),见表3。

表2 感染组与未感染组医源性因素比较

表3 感染组与未感染组基线资料及基础疾病比较
2.3 Logistic多因素回归分析
将单因素分析中P<0.01的变量纳入Logistic多因素回归分析,结果表明,机械通气、气管切开、留置导尿、化疗、激素或免疫抑制剂、抗生素使用≥1种及年龄>50岁是影响ICU医院感染的独立危险因素(P<0.05),见表4。

表4 影响ICU医院感染的多因素回归分析结果
3 讨论
国内外大量研究显示,ICU医院感染率显著高于同期全院平均水平,也是威胁住院患者生存质量的重要原因[5-6]。在本次研究中,1154例ICU患者医院感染率为10.83%,例次感染率高达14.38%,与过往报道结果一致[7]。
在感染部位分布的统计中,可以发现,下呼吸道感染是最常见的感染部位,其中绝大部分患者为呼吸机相关性肺炎,考虑与气管插管、气管切开及机械通气的应用有关:上述操作均可造成呼吸道粘膜损伤,进而对纤毛清除功能造成影响,加剧非定居菌定植风险,气道分泌物携带细菌进入下呼吸道,亦导致下呼吸道成为ICU医院感染的好发部位[8-9]。此次研究多因素回归分析结果,机械通气、气管切开可使ICU医院感染风险分别上升3.442倍、4.860倍,印证了上述结论。
病原菌分析结果示,真菌、肺炎克雷伯杆菌是导致ICU医院感染的常见病原菌,上述病原菌均为条件致病菌,当机体免疫力下降时,正常菌群转变为外源性菌群,成为不仅致病性强且耐药性高的菌种,继而侵入机体、引发感染[10]。ICU大量侵入性诊断与治疗的实施和广谱抗生素的不合理使用,均造成体内正常菌群失衡状态进一步加剧,从而导致医院感染风险上升[11]。因此,多因素分析结果可见,抗生素使用≥1种是导致ICU医院感染的独立危险因素,而留置导尿操作中,导尿技术、导尿管消毒和尿管留置时间均与泌尿系感染具有密切关联[12-13],因此,此次研究泌尿系感染居ICU医院感染次位,留置导尿的风险因子也高达3.401。
化疗药物对正常细胞的杀伤作用可造成患者抵抗力显著下降,而激素或免疫抑制剂的应用可造成免疫系统抑制,导致机体免疫能力下降[14],故化疗、激素或免疫抑制剂的使用也可导致ICU医院感染风险大幅上升。此外,对于年龄>50岁的ICU患者而言,其机体防御机能的下降、免疫屏障的损伤,均可导致防御机能进一步破坏,故在相同条件下,该类患者往往有着更高的医院感染发生风险[15]。
需要注意的是,既往有学者认为,基础疾病也是医院感染的重要危险因素[16-17],但本研究多因素分析并未得出这一结论,考虑与未考虑基础疾病的病情有关。对于病情严重的患者,机体可能从能量维持正常需要逐渐转变为满足增高的新陈代谢需求,随着能量的逐渐耗竭,人体正常机能无法保持稳定,继而出现对外界病原菌的抵抗力下降、易感性上升[18]。关于基础疾病病情对ICU医院感染的影响,有待日后研究加以补充。
综上所述,ICU医院感染发生率较高且以下呼吸道感染、泌尿系感染为主,感染病原菌以真菌、肺炎克雷伯杆菌为主,患者医院感染的发生多与医源性操作有关,其年龄增加所致身体机能退化也在医院感染的发生发展中扮演了重要角色,应重视各类危险因素,强调医院感染的风险评估与针对性干预,以降低医院感染率,尽可能避免医院感染对患者治疗效果及预后质量带来的不良影响。
[1] YEPEZ E S, BOVERA M M, ROSENTHAL V D, et al. Deviceassociated infection rates, mortality, length of stay and bacterial resistance in intensive care units in Ecuador: International Nosocomial Infection Control Consortium’s findings[J]. World J Biol Chem, 2017, 8(1): 95.
[2] MAECHLER F, DIAZ L A P, SCHRÖDER C, et al. Prevalence of carbapenem-resistant organisms and other Gram-negative MDRO in German ICUs: first results from the national nosocomial infection surveillance system (KISS)[J]. Infection,2015, 43(2): 163-168.
[3] KNUDSEN J D, ANDERSEN S E. A multidisciplinary intervention to reduce infections of ESBL- and AmpC-producing, gram-negative bacteria at a University Hospital.[J].Plos One, 2014, 9(1):e86457.
[4] 中华人民共和国卫生部. 医院感染诊断标准(试行)摘登(1)[J].新医学, 2005, 36(8):495-495.
[5] REED C S, GORRIE G, SPELMAN D. Hospital infection control in Australia[J]. Journal of Hospital Infection, 2003,54(4):267-271.
[6] PENG H, TAO X B, LI Y, et al. Health care-associated infections surveillance in an intensive care unit of a university hospital in China, 2010-2014: Findings of International Nosocomial Infection Control Consortium[J]. Am J Infect Control, 2015, 43(12): 83-85.
[7] IDER B E, BAATAR O, ROSENTHAL V D, et al. Multicenter study of device-associated infection rates in hospitals of Mongolia: Findings of the International Nosocomial Infection Control Consortium (INICC)[J]. Am J Infect Control, 2016,44(3): 327-331.
[8] SU D, HU B, ROSENTHAL V D, et al. Impact of the International Nosocomial Infection Control Consortium (INICC)Multidimensional Hand Hygiene Approach in five intensive care units in three cities of China[J]. Public Health, 2015, 129(7):979-988.
[9] STILLER A, SCHRÖDER C, GROPMANN A, et al. ICU ward design and nosocomial infection rates: a cross-sectional study in Germany[J]. J Hospital Infect, 2017, 95(1): 71-75.
[10] AL-MOUSA H H, OMAR A A, ROSENTHAL V D, et al.Device-associated infection rates, bacterial resistance, length of stay, and mortality in Kuwait: International Nosocomial Infection Consortium findings[J]. Am J Infect Control, 2016,44(4): 444-449.
[11] NAGARJUNA D, MITTAL G, DHANDA R S, et al. Faecal Escherichia coli isolates show potential to cause endogenous infection in patients admitted to the ICU in a tertiary care hospital[J]. New Microbes New Infect., 2015, 7(C):57-66.
[12] NGUYEN D N, HUYGHENS L, SCHIETTECATTE J, et al.High cortisol levels are associated with brain dysfunction but low prolactin cortisol ratio levels are associated with nosocomial infection in severe sepsis[J]. J Crit Care, 2015, 30(4): 847.
[13] 朱熠, 潘颖颖, 庄建文, 等. 某ICU住院患者医院感染目标性监测及影响因素分析[J]. 中国消毒学杂志, 2016, 33(1): 51-53.
[14] VAN VUGHT L A, WIEWEL M A, HOOGENDIJK A J, et al. Reduced responsiveness of blood leukocytes to lipopolysaccharide does not predict nosocomial infections in critically ill patients[J]. Shock, 2015, 44(2): 110-114.
[15] MEDEIROS E A, GRINBERG G, ROSENTHAL V D, et al.Impact of the International Nosocomial Infection Control Consortium (INICC) multidimensional hand hygiene approach in 3 cities in Brazil[J]. Am J Infect Control, 2015, 43(1): 10-15.
[16] 任南, 文细毛, 吴安华. 全国医院感染横断面调查结果的变化趋势研究[C]// 泛中南地区6+1医院感染管理学术交流会.2006:16-18.
[17] CHACKO B, THOMAS K, DAVID T, et al. Attributable cost of a nosocomial infection in the intensive care unit: A prospective cohort study[J]. World J Crit Care Med, 2017, 6(1): 79.
[18] ROSENTHAL V D, UDWADIA F E, KUMAR S, et al. Clinical impact and cost-effectiveness of split-septum and single-use prefilled flushing device vs 3-way stopcock on central lineassociated bloodstream infection rates in India: a randomized clinical trial conducted by the International Nosocomial Infection Control Consortium (INICC)[J]. Am J Infect Control,2015, 43(10): 1040-1045.
R181.3
A
2095-5200(2017)06-085-03
10.11876/mimt201706034
李英芹,本科,主管药师,研究方向:医院感染临床,Email:1610258421@qq.com。
