高尿酸血症对糖尿病患者肾功能的影响及其易患因素
2017-12-21史春云王建国
史春云 王建国
(1.保定市儿童医院内三科,河北保定 071051;2.河北大学附属医院检验科,河北保定 071000)
高尿酸血症对糖尿病患者肾功能的影响及其易患因素
史春云1王建国2
(1.保定市儿童医院内三科,河北保定 071051;2.河北大学附属医院检验科,河北保定 071000)
目的:分析糖尿病合并高尿酸血症对患者肾功能的影响,总结易患高尿酸血症的原因。方法:227例2型糖尿病患者按照血尿酸水平分别纳入高尿酸血症组(n=57)、血尿酸正常组(n=170),比较两组患者肾功能指标以及年龄、病程等基线临床资料,运用Logistic多因素回归分析,总结糖尿病患者高尿酸血症的易患因素。结果:高尿酸血症组SCr、BUN高于血尿酸正常组,其eGFR低于后者,差异具有统计学意义(P<0.05)。Pearson相关性分析结果血尿酸与SCr(r=0.707)、BUN(r=0.529)呈正相关,与eGFR(r=-0.745)呈负相关(P<0.05)。除SCr、BUN、eGFR外,两组患者空腹血糖(FPG)、甘油三酯(TG)及高血压患病率比较,差异亦具有统计学意义(P<0.05)。多因素分析结果SCr≥110 μmol/L、BUN<7.0 mmol/L、eGFR<90 mL/min·1.73m-2、合并高血压是糖尿病患者高尿酸血症的独立易患因素,FPG<7.0 mmol/L、TG<1.7 mmol/L为保护因素(P<0.05)。结论:高尿酸血症可引发糖尿病患者肾功能损伤的发生,而肾功能损伤的加剧可进一步影响高尿酸血症病情,注重血糖水平的改善及血脂水平的调节,对于糖尿病患者高尿酸血症及肾脏并发症的预防具有积极意义。
糖尿病;高尿酸血症;肾功能;易患因素
最新流行病学调查结果显示,当前我国糖尿病患者及糖尿病前期人群分别达到9240万、1.48亿,糖尿病患病现状不容乐观[1]。高尿酸血症以细胞外液尿酸盐饱和为主要病理生理改变,其发生机制包括尿酸生成过多、肾脏排泄过少等[2]。合并高尿酸血症的糖尿病患者不仅有着更高的代谢紊乱发生率,而且极易发生糖尿病肾病,高脂血症、动脉粥样硬化发生风险亦随之升高[3-4]。为了解糖尿病合并高尿酸血症对肾功能的影响及其易患因素,我们进行了前瞻性对照分析。
1 资料与方法
1.1 一般资料
排除合并白血病、红细胞增多症、多发性骨髓瘤等其他可能影响血尿酸水平的疾病者。选择2015年2月—2017年3月同意参与此次研究的227例2型糖尿病患者为研究对象,进行前瞻性对照分析。227例患者中,男118例,女109例,性别比例为1.08:1;患者年龄39~82岁,平均(61.37±12.65)岁,病程5个月~27年,平均(7.25±1.69)年。
使用尿酸酶法检测其血尿酸水平,高尿酸血症判断标准[5]:男性:血尿酸>420 μmol/L;女性:血尿酸>360 μmol/L。根据检测结果患者纳入高尿酸血症组、血尿酸正常组。
1.2 分析方法
比较两组患者基线肾功能指标差异,包括血肌酐(SCr)、肾小球滤过率估算值(eGFR)及尿素氮(BUN),运用Pearson相关性分析,计算血尿酸与肾功能指标的相关性。此外,对比两组患者年龄、性别、体质量指数(BMI)、病程、血脂等基线临床资料,运用Logistic多因素回归分析,归纳糖尿病合并高尿酸血症的易患因素。
1.3 统计学分析
对本临床研究的所有数据采用SPSS18.0进行分析,计数资料以(n/%)表示,并采用χ2检验,计量资料以()表示,并采用t检验,相关性分析采用Pearson法,易患因素分析采用Logistic回归法,以P<0.05为有统计学意义。
2 结果
227例患者中,57例符合高尿酸血症诊断标准,占25.11%,其余170例纳入血尿酸正常组。高尿酸血症组SCr、BUN高于血尿酸正常组,其eGFR低于后者,差异具有统计学意义(P<0.05),见表1。血尿酸与SCr(r=0.707)、BUN(r=0.529)呈正相关,与eGFR(r=-0.745)呈负相关(P<0.05)。
表1 两组患者肾功能指标比较()
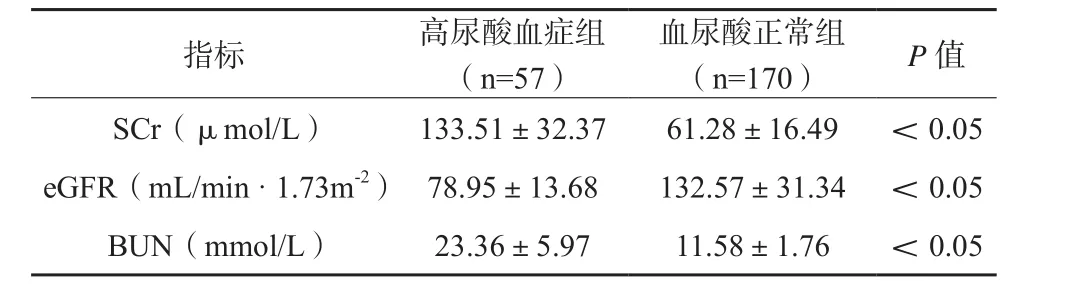
表1 两组患者肾功能指标比较()
指标 (n=57) (n=170) P值高尿酸血症组 血尿酸正常组SCr(μmol/L) 133.51±32.37 61.28±16.49 <0.05 eGFR(mL/min·1.73m-2) 78.95±13.68 132.57±31.34 <0.05 BUN(mmol/L) 23.36±5.97 11.58±1.76 <0.05
对比两组患者临床资料,除SCr、BUN、eGFR外,两组患者空腹血糖(FPG)、甘油三酯(TG)及高血压患病率比较,差异亦具有统计学意义(P<0.05),见表2。

表2 两组患者基线资料比较(n/%)
Logistic回归分析显示,SCr≥110 μmol/L、BUN<7.0 mmol/L、eGFR<90 mL/min·1.73m-2、合并高血压是糖尿病患者高尿酸血症的独立易患因素,FPG<7.0 mmol/L、TG<1.7 mmol/L为保护因素(P<0.05),见表3。
3 讨论
我国糖尿病患者高尿酸血症患病率高达15.87%,且女性患病率为17.80%,高于男性的14.52%,其原因与女性绝经期后雌激素水平下降所致尿酸排泄减少有关[6]。高尿酸血症可造成尿酸盐结晶沉积,引发间质纤维化、肾小球硬化,加重肾脏损伤,同时,过量尿酸可直接入侵肾小球入球小动脉,引发微血管病变并造成慢性肾脏疾病发生风险上升[7-8]。此次研究合并高尿酸血症患者,其SCr、BUN明显升高而eGFR明显下降,且相关性分析亦证实血尿酸水平与患者肾功能的关联性,说明高尿酸血症加速了糖尿病肾病的发生,其机制可能与高尿酸血症与胰岛素抵抗、高胰岛素血症、高血糖共同引起血管硬化、血压升高及肾小球硬化有关[9-10]。此外,尿酸主要通过肾脏排泄,糖尿病所致肾功能下降也可影响尿酸排泄功能,造成血尿酸水平上升,Kim等[11]认为,高尿酸血症与糖尿病肾病互为因果关系,一方面,肾脏尿酸排泄能力的下降可导致高尿酸血症发生风险上升,另一方面,尿酸盐结晶沉积于肾脏尤其是肾髓质常引发肾结石,也是导致肾脏疾病发生、肾功能损害加剧的重要原因。
通过上述结论,可以认为,在糖尿病肾病的预防中,高尿酸血症的预防同样重要。此次研究通过Logistic多因素回归分析,发现血糖水平、血脂水平及血压水平控制不佳均导致高尿酸血症的发生。长期高血糖、高胰岛素血症状态可刺激肾脏近端小管刷状缘,提高钠离子与尿酸交换效率,造成尿酸重吸收增加、排泄减少[12-13];同时,随着血糖水平的升高,患者胰岛素抵抗状态逐渐加剧,此时葡萄糖可经过糖酵解及磷酸戊糖途径生成5-磷酸核糖、磷酸核糖焦酸,而后者在提升血尿酸水平中发挥的作用已得到广泛证实[14];此外,持续高血糖还可增加肝脏脂肪合成,这一病理生理改变对嘌呤代谢带来的严重干扰往往导致血尿酸水平进一步上升[15]。血脂水平变化尤其是TG的升高可加剧动脉粥样硬化进程,通过影响肾功能,最终诱发高尿酸血症的出现[16];此外,血脂异常还可加剧胰岛素抵抗与肾功能损伤,造成尿酸排泄进一步减少、血尿酸水平随之上升[17]。血压的升高本身即对肾脏有所损伤,合并糖尿病时,患者肾脏受到高血糖、高血压的双重影响,肾小球绝对数量、肾血流及肾小管浓缩功能均有着更为明显的下降,此时患者肾损害发生发展速度较快,肾小球基底膜通透性大幅增强,均导致尿酸排泄受阻,血尿酸水平上升[18]。
综上所述,糖尿病合并高尿酸血症可对患者肾功能造成明显不良影响,而肾功能损伤的加剧以及血糖、血脂、血压水平的变化均与高尿酸血症的发生发展互为因果,因此,在注重血糖控制的同时,强调血脂、血压的调节,对于糖尿病患者高尿酸血症以及肾功能损伤的预防均具有重要意义。
[1] GUO M, NIU J Y, LI S R, et al. Gender differences in the association between hyperuricemia and diabetic kidney disease in community elderly patients[J]. J Diabetes Complications,2015, 29(8): 1042-1049.
[2] LIN B, SHAO L, LUO Q, et al. Prevalence of chronic kidney disease and its association with metabolic diseases: a cross-sectional survey in Zhejiang province, Eastern China[J]. BMC Nephrol, 2014, 15(1): 36.
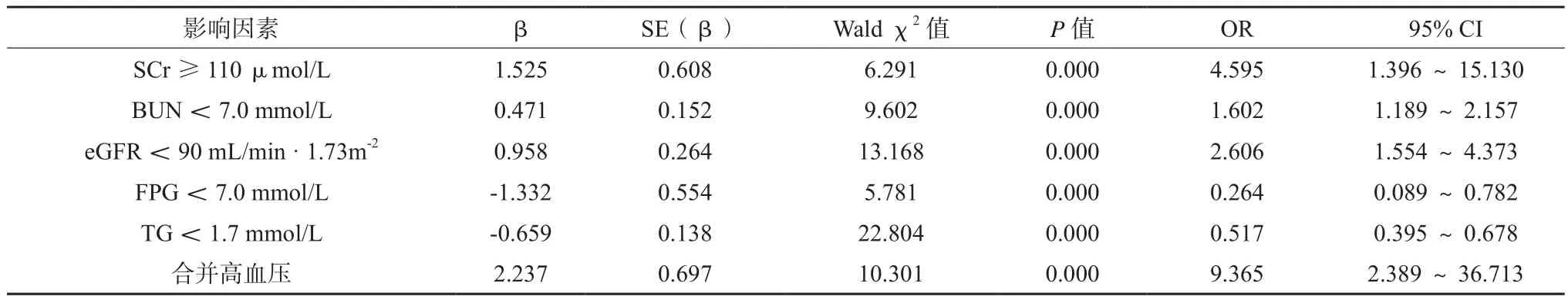
表3 糖尿病合并高尿酸血症易患因素的Logistic回归分析结果
[3] 冯田田, 胡蕴, 毛晓明. 2型糖尿病合并高尿酸血症的临床分析[C]// 中华医学会第十一次全国内分泌学学术会议论文汇编.2012:1423-1424.
[4] LI L, YANG C, ZHAO Y, et al. Is hyperuricemia an independent risk factor for new-onset chronic kidney disease?: a systematic review and meta-analysis based on observational cohort studies[J]. BMC Nephrol, 2014, 15(1): 122.
[5] BARTÁKOVÁ V, KURICOVÁ K, PÁCAL L, et al.Hyperuricemia contributes to the faster progression of diabetic kidney disease in type 2 diabetes mellitus[J]. J Diabetes Complications, 2016, 30(7): 1300-1307.
[6] HOSOYA T, OHNO I, NOMURA S, et al. Effects of topiroxostat on the serum urate levels and urinary albumin excretion in hyperuricemic stage 3 chronic kidney disease patients with or without gout[J]. Clin Exp Nephrol, 2014, 18(6): 876-884.
[7] 刘宁, 杨文浩, 朱丽媛, 等. 2型糖尿病患者中高尿酸血症与慢性肾脏病的相关性研究[J]. 中国煤炭工业医学杂志, 2015,18(7): 1150-1154.
[8] SIRCAR D, CHATTERJEE S, WAIKHOM R, et al. Efficacy of febuxostat for slowing the GFR decline in patients with CKD and asymptomatic hyperuricemia: a 6-month, double-blind,randomized, placebo-controlled trial[J]. Am J Kidney Dis, 2015,66(6): 945-950.
[9] DOUSDAMPANIS P, TRIGKA K, MUSSO C G, et al.Hyperuricemia and chronic kidney disease: an enigma yet to be solved[J]. Ren Fail, 2014, 36(9): 1351-1359.
[10] KURIYAMA S, NISHIO S, KIDOGUCHI S, et al. A Greater Association of Hyperuricemia than of Metabolic Syndrome with the New Incidence of Chronic Kidney Disease[J]. Open J Nephrol, 2016, 6(01): 17.
[11] KIM W J, KIM S S, BAE M J, et al. High-normal serum uric acid predicts the development of chronic kidney disease in patients with type 2 diabetes mellitus and preserved kidney function[J]. J Diabetes Complications, 2014, 28(2): 130-134.
[12] BONAKDARAN S, HAMI M, SHAKERI M T. Hyperuricemia and albuminuria in patients with type 2 diabetes mellitus[J].Iran J Kidney Dis, 2011, 5(1):21.
[13] KARIS E, CRITTENDEN D B, PILLINGER M H.Hyperuricemia, gout, and related comorbidities: cause and effect on a two-way street[J]. South Med J, 2014, 107(4): 235-241.
[14] SHEIKHBAHAEI S, FOTOUHI A, HAFEZI-NEJAD N, et al.Serum uric acid, the metabolic syndrome, and the risk of chronic kidney disease in patients with type 2 diabetes[J]. Metab Syndr Relat Disord, 2014, 12(2): 102-109.
[15] MANTOVANI A, RIGOLON R, PICHIRI I, et al.Hyperuricemia is associated with an increased prevalence of atrial fibrillation in hospitalized patients with type 2 diabetes[J].J Endocrinol Invest, 2016, 39(2): 159-167.
[16] KIM S Y, GUEVARA J P, KIM K M, et al. Hyperuricemia and risk of stroke: A systematic review and meta-analysis[J].Arthritis & Rheumatism, 2009, 61(7):885-92.
[17] BO S, GENTILE L, REPETTI E, et al. Hypouricemia and hyperuricemia in type 2 diabetes: two different phenotypes.[J].Eur J Clin Invest, 2015, 31(4):318-321.
[18] LIU P, CHEN Y, WANG B, et al. Allopurinol treatment improves renal function in patients with type 2 diabetes and asymptomatic hyperuricemia: 3-year randomized parallelcontrolled study[J]. Clin Endocrinol, 2015, 83(4): 475-482.
R692
A
2095-5200(2017)06-080-03
10.11876/mimt201706032
史春云,硕士,副主任医师,研究方向:儿科临床,Email:lylylee876@163.com。
