牙齿重度磨耗患者固定及可摘局部义齿咬合重建的临床效果
2017-12-21杨乐朱锦跃孟志兵郭军
杨乐 朱锦跃 孟志兵 郭军
(扬州大学附属医院口腔科,江苏扬州 225500)
牙齿重度磨耗患者固定及可摘局部义齿咬合重建的临床效果
杨乐 朱锦跃 孟志兵 郭军
(扬州大学附属医院口腔科,江苏扬州 225500)
目的:观察牙齿重度磨耗患者固定及可摘局部义齿咬合重建的临床效果。方法:按照修复方式将34例固定义齿修复患者设为固定义齿组,34例可摘义齿修复患者设为可摘义齿组,30名牙牙合关系正常者设为对照组。记录两组患者局部义齿咬合重建前后关节症状、关节间隙、髁突位置及咀嚼效率变化并与对照组进行对比。结果:两组患者重建3个月后肌肉压痛、关节区压痛、关节弹响症状阳性率均较重建前下降,差异有统计学意义(P<0.05)。两组患者重建前关节前间隙高于对照组,关节上、后间隙低于对照组;重建3个月后两组患者关节前间隙均较重建前缩小,关节上、后间隙均增大,差异有统计学意义(P<0.05)。两组患者重建3个月髁突位置较重建前趋于居中,但仍未达到对照组80%的居中率,差异有统计学意义(P<0.05)。两组患者重建前咀嚼效率均低于对照组,重建3个月后,两组患者咀嚼效率均较重建前提高但仍低于对照组,差异有统计学意义(P<0.05)。重建3个月后,两组患者关节症状阳性率、关节间隙、髁突位置及咀嚼效率比较,差异无统计学意义(P>0.05)。结论:固定及可摘局部义齿均可明显改善牙齿重度磨耗患者关节症状、关节间隙、髁突位置及咀嚼效率,两种咬合重建方式的的近期效果相仿,在临床实践中可根据具体情况选择。
牙齿重度磨耗;固定局部义齿;可摘局不义齿;咬合重建
Ⅲ度、Ⅳ度牙齿磨耗,常导致颌位改变、咬合垂直距离降低以及髁突后移,并伴有肌张力增大、乳酸堆积所致疼痛、疲劳等一系列症状[1]。咬合重建可以恢复咬合垂直距离,改善颞下颌关节与两侧咀嚼肌相互协调的生理平衡[2]。临床咬合重建方式包括固定局部义齿[3]和可摘局部义齿[4]。本研究即对两种咬合重建方式的临床效果进行对照分析。
1 资料与方法
1.1 一般资料
选择2015年8月至2017年3月牙齿磨耗指数Ⅲ度或Ⅳ度[5]需咬合重建患者,均牙列完整且伴关节区或(和)口颌肌肉疼痛,排除息止颌间隙不足4 mm或超过6 mm者以及合并进行性牙周疾病者。根据重建方式分为固定义齿组、可摘义齿组各34例。同时选取30名牙牙合关系正常者设为对照组。本研究已征得我院医学伦理委员会批准,受试者均知情同意并签署相关协议。
1.2 治疗方案
(1)重建准备:行口腔、颞下颌关节、咀嚼肌以及口腔锥形束CT检查,测试咀嚼效率并获取重建模型,科学制定治疗方案。(2)过渡性重建:行常规牙体预备,结合息止牙合间隙及发音法[6],确定垂直距离并利用面弓转移颌位关系,上牙合架,固定义齿组制作诊断蜡型,口内行丙烯酸树脂翻制;可摘义齿组制作牙合垫。每隔1~2周复诊1次,根据患者临床症状及主观感受变化适当调整牙合,最终确定可保持稳定牙合关系的垂直距离[7]。(3)永久性重建:过渡性重建持续约3个月且患者咀嚼肌、关节症状明显缓解后,制作永久性修复体,行永久性重建[8]。固定义齿组先行分区段牙合关系转移,即去除单侧后牙过渡性修复体,以对侧后牙颌位关系确定牙合关系,同法确定对侧牙合关系;而后以双侧后牙过渡性修复体记录前牙牙合关系,并将牙合关系转移至精度较高的半可调式牙合架。可摘义齿组:先行铸造义齿修复以转移牙合关系,待永久性修复体制作完毕后试戴、调牙合,完全适合后粘固。
1.3 观察指标
1.3.1 关节症状 分别于重建前、重建3个月后,检查固定义齿组、可摘义齿组肌肉压痛、关节区压痛、关节弹响阳性例数变化[9]。
1.3.2 关节间隙及髁突位置 重建前使用锥形束CT检查三组受试者关节前、上、后间隙,并于重建3个月后再次检查固定义齿组、可摘义齿组关节间隙,推算髁突位置变化:髁突位置以关节窝和髁突间后(P)、前(A)关节间隙比值的自然对数表示,即ln(P/A),若ln(P/A)>0.25即判定为髁突前位,若ln(P/A)<-0.25即判定为髁突后位,反之则为髁突居中[10]。
1.3.3 咀嚼效率 于重建前,使用过筛法检查三组受试者咀嚼效率,以2.0 g花生米咀嚼40次后吐出物过筛干燥后的分析天平称重值计[11]。重建3个月后再,次检查固定义齿组、可摘义齿组咀嚼效率。
2 结果
2.1 关节症状
两组患者重建3个月后肌肉压痛、关节区压痛、关节弹响症状阳性率均较重建前下降,差异有统计学意义(P<0.05);重建3个月后,两组患者关节症状阳性率比较,差异无统计学意义(P>0.05)。见表1。
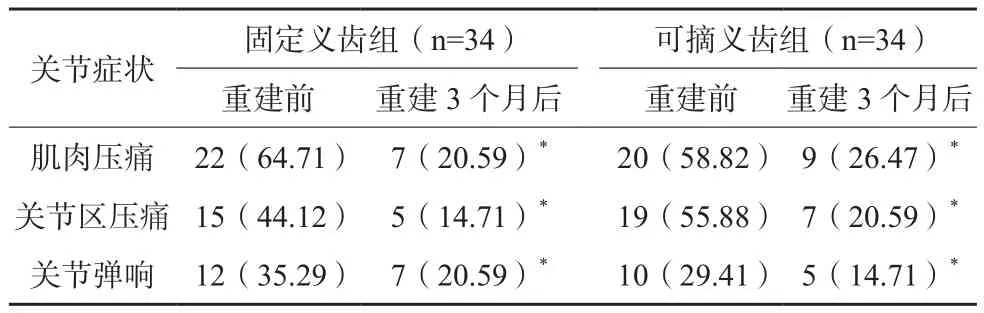
表1 两组患者咬合重建前后关节症状变化(n/%)
2.2 关节间隙
两组患者重建前关节前间隙高于对照组,关节上、后间隙低于对照组;重建3个月后两组患者关节前间隙均较重建前缩小,关节上、后间隙均增大,差异有统计学意义(P<0.05);重建3个月后,两组患者关节间隙比较,差异无统计学意义(P>0.05)。见表2。
表2 三组受试者关节间隙比较(mm,)
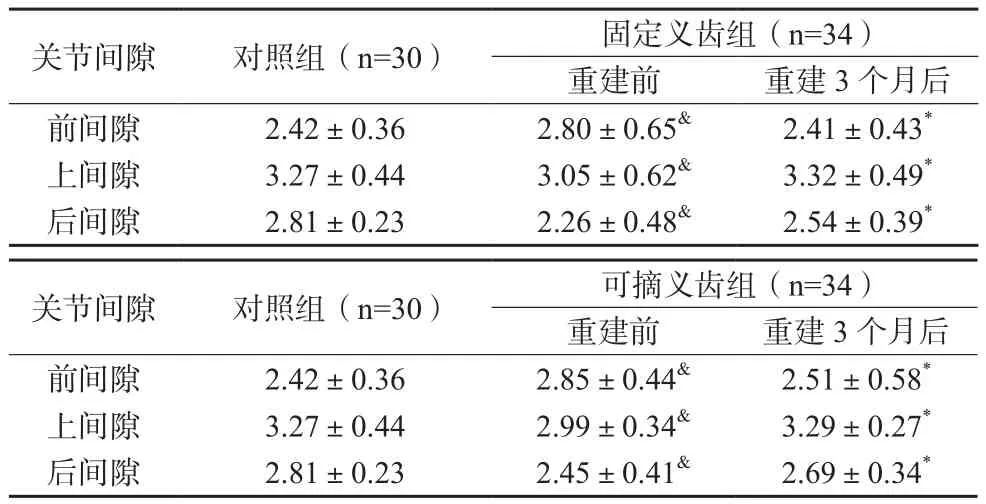
表2 三组受试者关节间隙比较(mm,)
注:与重建前比较,*P<0.05;与固定义齿组比较,#P<0.05;与对照组比较,&P<0.05
关节间隙 对照组(n=30) 固定义齿组(n=34)重建前 重建3个月后前间隙 2.42±0.36 2.80±0.65& 2.41±0.43*上间隙 3.27±0.44 3.05±0.62& 3.32±0.49*后间隙 2.81±0.23 2.26±0.48& 2.54±0.39*关节间隙 对照组(n=30) 可摘义齿组(n=34)重建前 重建3个月后前间隙 2.42±0.36 2.85±0.44& 2.51±0.58*上间隙 3.27±0.44 2.99±0.34& 3.29±0.27*后间隙 2.81±0.23 2.45±0.41& 2.69±0.34*
2.3 髁突位置
两组患者重建3个月髁突位置较重建前趋于居中,但仍未达到对照组80%的居中率,差异有统计学意义(P<0.05);重建3个月后,两组患者髁突位置比较,差异无统计学意义(P>0.05)。见表3。
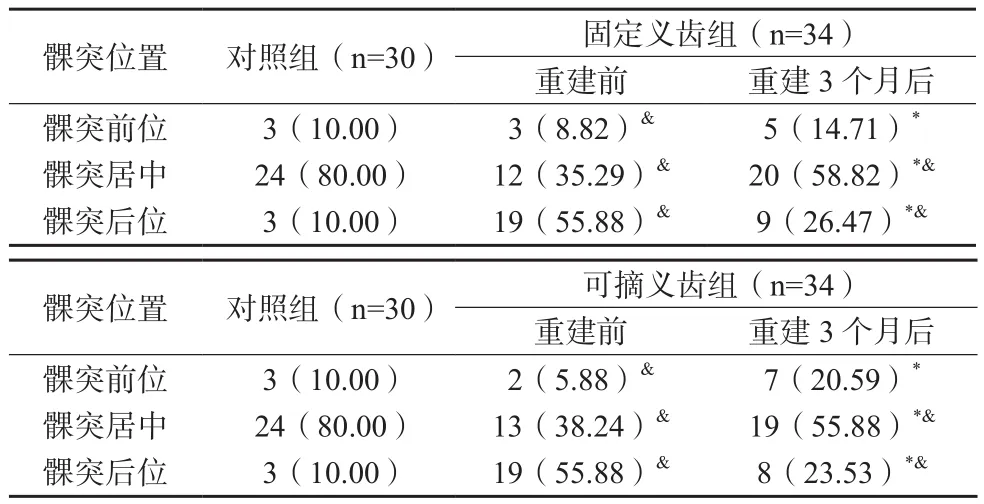
表3 三组受试者髁突位置比较(n/%)
2.4 咀嚼效率
两组患者重建前咀嚼效率均低于对照组的(105.24±8.36)mg;重建3个月后,固定义齿组提高为(91.52±7.66)mg、可摘义齿组提高为(93.24±8.42)mg,两组患者咀嚼效率均较重建前提高但仍低于对照组,差异有统计学意义(P<0.05);两组患者间率比较,差异无统计学意义(P>0.05)。
3 讨论
牙齿重度磨耗多由长期咀嚼运动所致,常导致颌位改变、咬合支持高度下降以及髁突后移,进而造成关节内压上升、关节组织受压,引发关节损伤、疼痛等临床症状[12]。与此同时,咬合垂直距离的降低亦可引发升颌肌过度收缩、肌张力增大、血运减少,也是导致肌肉组织缺氧代谢、肌肉易疲劳的主要原因[13]。
牙齿重度磨耗的治疗涉及颌位的确定以及牙、牙列、咬合关系的调节,治疗期间方式选择不当即有可能引发口颌系统紊乱加剧,因此,咬合重建方式的选择至关重要[14]。既往研究认为,鉴于患者咬合垂直距离升高的不可逆性,咬合重建期间,若严格按照息止合间隙减2 mm的标准修复,可能无法适用于所有患者[15]。因此,在实际临床实践中,首先应完善系统性检查与评估,在顾及机体适应性的前提下,以口颌系统形态和功能协调为目标,确定最适垂直距离的选择。对于无需增加垂直距离的患者而言,可通过牙周、牙弓及牙槽骨外科手术等方式恢复牙冠长度,反之,永久性固定修复前需增加过渡期,以评估咬合垂直距离调整的可行性与必要性[16]。
本组患者重建3个月后髁突位置仍较对照组有所差距,考虑与长期牙齿重度磨耗所致髁突退行性改变有关[17]。既往有学者认为,以锤造冠桥、树脂冠桥为代表的早期固定义齿咬合重建方式存在易引发龋病、牙周病的弊端,但在此次临床实践中,患者牙周组织均未见明显不良反应,本研究固定义齿均选取全瓷全冠或固定桥、局部义齿均选取钴铬维他林支架,有利于保护牙周组织保护。
总体比较固定义齿与可摘义齿的近期咬合重建效果接近,,因为关节间隙与髁突位置的病理变化与牙齿重度磨耗所致牙尖高度、前导丧失以及关节结节吸收、关节窝变浅有关,两种咬合重建方式均可明显恢复关节间隙并促使髁突向中间移位,故对于关节间隙、髁突位置的改善作用相仿[18]。两种咬合重建方式均可增加牙齿咬合面、改善咬合曲线,故可使咀嚼效率恢复至正常水平。
[1] XIA J, ZHENG J, HUANG D, et al. New model to explain tooth wear with implications for microwear formation and diet reconstruction[J]. Proc Natl Acad Sci, 2015, 112(34): 10669-10672.
[2] KATSOULIS J, NIKITOVIC S G, SPRENG S, et al. Prosthetic rehabilitation and treatment outcome of partially edentulouspatients with severe tooth wear: 3-years results.[J]. J Dent, 2011,39(10):662-671.
[3] SCHLICHTING L H, RESENDE T H, REIS K R, et al.Simplified treatment of severe dental erosion with ultrathin CAD-CAM composite occlusal veneers and anterior bilaminar veneers[J]. J Prosthet Dent, 2016, 116(4): 474-482.
[4] MUTS E J, VAN PELT H, EDELHOFF D, et al. Tooth wear: a systematic review of treatment options[J]. J Prosthet Dent, 2014,112(4): 752-759.
[5] BENAZZI S, GROSSE I R, GRUPPIONI G, et al. Comparison of occlusal loading conditions in a lower second premolar using three-dimensional finite element analysis[J]. Clin Oral Investig,2014, 18(2): 369-375.
[6] CONSTANTINO P J, BORRERO-LOPEZ O, PAJARES A,et al. Simulation of enamel wear for reconstruction of diet and feeding behavior in fossil animals: a micromechanics approach[J]. Bioessays, 2016, 38(1): 89-99.
[7] 刘洋, 赵翰驰. 前牙重度磨损伴关节弹响患者的咬合重建[J].国际口腔医学杂志, 2017, 44(1): 11-18.
[8] CAGLAR E, GÖRGÜLÜ M, KUSCU O O. Dental Caries and Tooth Wear in a Byzantine Paediatric Population (7th to 10th Centuries AD) from Yenikapı-Constantinople, Istanbul[J].Caries Res, 2016, 50(4): 394-399.
[9] ALDRIGUE R H S, SÁNCHEZ-AYALA A, URBAN V M, et al. A survey of the management of patients with temporomandibular disorders by general dental practitioners in southern Brazil[J]. Int J Prosthodont, 2016, 25(1): 33-38.
[10] PINEDA-MUNOZ S, LAZAGABASTER I A, ALROY J,et al. Inferring diet from dental morphology in terrestrial mammals[J]. Methods Ecol Evol, 2017, 8(4): 481-491.
[11] ATTIN T, WEGEHAUPT F J. Impact of erosive conditions on tooth-colored restorative materials[J]. Dent Mater, 2014, 30(1):43-49.
[12] Hamburger J T, Opdam N J, Bronkhorst E M, et al. Clinical performance of direct composite restorations for treatment of severe tooth wear.[J]. J Adhes Dent, 2011, 13(6):585.
[13] SAKAMOTO S, HARA T, KUROZUMI A, et al. Effect of occlusal rehabilitation on spatial memory and hippocampal neurons after long-term loss of molars in rats[J]. J Oral Rehabil,2014, 41(10): 715-722.
[14] 李洪婷, 刘天爽. 牙齿重度磨耗患者咬合重建的临床评估和颞下颌关节影像分析[J]. 口腔颌面修复学杂志, 2017, 18(3): 152-157.
[15] HAMBURGER J T, OPDAM N J M, BRONKHORST E M, et al. Indirect restorations for severe tooth wear: fracture risk and layer thickness[J]. J Dent, 2014, 42(4): 413-418.
[16] KITASAKO Y, SASAKI Y, TAKAGAKI T, et al. Agespecific prevalence of erosive tooth wear by acidic diet and gastroesophageal reflux in Japan[J]. J Dent, 2015, 43(4): 418-423.
[17] MARTÍNEZ-PÉREZ C, RAYFIELD E J, PURNELL M A,et al. Finite element, occlusal, microwear and microstructural analyses indicate that conodont microstructure is adapted to dental function[J]. Palaeontology, 2014, 57(5): 1059-1066.
[18] LEVARTOVSKY S, MATALON S, SARIG R, et al. The association between dental wear and reduced vertical dimension of the face: A morphologic study on human skulls[J]. Arch Oral Biol, 2015, 60(1): 174-180.
R783.6
A
2095-5200(2017)06-046-03
10.11876/mimt201706018
杨乐,本科,主治医师,研究方向:口腔修复临床,Email:13773432718@163.com。
郭军,博士,主任医师,硕士生导师,Email:Ju066@163.com。
