《2017年亚太工作组非酒精性脂肪性肝病指南》摘译
2017-12-16刘应莉张秋瓒审校
刘应莉 译, 张秋瓒 审校
(天津市第四中心医院 消化内科,天津 300140)
《2017年亚太工作组非酒精性脂肪性肝病指南》摘译
刘应莉 译, 张秋瓒 审校
(天津市第四中心医院 消化内科,天津 300140)
非酒精性脂肪性肝病; 诊疗准则
自从2007年非酒精性脂肪性肝病(NAFLD)亚太工作组发表NAFLD评估和管理指南以来,医师对NAFLD的临床特征和自然史有了进一步的了解,NAFLD的评估和治疗也有了新的进展。因此,有必要根据新证据适时修订指南。
本文介绍了NAFLD亚太工作组的建议。NAFLD亚太工作组成员对感兴趣的指定领域的文献进行了系统回顾,从而使他们能够对NAFLD患者的临床评价与处理的不同方面提出建议。推荐意见内容通过面对面的会议和电子邮件交流进行了讨论。证据强度和推荐意见依据GRADE系统(表1),最终的证据分级和建议由投票决定。

表1 证据质量及推荐强度分级(改编自GRADE系统)
该指南包括了NAFLD的诊断、筛查、评估以及治疗等多方面的内容。虽然大部分的证据来自于除外其他肝病并具有代谢障碍风险的成人研究,但本文仍包括了两类特殊群体。儿童和青少年NAFLD越来越普遍,而且由于脂肪性肝病的长期持续等原因可能会造成灾难性的后果。此外,慢性病毒性肝炎在亚太国家非常普遍,其对脂肪肝的影响也是一个被广泛讨论的话题。该指南重新评估了脂肪肝对慢性病毒性肝炎(主要指乙型和丙型肝炎)患者的远期临床意义和脂肪肝患者保健的意义。
1 定义
指南中强调了营养过剩的中心地位。研究显示肥胖人群减重10%可以完全逆转非酒精性脂肪性肝炎(NASH)的病理性改变,包括肝纤维化。
酒精的排除标准:女性不超过1个标准饮酒/d(即70 g乙醇/周)和男性不超过2个标准饮酒/d(即140 g乙醇/周)已被美国国立卫生研究院NASH临床研究网采用,并广泛用于临床研究。2007年指南讨论了这一标准与亚太地区人口的相关性。建议的酒精摄入量是以每日饮酒量和肝硬化风险为依据的。在肝脏疾病出现时处于安全饮酒水平的患者可能有长期饮酒过量史,并且可能有肝硬化。因此,一生的酒精摄入总量是非常重要的,需要纳入病史记录。
推荐意见:
(1)NAFLD是一种脂肪性肝脏疾病(见2007年指南和2012年美国指南)。NAFLD主要病因是营养过剩及其并发症,如体质量增加、中心性肥胖、胰岛素抵抗、糖耐量异常、导致动脉粥样硬化的脂代谢紊乱和高血压(代谢综合征)等,在遗传性易感人群中尤其明显。严格意义上的NAFLD必须除外大量(或过量)饮酒和其他疾病。然而,营养过剩与病毒性肝炎(乙型和丙型)、酒精相关性肝病、血色病等其他引起脂肪性肝病之间的关系需要进一步确认。(A1)
2 流行病学
近3年,随着生活方式的西化和饮食习惯的改变,亚太地区NAFLD的患病率日益攀升。近期一项基于肝脏影像学的研究显示约1/4的亚洲人群患有NAFLD,但其中通过肝脏瞬时弹性成像检查诊断的进展期肝纤维化人群仅占所有NAFLD患者的3.7%。肥胖、脂代谢紊乱、2型糖尿病和代谢综合征是NAFLD的危险因素。此外,在亚太地区也发现了NAFLD的其他危险因素,包括甲状腺功能减退、多囊卵巢综合征、阻塞性睡眠呼吸暂停,垂体机能减退症和性腺机能减退等。其中营养过剩和胰岛素抵抗是NAFLD发展的主要危险因素(表2)。

表2 NAFLD的危险因素
由于NASH的诊断依赖肝活组织检查,亚洲人群的NASH总体患病率不详。在亚洲人群肝活组织检查系列研究中,63.5%的肝组织出现NASH病变。在涉及配对肝活组织检查的自然史研究中,约25%的单纯性脂肪肝患者会在3年内进展为NASH。NAFLD可导致肝硬化并最终发展为肝细胞癌(HCC)。全世界范围内,NASH是隐源性肝硬化和原因不明的HCC的最常见病因。针对亚洲人群的研究显示,约7%~16%的HCC由NASH直接引起,且无需进展至肝硬化。
儿童和青少年NAFLD的患病率研究非常广泛。在日本,约2.6%的4~12岁儿童患有该病,上海6~12岁儿童NAFLD患病率为2.1%。该病的总体患病率没有地区差异,但在肥胖的儿童和青少年人群中,亚洲人群患病率(62.3%)高于欧洲(29.8%)和北美(39.2%)。
推荐意见:
(2)NAFLD相关的HCC在亚洲地区日益增多。(B1)
(3)HCC的风险高低与NAFLD的肝纤维化程度直接相关,但HCC亦可发生在非肝硬化的患者中。(C1)
3 诊断
任何合并超重的肝脏疾病,如果能除外乙型肝炎或丙型肝炎、酒精性肝病、自身免疫性肝病和遗传性代谢疾病,即应考虑NAFLD。NAFLD多表现为肝功能异常(轻度ALT和GGT升高),这些变化和体质量波动之间的明确关系是诊断线索。肝脏影像学(通常是超声检查)可用于确认脂肪变性。如果超声检查结果阴性,测定受控衰减参数的瞬时弹性成像等其他技术可以提供支持数据。
NAFLD的诊断需除外以下情况:(1)明显的酒精摄入(每周酒精摄入量女性>70 g,男性>140 g);(2)血清学和病毒学证实的乙型和丙型肝炎;(3)药物诱发的肝脏疾病,包括中草药和膳食补充剂;(4)自身免疫性肝病:包括自身免疫性肝炎(分为3个亚型)、乳糜泄、原发性胆汁性胆管炎和原发性硬化性胆管炎;(5)代谢性肝脏疾病:Wilson’s病、α1-抗胰蛋白酶缺乏、血色病、糖原贮积症、胆固醇贮积症等。
4 筛查
对人群进行NAFLD筛查将使其在生活方式干预、评估和疾病治疗等多方面受益,并且可以评估其代谢综合征的风险,减少心血管疾病的发生。但目前尚没有找到低成本高效率的评估方法,各种筛查方法的优缺点见表3。
推荐意见:
(4)推荐对NAFLD的高危人群进行筛查,如2型糖尿病患者和肥胖症患者。(B2)
(5)超声检查是一种合理的NAFLD筛查工具,但其不能检查出轻微的脂肪肝病变。(B1)
(6)瞬时弹性成像亦可用于NAFLD的筛查。(B2)
(7)筛查发现的NAFLD患者应接受生活方式干预的建议,以降低2型糖尿病和心血管疾病的发病风险,并改善脂肪性肝病。(A1)
(8)筛查发现的NAFLD患者应进一步评估有无其他代谢综合征组分(包括2型糖尿病、脂质代谢紊乱和高血压),并给予相应的治疗。(A1)
(9)筛查发现的NAFLD患者应评估其肝脏病变的严重程度。(B1)

表3 肝脏脂肪变性的无创筛查方法
注:肝脂肪变分级,S1≥11%,S2≥24%,S3≥67%;H1-MRS,质子磁共振光谱法;MRI-PDFF,核磁共振成像-脂肪组织质子密度;NA,尚不清楚;AUC,受试者工作特征曲线下面积
5 评估
NAFLD的评估方法包括肝活组织检查、无创检查和血清学化验等,指南中比较了肝纤维化的各种无创评估方法优缺点(表4)。针对亚太地区研究建议,联合血清学和物理检查方法可以获得较单一检查方法更为可靠的结果。
推荐意见:
(10)对于病因不明或可能合并其他慢性肝病的NAFLD患者应进行肝活组织检查。(B1)
(11)临床研究中使用的NAFLD活动度评分旨在证实组织学随时间的变化,不应作为NAFLD的诊断工具,而FLIP运算法被设计用于NASH的诊断,但目前缺少其在亚太人群中的应用数据。(B2)
(12)瞬时弹性成像或MRI技术对脂肪肝的诊断敏感度优于B超检查,但其应用受到可及性和费用的限制。(B1)
(13)NAFLD的预测模型可用于流行病学研究,但在个体患者中其应用价值尚不清楚。(B2)
(14)在诊断的可靠性方面,NASH相关的生物标志物目前尚不能替代肝活组织检查。(B2)
(15)具有高敏感度的NASH生物标志物可以用于NASH的最初筛查,以减少对肝活组织检查的依赖。需要进一步的研究来开发更好的生物标志物和诊断算法。(B2)
(16)在评估NAFLD患者的肝纤维化程度上,非侵入性的血清学和物理学检查方法提供了适度且可以接受的准确度。(A2)
(17)识别NAFLD患者肝脏相关并发症风险高低需要合理的非侵入性检查截断值。另外,用于监测肝纤维化预后的非侵入性检查需要进一步验证。(C2)
(18)当非侵入性检查不能确定是否合并肝纤维化时,应当考虑肝活组织检查。(B1)
(19)合并NASH肝硬化的NAFLD患者发展为HCC风险增高,应常规每6个月进行1次B超检查。(A1)
(20)血清AFP在NASH-HCC中的作用尚需评估。(C2)
(21)尽管HCC也可以发生在非肝硬化的NASH人群中,但其总体发病风险偏低,尤其在单纯性脂肪肝患者中。目前,对此类人群没有筛查建议。(B2)
(22)NAFLD患者罹患心血管疾病、慢性肾脏疾病和结肠肿瘤的风险增高,同时可能与阻塞性睡眠呼吸暂停和骨质疏松相关。但目前没有足够的前瞻性研究证据支持对上述患者进行筛查。对此类患者的风险评估也应个性化。(B1)
(23)有必要定义亚洲的NAFLD患者,他们是发展为代谢并发症的最高风险人群。对于NAFLD患者来说,干预治疗的成本效益是可以测试的。(C1)
6 管理
NAFLD患者的管理包括生活方式干预(饮食和运动)、药物治疗(表5)、减肥手术和肝移植治疗。
推荐意见:
(24)生活方式干预可以减少肝脏脂肪含量,缓解脂肪性肝炎,减轻肝纤维化,且对所有患者有效。(A1)
(25)生活方式干预方法多样化非常重要,这样才能保证患者的参与和干预方案的持续性。(B2)
(26)维生素E可以降低成人非肝硬化和非糖尿病NASH患者的血清转氨酶水平,改善肝脏组织学病变。但是强力推荐尚需进一步研究。(A2)
(27)不推荐NASH患者常规服用吡格列酮,但对糖尿病前期患者或2型糖尿病患者可考虑短期应用。使用该药时应仔细评估患者的骨质疏松和心功能等其他共病情况。(B2)
(28)吡格列酮在肝硬化患者中的安全性尚未得到充分证实。因此,吡格列酮应慎用于肝硬化患者。(C2)

表4 NAFLD肝纤维化分级无创评估方法的比较
注:ARFI,声辐射力脉冲;ROI,感兴趣的区域;MRS,核磁共振光谱成像
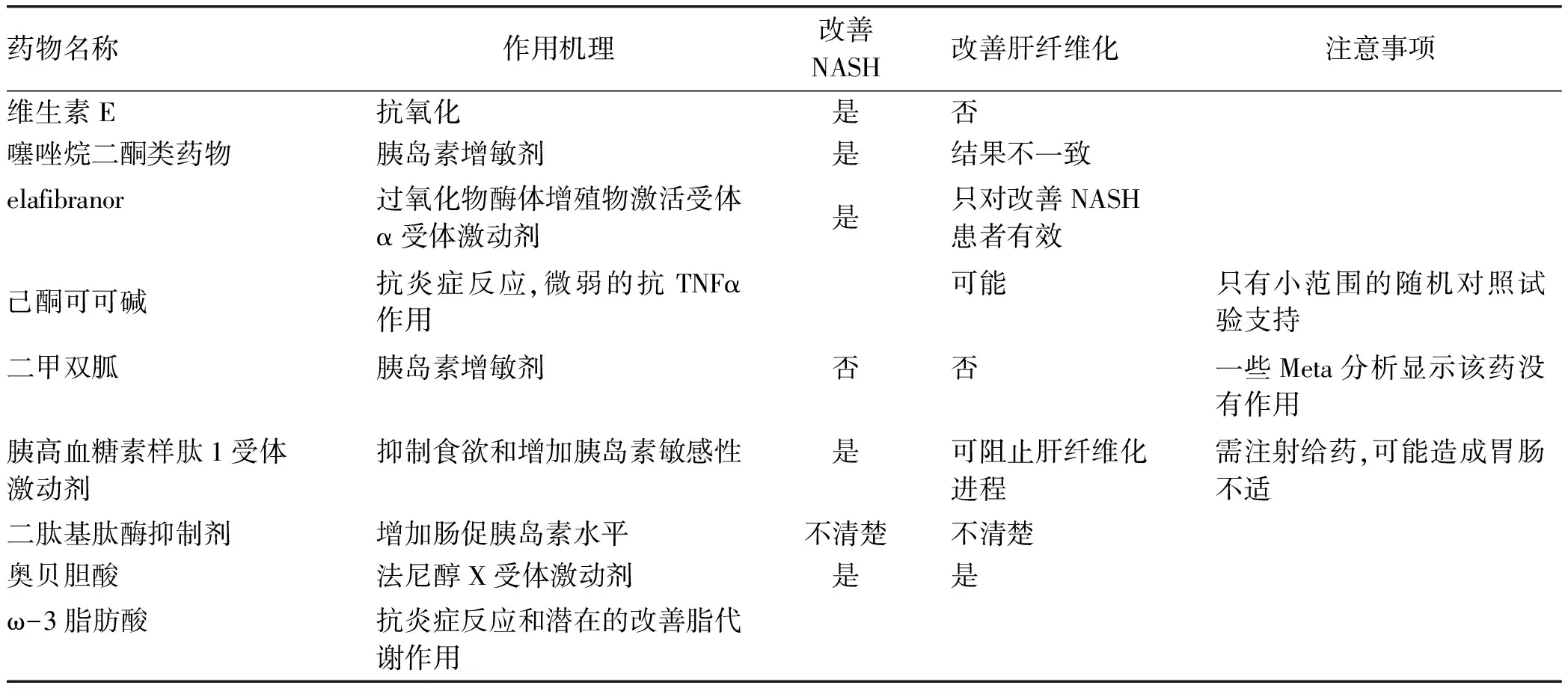
表5 现有的3期临床实验支持的潜在NASH治疗药物
(29)不推荐将己酮可可碱作为NAFLD或NASH患者治疗药物。(B2)
(30)二甲双胍对NASH的组织学无直接影响,但是二甲双胍的其他益处是明确的。二甲双胍仍然是2型糖尿病患者的一线抗糖尿病药物。(A1)
(31)利拉鲁肽可以减少心血管并发症,并可能改善NASH。在合并2型糖尿病的NAFLD/NASH患者中可考虑使用该药。然而,在获得更明确的数据之前,不推荐其在非糖尿病患者中应用。(B2)
(32)没有足够的数据支持DPP-4抑制剂作为NASH的治疗药物。(C2)
(33)奥贝胆酸可能改善NASH和纤维化,但在日本人群中的观察结果却不一致。而且该药可能引起皮肤瘙痒、动脉粥样硬化,除非从3期临床试验获得进一步的信息,不推荐NASH患者超说明书使用奥贝胆酸。(B2)
(34)ω-3多不饱和脂肪酸可能会减少肝脏脂肪,降低血脂,但对肝脏组织学似乎没有有益的影响。(B2)
(35)如有适应证,他汀类药物可用于转氨酶轻度升高或代偿期肝硬化的NAFLD患者。(A1)
(36)减肥手术可以改善NASH的组织学病变,降低远期病死率,但它的使用应限于Ⅱ级肥胖症患者(BMI >32.5 kg/m2的亚洲人或35 kg/m2的高加索人)。该手术对改善肝脏相关并发症的作用尚未得到证实,但其可以通过对心血管因素的影响降低总体病死率。(B1)
(37)对NASH相关的终末期肝病患者,在实施肝移植手术前后均应提供生活方式管理。(B2)
7 特殊人群
推荐意见:
(38)在获得临床试验的进一步数据之前,对于儿童和青少年NAFLD/NASH,不推荐药物治疗。在这种情况下,推荐生活方式改变。(B2)
(39)HCV感染者常发生肝脏脂肪变性, 并伴有肝外表现。HCV感染相关的肝脏脂肪变性,促进潜在的肝纤维化和HCC的进展,且可能降低干扰素的治疗效果。(B2)
(40)HBV感染者NAFLD的患病率低于一般人群,代谢综合征的存在可能加速慢性HBV感染者的肝病进程。(B1)
AnexcerptoftheAsia-PacificWorkingPartyonnonalcoholicfattyliverdiseaseguidelines2017
LIUYingli,ZHANGQiuzan.
(DepartmentofGastroenterology,TianjinFourthCentralHospital,Tianjin300140,China)
nonalcoholic fatty liver disease; practice guideline
R575.5
B
1001-5256(2017)12-2278-05
10.3969/j.issn.1001-5256.2017.12.004
2017-08-03;修回日期:2017-08-04。 作者简介:刘应莉(1986-),女,主治医师,主要从事消化内科基础与临床研究。 通信作者:张秋瓒,电子信箱:qiuzan-zh@sina.com。
[本文首次发表于J Gastroenterol Hepatol, 2017]
引证本文:LIU YL, ZHANG QZ, et al. An excerpt of the Asia-Pacific Working Party on nonalcoholic fatty liver disease guidelines 2017[J]. J Clin Hepatol, 2017, 33(12): 2278-2282. (in Chinese)
刘应莉, 张秋瓒. 《2017年亚太工作组非酒精性脂肪性肝病指南》摘译[J]. 临床肝胆病杂志, 2017, 33(12): 2278-2282.
(本文编辑:葛 俊)
