腮腺癌组织PAX2和PAX8表达联合预测其根治术后复发、转移的价值
2017-12-05李劲松
翁 旭,李劲松
(1.广东省汕头市中心医院口腔科 515031;2.中山大学孙逸仙纪念医院口腔科,广州 510120)
腮腺癌组织PAX2和PAX8表达联合预测其根治术后复发、转移的价值
翁 旭1,李劲松2△
(1.广东省汕头市中心医院口腔科 515031;2.中山大学孙逸仙纪念医院口腔科,广州 510120)
腮腺肿瘤;成对盒基因2;成对盒基因8;根治术;复发;转移;关系
腮腺癌的临床发病较为少见,其治疗以手术治疗为主,常辅以围术期放化疗综合治疗[1]。然而,虽然腮腺癌的综合治疗已取得较大进展,其术后发生复发和转移的仍较多,可导致不良预后情况的发生[2]。因此,对腮腺癌根治术后复发、转移等进行评估并尽早进行干预具有重要意义。腮腺癌的发生与多种基因相关[3]。成对盒基因2(PAX2)和成对盒基因8(PAX8)均是与癌症发生、发展密切相关的因子[4-5]。因此,PAX2和PAX8亦可能参与腮腺癌的发生、发展,可能成为其病情和预后评估参考指标。然而目前关于PAX2和PAX8在腮腺癌中的表达及其作用机制尚不明确。因此,本研究采用免疫组织化学法检测腮腺癌根治术治疗患者手术切除组织中PAX2和PAX8蛋白表达情况,并分析了其与术后复发和转移的关系及其预测术后复发和转移的价值,旨在为腮腺癌根治术预后评估干预提供参考,现将结果报道如下。
1 资料与方法
1.1一般资料 选取2011年1月至2013年7月于汕头市中心医院行腮腺颈联合根治术治疗的腮腺癌患者46例为研究对象。46例腮腺癌患者中男25例,女21例,年龄23~75岁,平均(58.98±8.66)岁。纳入标准:患者均经术前影像学检查及术中冰冻病理检查确诊为原发性腮腺癌,淋巴结阳性,无手术禁忌证;排除标准:排除合并其他口腔疾病、恶性肿瘤、严重肝肾功能障碍、术前已发生远处转移者及治疗期间死亡患者。最终纳入患者46例,病理类型均为腺癌,TNM分期Ⅱ期25例,Ⅲ期18例,Ⅳ期3例。研究经医院伦理委员会审核批准,且患者均已签署知情同意书。
1.2治疗方法 患者均由同一临床腮腺切除手术经验丰富的医师行腮腺颈联合根治术治疗,术后均随访至少3年,期间每半年门诊随访1次,随访主要内容为腮腺癌复发和转移情况,有不适者随时到院复诊治疗,随访截止日期为2016年7月30日,期间无患者失访,随访率100.00%(46/46)。
1.3观察指标和检测方法 采用免疫组织化学法检测患者手术切除腮腺癌组织及癌旁组织中PAX2和PAX8蛋白表达水平,手术切除标本均经37%甲醛固定并常规行石蜡包埋。检测前采用切片机将标本切成厚度为0.3 μm的连续切片,常规进行切片的烤制,行梯度酒精脱蜡处理,柠檬酸微波抗原热修复,修复完成后滴加双氧水去除氧化酶活性,滴加抗体,以磷酸缓冲盐溶液(PBS)染色设置空白对照,将切片置于室温中孵育过夜。第2天滴加DAB显色液显色,在显微镜下观察显色满意后行苏木精复染、脱水、二甲苯透明,并采用中性树胶进行封片。随机选择10个高倍视野进行病理切片的观察,以发现细胞核出现棕黄色染色为阳性标准(图1、2),统计PAX2和PAX8蛋白表达情况。由专门护士统计随访期间复发和转移情况并复发率和转移率。
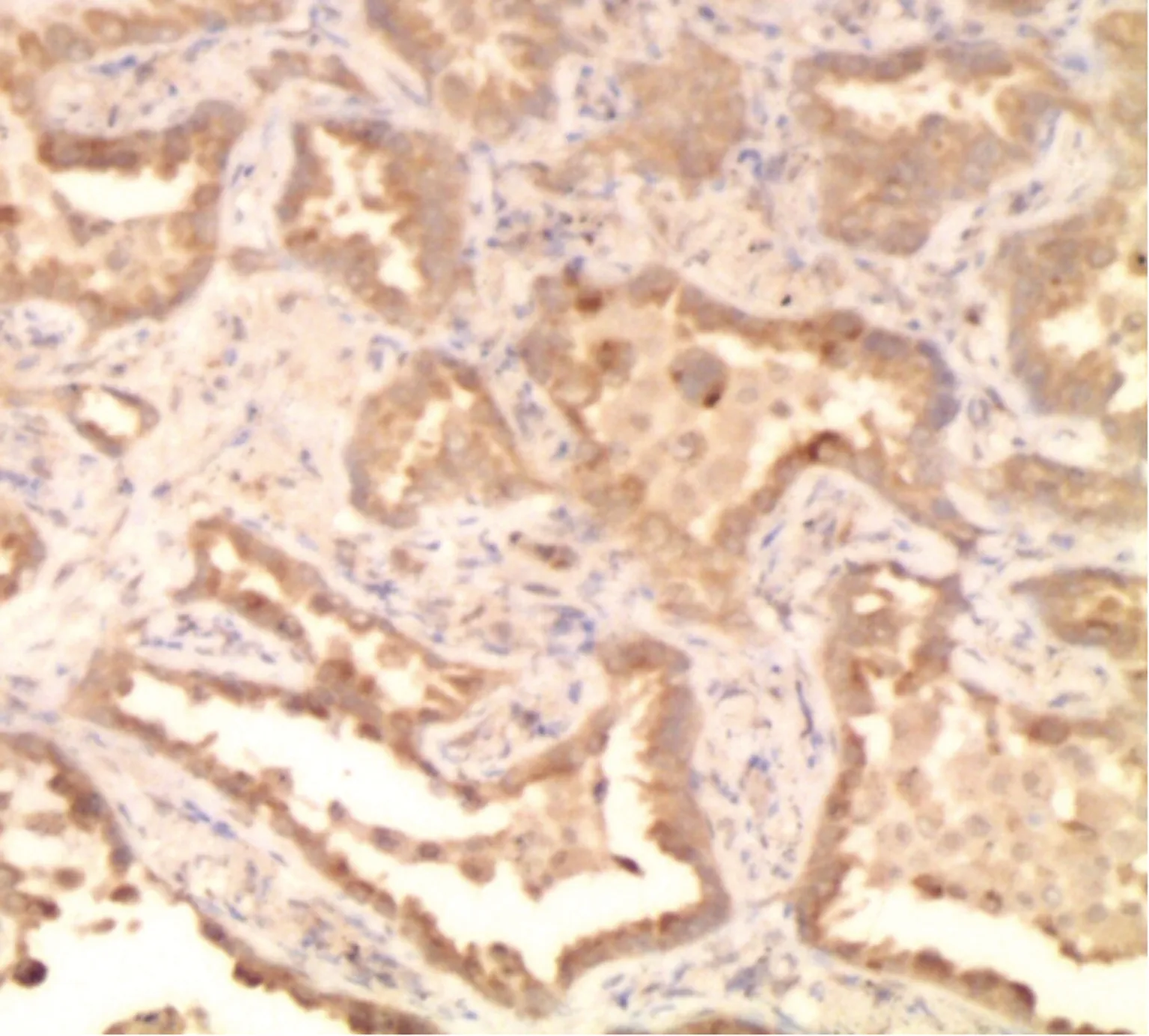
图1 腮腺癌组织PAX2蛋白表达图片(×400)
1.4统计学处理 采用SPSS19.0统计学软件进行分析。计数资料以百分率表示,采用χ2检验比较,采用Logistic回归分析法分析腮腺癌组织PAX2和PAX8表达水平与其根治术后复发、转移的关系。以P<0.05为差异有统计学意义。

图2 腮腺癌组织PAX8蛋白表达图片(×400)
2 结 果
2.1腮腺癌组织和癌旁组织中PAX2和PAX8蛋白阳性表达率比较 腮腺癌组织PAX2和PAX8蛋白阳性表达率分别为76.09%和69.57%,高于癌旁组织的26.09%和28.26%,差异有统计学意义(P<0.05),见表1。

表1 腮腺癌组织和癌旁组织中PAX2和PAX8蛋白阳性表达率比较[n(%)]
2.2腮腺癌根治术预后情况分析 腮腺癌根治术治疗患者随访3年出现局部复发和淋巴结转移的例数分别为19例和16例,其局部复发率和淋巴结转移率分别为41.30%(19/46)和34.78%(16/46),腮腺癌根治术治疗患者复发、转移发生率高,预后情况较差,急需改善。
2.3腮腺癌组织不同PAX2和PAX8蛋白表达情况与患者的复发率和转移率比较 PAX2蛋白阳性表达患者的复发率和转移率均高于其阴性表达患者,PAX8蛋白阳性表达患者的复发率和转移率亦均高于其阴性表达患者,差异有统计学意义(P<0.05),见表2。
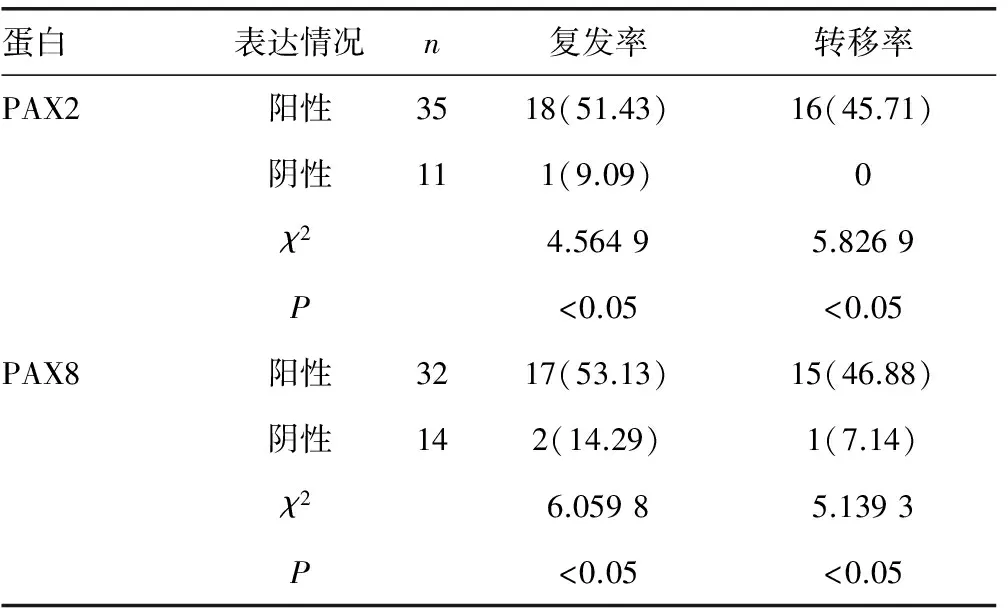
表2 腮腺癌组织不同PAX2和PAX8蛋白表达情况患者的复发率和转移率比较[n(%)]
2.4腮腺癌组织PAX2和PAX8表达情况与其根治术预后的关系分析 Logistic回归分析结果显示,腮腺癌组织PAX2和PAX8表达水平与其根治术后复发、转移均密切相关(P<0.05),见表3。
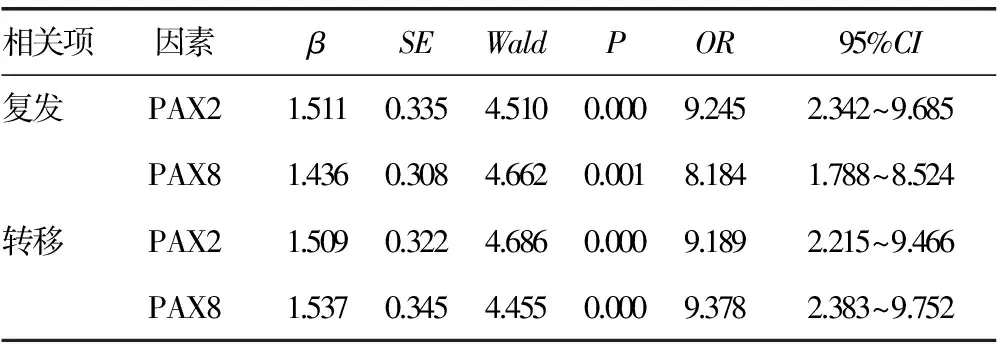
表3 腮腺癌组织PAX2和PAX8表达情况与其根治术预后的关系
2.5腮腺癌组织PAX2和PAX8表达情况预测其术后复发、转移的价值分析 腮腺癌组织PAX2和PAX8表达水平预测其术后复发、转移的价值良好,其中以PAX2阳性+PAX8阳性预测其术后复发、转移的价值最优,见表4。

表4 腮腺癌组织PAX2和PAX8表达情况预测其术后复发、转移的价值(%)
3 讨 论
近年来随着生活方式的改变及老龄化的不断发展,各类恶性肿瘤的发生呈现不断增加的趋势。腮腺癌是口腔颌面部肿瘤中较为常见的恶性肿瘤之一,由于其特殊的解剖位置及临床分期,且其类型繁多,其术前一般不行针吸和活检诊断,其诊断多数靠术中冰冻切片检查治疗,并根据肿瘤类型和生长情况确定手术方案和手术范围[6]。腮腺癌根治术在进行肿瘤原发灶彻底切除的同时需行同侧颈部淋巴清扫手术,并辅以放化疗等综合治疗以达到最佳的手术治疗效果[7]。然而尽管目前腮腺癌的诊断及其根治术得以发展,其术后仍常可出现疾病的复发、转移而影响预后[8]。本研究亦分析了腮腺癌根治术治疗的复发和转移情况,本研究结果显示,腮腺癌根治术治疗患者随访3年的局部复发率为41.30%,淋巴结转移率为34.78%,其复发率和转移率均较高,可能造成死亡等不良预后情况的发生,急需改善。因此,对腮腺癌的预后情况进行早期评估和积极干预对改善其预后情况具有重要意义。
与其他恶性肿瘤一样,腮腺癌的发生、发展受到多种基因的影响。PAX2是PAX基因家族的亚型之一,其编码的转录因子对泌尿生殖系统、中枢神经系统等重要系统的生长发育起着决定性的作用,且其在乳腺癌、卵巢癌等多种恶性肿瘤的发生、发展中亦具有重要作用[9-11]。因此,PAX2亦可能与腮腺癌的发生、发展相关,可能用于其病情和预后评估。PAX8亦是PAX基因家族成员之一,其在核转录调控中具有重要作用,可调控甲状腺、肾脏等的发育,近年来发现其在多种肿瘤中亦具有重要作用[12-13]。然而目前PAX8亦可能与腮腺癌的发生、发展相关,可能用于其病情和预后评估。然而目前关于PAX2和PAX8与腮腺癌预后的关系尚不明确。因此,本研究采用免疫组织化学法检测了行腮腺颈联合根治术治疗的腮腺癌患者手术切除腮腺癌组织及癌旁组织中PAX2和PAX8蛋白表达水平。本研究结果显示,腮腺癌组织PAX2和PAX8蛋白阳性表达率明显高于癌旁组织,提示PAX2和PAX8参与腮腺癌的发生、发展。且PAX2蛋白阳性表达患者的复发率和转移率均高于其阴性表达患者,PAX8蛋白阳性表达患者的复发率和转移率亦均高于其阴性表达患者,提示其可能与腮腺癌的复发、转移等预后情况相关。进一步的Logistic回归分析结果显示,腮腺癌组织PAX2和PAX8表达水平与其根治术后复发、转移均密切相关,可能用于其预后情况评估。且腮腺癌组织PAX2和PAX8表达水平预测其术后复发、转移的价值良好,其中以PAX2阳性和PAX8阳性预测其术后复发、转移的价值最优。这可能与PAX2和PAX8作为转录因子参与细胞增殖、分化、器官组织形成及肿瘤的发生、发展相关[14-15]。腮腺癌术后组织中同时出现PAX2阳性和PAX8阳性患者需警惕其复发、转移等不良预后的发生,而PAX2和PAX8亦可能成为腮腺癌基因治疗的靶基因。
综上所述,腮腺癌组织PAX2和PAX8阳性表达率高且联合预测其预后的价值良好,联合检测腮腺癌组织PAX2和PAX8蛋白表达有助于了解腮腺癌根治术预后,从而指导其预后干预,改善预后情况。
[1]李兖.腮腺恶性肿瘤的临床特征及预后因素分析[J].实用癌症杂志,2015,20(3):383-385.
[2]姜会霞.头颈部癌瘤联合根治术围手术期护理[J].中国误诊学杂志,2005,5(2):367-368.
[3]Nikolic N,Anicic B,Carkic J,et al.High frequency of p16 and p14 promoter hypermethylation and marked telomere instability in salivary gland tumors[J].Arch Oral Biol,2015,60(11):1662-1666.
[4]朱颖.PAX2基因与肿瘤关系的研究进展[J].实用肿瘤杂志,2015,30(3):295-298.
[5]徐兵,孙多祥,康永军,等.卵巢浆液性肿瘤中Pax8和Tubulin的表达及意义[J].临床与实验病理学杂志,2014,30(7):713-716.
[6]陈少卿,刘钰,黎军和,等.103例腮腺癌的治疗疗效和预后因素分析[J].中国肿瘤临床,2014,41(12):797-800.
[7]石钿印,彭歆,蔡志刚.术中液氮冷冻加术后放疗在治疗腮腺癌保留面神经中的应用[J].现代口腔医学杂志,2011,25(1):7-11.
[8]冼淡,王磊,陈巨峰,等.不同类型腮腺癌41例临床治疗研究[J].中国美容医学,2015,24(18):27-30.
[9]刘冲,郭庆,石群立,等.PAX2在卵巢浆液性腺癌中的表达及在MDACC分级系统中的应用价值[J].诊断病理学杂志,2012,19(4):298-301.
[10]Wang M,Ma H.Paired box gene 2 is associated with estrogen receptor α in ovarian serous tumors:potential theory basis for targeted therapy[J].Mol Clin Oncol,2016,5(2):323-326.
[11]尹晓娜,董磊,陈玲,等.PAX2和P53在卵巢浆液性肿瘤中的表达及其意义[J].温州医学院学报,2013,43(7):464-467.
[12]邢宝玲,葛素梅,刘孟璐,等.Pax8在女性生殖道肿瘤诊断与鉴别诊断中应用价值[J].临床与实验病理学杂志,2013,29(11):1194-1197.
[13]Rosignolo F,Sponziello M,Durante C,et al.Expression of PAX8 target genes in papillary thyroid carcinoma[J].PLoS One,2016,11(6):e0156658.
[14]López-Urrutia E,Pedroza-Torres A,Fernández-Retana J,et al.PAX8 is transcribed aberrantly in cervical tumors and derived cell lines due to complex gene rearrangements[J].Int J Oncol,2016,49(1):371-380.
[15]张伟,于文娟,夏岩,等.碳酸酐酶Ⅸ、PAX2和PAX8在肾上皮性肿瘤中的表达及临床病理意义[J].中华病理学杂志,2013,42(7):442-445.
ValueofparotidglandcarcinomatissuePAX2andPAX8expressionforjointlypredictingrecurrenceandmetastasisafterradicalsurgery
WengXu1,LiJinsong2△
(1.DepartmentofStomatology,ShantouMunicipalCentralHospital,Shantou,Guangdong515031,China; 2.DepartmentofStomatology,SunYat-SenMemorialHospital,SunYat-SenUniversity,Guangzhou,Guangdong510120,China)
parotid neoplasms;PAX2;PAX8;radical surgery;recurrence;metastasis;relationship
目的探讨腮腺癌组织成对盒基因2(PAX2)和成对盒基因8(PAX8)表达联合预测其根治术后复发、转移的价值。方法以行腮腺颈联合根治术治疗的腮腺癌患者46例为研究对象。采用免疫组织化学法检测其手术切除腮腺癌组织及癌旁组织中PAX2和PAX8蛋白表达水平。结果腮腺癌组织PAX2和PAX8蛋白阳性表达率分别为76.09%和69.57%,均高于癌旁组织的26.09%和28.26%(P<0.05)。腮腺癌根治术治疗患者随访3年的局部复发率为41.30%,淋巴结转移率为34.78%。且PAX2蛋白阳性表达患者的复发率和转移率均高于其阴性表达患者,PAX8蛋白阳性表达患者的复发率和转移率亦均高于其阴性表达患者(P<0.05)。Logistic回归分析结果显示,腮腺癌组织PAX2和PAX8表达水平与其根治术后复发、转移均密切相关(P<0.05)。腮腺癌组织PAX2和PAX8表达水平预测其术后复发、转移的价值良好,其中以PAX2阳性和PAX8阳性预测其术后复发、转移的价值最优。结论腮腺癌组织PAX2和PAX8表达水平与其根治术后复发、转移等预后情况的密切相关且联合预测其预后的价值良好,联合检测腮腺癌组织PAX2和PAX8蛋白表达可作为腮腺癌根治术预后评估的参考指标。
R782.7
A
1671-8348(2017)31-4367-03
10.3969/j.issn.1671-8348.2017.31.016
翁旭(1980-),副主任医师,硕士,主要从事口腔医学方面的研究。△
,E-mail:ljs_sysu@163.com。
ObjectiveTo investigate the value of parotid gland carcinoma tissue PAX2 and PAX8 expression for combined prediction of recurrence and metastasis after radical surgery.MethodsForty-six patients with parotid gland carcinoma treated by parotid gland joint neck radical operation served as the research subjects.The immunohistochemical method was applied to detect the PAX2 and PAX8 protein expression level in surgical removal parotid gland carcinoma tissues and tissues adjacent to carcinoma.ResultsThe PAX2 and PAX8 protein positive expression rates of parotid gland carcinoma tissue were 76.09% and 69.57% respectively,which were higher than 26.09% and 28.26% in the tissue adjacent to carcinoma (P<0.05).The local recurrence rate in the patients with parotid gland carcinoma radical operation and 3- year follow-up was 41.30%,and lymph node metastasis rate was 34.78%.Moreover the metastasis and recurrence rate in the patients with PAX2 protein positive expressing were higher than those in the patients with PAX2 negative expression,and the metastasis and recurrence rate in the patients with PAX8 protein positive expression were higher than those in the patients with PAX8 negative expression (P<0.05).The Logistic regression analysis results showed that parotid gland carcinoma tissue PAX2 and PAX8 expression levels had close correlation with the recurrence and metastasis after radical surgery were closely correlated (P<0.05).Parotid gland carcinoma tissue PAX2 and PAX8 expression levels for predicting the post-operative recurrence and metastasis had good value,in which the value of PAX2 positive and PAX8 positive expression for predicting the recurrence and metastasis was optimal.ConclusionParotid gland carcinoma tissue PAX2 and PAX8 expression levels are closely correlated with the prognosis situation such as recurrence and metastasis after radical surgery,moreover their combined detection has better value for predicting the prognosis,which can serve as the reference indicator for the prognosis assessment after radical operation of parotid gland carcinoma.
2017-04-10
2017-06-28)
