伴发甲状腺功能减低的皮肌炎临床和免疫学特征
2017-11-28陈国梁徐金华
陈国梁 徐 兰 徐金华
·论著·
伴发甲状腺功能减低的皮肌炎临床和免疫学特征
陈国梁1徐 兰2徐金华1
目的明确伴发甲状腺功能减低的皮肌炎患者的临床及免疫学特征。方法回顾性分析2010年1月至2014年12月我院皮肤科确诊的195例DM患者的临床表现、肌酶水平、自身抗体、C反应蛋白、免疫球蛋白、血脂等指标,依据甲状腺功能情况进行分组比较。结果195例DM患者中甲状腺功能异常者达56.41%,主要表现为甲状腺功能减低,尤其是低T3综合征。与甲状腺功能正常组比较,甲状腺功能异常组的患者多见发热、Gottron征、向阳疹、V型征,也常出现CRP和IgG升高,两组患者系统器官受累情况及肿瘤发生率比较差异无统计学意义。结论DM患者甲状腺功能减低发生率高,两者可能存在共同的免疫机制。
皮肌炎; 甲状腺功能; 免疫学
皮肌炎(dermatomyositis, DM)是一种以侵犯横纹肌为主,伴有特征性皮疹、多脏器损害的自身免疫性疾病,细胞及体液免疫反应异常是其发生、发展的中心环节,该病可并发甲状腺功能异常。目前已有不少文献报道系统性红斑狼疮、类风湿性关节炎、干燥综合征与甲状腺功能异常的关系[1-3],但国内外关于DM合并甲状腺疾病的相关性报道并不多见。
为真正了解皮肌炎合并甲状腺疾病的情况,我们收集了2010年1月至2014年12月复旦大学附属华山医院皮肤科病房收治并确诊皮肌炎患者的临床资料,统计分析了DM患者合并甲状腺疾病的临床特征及免疫学指标的异常,结合文献复习对其临床特点及诊断、治疗进行探讨。
1 对象与方法
1.1 对象 收集2010年1月至2014年12月我院皮肤科病房收治并确诊的195例皮肌炎患者的临床资料,患者的诊断均符合1975年Bohan等[4]提出的诊断标准,其中男55例(28.2%)、女140例(71.8%),平均年龄(47.7±10.8)岁;病程1个月~8年。
皮肌炎的诊断标准参考文献[4]:①对称性近端肌无力,伴或不伴吞咽困难和呼吸肌无力;②血清肌酶升高,尤其是血清肌酸激酶升高;③肌电图异常;④肌肉活检异常;⑤特征性皮肤损害。符合第5条及1~4条中的任何3条标准可确诊皮肌炎。
1.2 实验室检测 记录所有患者甲状腺功能检查结果,包括T3、T4、FT3、FT4、促甲状腺激素(thyroid stimulating hormone, TSH),低于或高于参考值则判定为甲状腺功能异常,据此将患者分为两组,其中甲状腺功能异常者110例(56.41%),甲状腺功能正常者85例(43.59%),比较两组患者的临床症状、 脏器受累情况及免疫学特征的差异。甲状腺功能检测采用化学发光法(佳康瑞德公司,西门子试剂)。
1.3 统计学方法 采用SPSS 17.0统计软件进行数据处理。计数资料以百分率表示,进行描述性分析;两组资料的比较采用χ2检验,Plt;0.05为差异有统计学意义。
2 结果
2.1 皮肌炎患者甲状腺功能的异常情况 195例DM患者中甲状腺功能正常者85例(43.59%),甲状腺功能异常者110例(56.41%),甲状腺功能异常主要表现为甲状腺激素水平低于正常(表1)。最常见为低T3综合征,T3和FT3下降的发生率分别为53.33%和55.56%,与甲状腺功能正常组相比,T3及FT3的下降具有统计学意义(表2)。 另外,甲状腺功能异常组中,B超提示甲状腺肿大者10例,1例在确诊DM之前曾行甲状腺腺瘤切除,临床上均无甲状腺功能亢进或减退的症状。甲状腺功能正常组中,因甲状腺腺瘤已行手术切除者1例,B超提示甲状腺大者6例。两组均未发现有甲状腺癌的病例。

表1 甲状腺异常组变化情况

表2 甲状腺功能正常与异常组甲状腺功能相关指标的比较

表3 甲状腺功能正常与异常组实验室检查的比较
2.2 实验室检查的比较 在肌酶方面,甲状腺功能异常组的血清肌酸肌酶和乳酸脱氢酶水平均高于甲状腺功能正常组,两组差异有统计学意义(Plt;0.05)。另外,甲状腺功能异常组的C反应蛋白(CRP)及免疫球蛋白IgG、IgA亦明显升高, 而在白细胞减少、贫血、血小板减少及肝功能、肾功能、血脂、T辅助免疫细胞等方面两组差异无统计学意义。在自身抗体方面:DM患者血清中抗核抗体阳性多见, 甲状腺功能正常组和甲状腺功能异常组的抗核抗体阳性率(滴度gt;100)分别是22.85%和30.95%,两组差异有统计学意义;甲状腺功能异常组中甲状腺过氧化物酶抗体及甲状腺球蛋白抗体的阳性率亦明显高于甲状腺功能正常组(Plt;0.05) (表3)。
2.3 临床特征的比较 两组患者在肌痛、肌无力,关节疼痛等症状上无明显差别,但甲状腺功能异常组发热、Gottron征、向阳疹、V型征的发生率明显升高(表4)。在其他脏器受累方面,两组均主要累及呼吸和泌尿系统疾病,主要表现为肺间质病变和轻中度血尿、蛋白尿;在肿瘤发生方面,甲状腺功能异常组5例患者发生肿瘤,其中鼻咽癌2例,甲状腺癌1例,胸腺瘤1例、乳腺癌1例; 甲状腺功能正常组2例患者发生肿瘤,分别为乳腺癌、鼻咽癌各1例。在合并其他自身免疫性疾病方面,甲状腺功能异常组分别有2例患者合并类风湿关节炎、1例合并干燥综合征。而甲状腺功能正常组有1例合并类风湿关节炎。两组在脏器受累、肿瘤发生及合并其他自身免疫性疾病方面甲状腺功能异常组略高于甲状腺功能正常组,但差异均无统计学意义(表4) 。
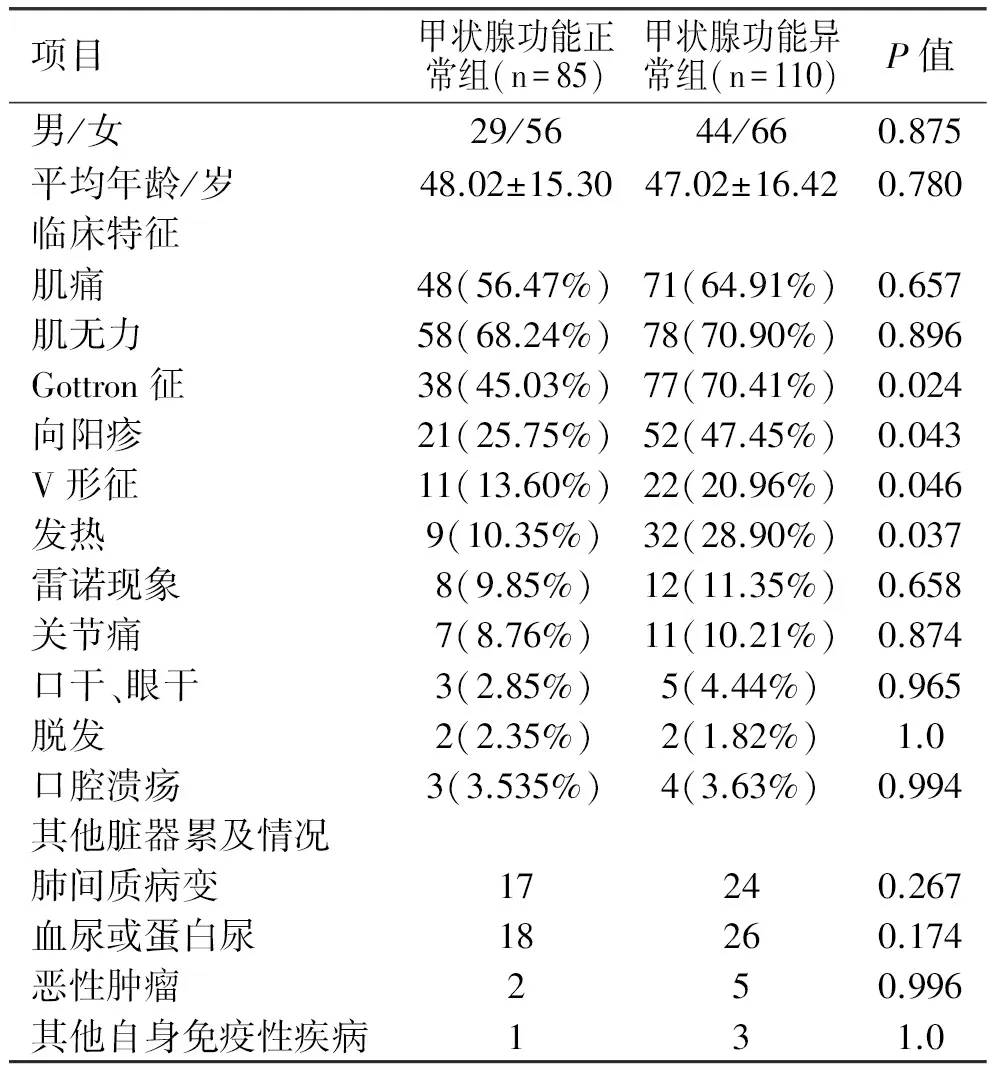
表4 甲状腺功能正常与异常组临床特征及合并症的比较
3 讨论
自身免疫性疾病可累及全身多脏器,甲状腺为易受累的器官之一。目前已有不少关于系统性红斑狼疮、类风湿关节炎、干燥综合征合并甲状腺功能异常的报道[1-3],其发病率不一,其中类风湿关节炎合并甲状腺功能异常的发生率9.9%~30%[5],干燥综合征合并甲状腺功能异常的发生率为36%~70%[6],而系统性红斑狼疮则高达70%[7]。DM是一种以侵犯横纹肌为主,伴有特征性皮疹、多脏器损害的自身免疫性疾病,亦可伴有甲状腺功能异常。但目前国内、外关于DM合并甲状腺功能异常的大规模报道并不多见,发生率亦高低不等。Lukjanowicz等[8]发现,多发性肌炎或皮肌炎合并甲状腺功能异常的发生率为25%。本回顾性研究发现,DM伴甲状腺功能异常的发生率为56.41%,明显高于国外报道。
DM伴甲状腺功能异常以女性多见,男女比例在1∶2左右,本研究发现,甲状腺功能异常组男女比例约为1∶1.5。DM合并甲状腺功能的异常主要表现为低T3综合征。同时甲状腺功能异常组CRP、IgG明显升高,提示甲状腺功能异常可能与皮肌炎病情活动有关。DM合并甲状腺功能异常的机制可能为抑制性T细胞功能紊乱、淋巴细胞介导的细胞毒作用[9,10]及自身免疫性抗体尤其是抗甲状腺抗体在甲状腺沉积造成甲状腺功能受损有关。DM患者血清中存在多种自身抗体,这些抗体多针对胞浆抗原及细胞核抗原[11,12],本研究中,我们发现皮肌炎合并ANA、甲状腺过氧化物酶抗体和甲状腺球蛋白抗体的阳性率分别为:27.71%、37.27%、31.80%,甲状腺异常组的阳性率高于甲状腺功能正常组,因此DM合并甲状腺功能异常的原因主要考虑桥本氏甲状腺炎。江昌新等[13]在进行自身免疫性甲状腺疾病免疫活性的病理研究中发现,甲状腺内免疫球蛋白阳性细胞中88%为IgG,12%为IgA,这提示抗甲状腺抗体主要为IgG及IgA型,本研究结果亦提示,甲状腺功能异常组的血IgG及IgA免疫球蛋白明显高于甲状腺功能正常组,再次提示甲状腺抗体在导致甲状腺功能受损中的作用。在累及其他脏器方面,DM合并甲状腺功能异常组的其他脏器受累及肿瘤发生方面较正常组有所增加,但无统计学意义。有文献证实[14,15]:DM患者除了并发甲状腺功能异常外,还可并发甲状腺癌,虽然在本研究中我们未发现有甲状腺癌的病例,但仍需提高警惕。
DM合并甲状腺功能异常患者多表现为亚临床型甲状腺功能减退,关于亚临床型甲状腺功能减退症是否需要治疗始终存在争议。美国临床内分泌医师协会、美国甲状腺协会及内分泌协会在2005年发表联合建议[16]:当TSHlt;4.5 mU/L时,可不使用药物治疗;TSH为4.5~10 mU/L,可使用左旋甲状腺素治疗;TSHgt;10 mU/L是使用甲状腺素的明确指征。起始剂量为50~75 μg/d,起始治疗后每4~6周复查甲状腺功能,目标为将TSH水平维持在正常水平,若TSH水平稳定后,可改为每年1次复查甲状腺功能。
综上所述,DM合并甲状腺功能减低者不少见,需根据患者临床症状,TSH水平,甲状腺抗体,血脂等指标决定是否需要给予甲状腺素治疗。对于结缔组织病患者要常规检测甲状腺功能。
[1] Watad A, Cohen AD, Comaneshter D, et al. Hyperthyroidism association with SLE,lessons from real-life data-A case-control study[J]. Autoimmunity,2016,49(1):17-20.
[2] Rasaei N, Shams M, Kamali-Sarvestani E, et al. The prevalence of thyroid dysfunctioin in patients with systemic lupus erythematosus[J]. Iran Red Crescent Med J,2015,17(12):1-7.
[3] Costa CC, Medeiros M, Watanabe K, et al. Hashimoto thyroiditis may be associated with a subset of patients with systemic sclerosis with pulmonary hypertension[J]. Rev Bras Reumatol,2014,54(5):366-370.
[4] Bohan A, Peter JB. Polymyositis and dermatomyositis (first of two parts)[J]. N Engl J Med,1975,292(7):344-347.
[5] Brio E, Szekanecz Z, Ceirjak L, et al. Association of systemic and thyroid autoimmune disease[J]. Clin Rheumatol,2006,25(2):240-245.
[6] Ramos Casals M, Garcia Carrasco M, Cervera R, et al. Thyroid disease in primary Sjogren syndrome.Study in a series of 160 patients[J]. Medicine (Baltimore),2000,79(2):103-108.
[7] Boey ML, Fong PH, Lee JS. Autoimmune thyroid disorders in SLE in singapore[J]. Lupus,1993,2(1):51.
[8] Lukjanowicz M, Bobrowska-Snarska D, Brzosko M. Coexistence of hypothyroidism with polymyositis or dermatomyositis[J]. Ann Acad Med Stetin,2006,52(Supp l2):49-55.
[9] Wang H, Tao L, Li H, et al. Dermatomyositis related to autoimmune thyroiditis[J]. J Eur Acad Dermatol Venereol,2011,25(9):1085-1093.
[10] Nagaraju K, Lundberg IE. Polymyositis and dermatomyositis:pathophysiology[J]. Rheum Dis Clin North Am,2011,37(2):159-171.
[11] Wang H, Li H, Kai C, et al. Polymyositis associated with hypothyroidism or hyperthyroidism:two cases and review of the literature[J]. Clin Rheumatol,2011,30(4):449-458.
[12] Boelen A, Kwakkel J, Fliers E. Beyond low plasma T3: local thyroid hormone metabolism during inflammation and infection[J]. J Endocrinol,2010,205(1):670-693.
[13] 江昌新,谭郁彬,方佩华,等.自身免疫性甲状腺疾病免疫活性细胞的病理学研究[J].中华内分泌代谢杂志,1998,14(3):151-154.
[14] Fujita M, Hatachi S, Yagita M. Dermatomyositis associated with thyroid cancer[J]. Rheumatol Int,2008,29(2):203-205.
[15] Ikeda T, Kimura E, Hirano T, et al. The association between dermatomyosis and pallillary thyroid cancer:a case report[J]. Rheumatol Int,2012,32(4):959-961.
[16] Gharib H, Tuttle RM, Baskin HJ, et al. Subclinical thyroid dysfunction: a joint statement on management from the american association of cclinical endocrinol ogists, the american thyroid association, and the endocrine society[J]. J Clin Endoc Rinol Metab,2005,90(1):581-585.
(收稿:2017-08-02 修回:2017-08-17)
Clinicalanalysisofpatientswithdermatomyositisandthyroiddysfunction
CHENGuoliang1,XULan2,XUJinhua1.
1.DepartmentofDermatology,FudanUniversityHuashanHospital,Shanghai200040,China; 2.DepartmentofGeratology,FudanUniversityHuashanHospital,Shanghai200040,China
XULan,E-mail: 13816586496@163.com
Objective: To analyze the clinical features of dermatomyositis (DM) complicated with thyroid dysfunction.MethodsThe clinical and laboratory data including antibodies, C reactive protein (CRP), immunoglobulin and serum lipid levels of 195 patients with DM from 2010 to 2014.ResultsOut of 195 patients, 56.41% patients had thyroid dysfunction and most of them suffered from subclinical hypothyroidism and low T3 syndrome. DM patients with thyroid dysfunction were more likely to have higher levels of CRP and IgG as well as Gottron sign, fever and erythema. There was no significant difference in the number of patients with internal organ involvement and tumors between the two groups.ConclusionThe subclinical thyroid dysfunction is high in the patients with DM and there may be a common immunological background in the two diseases.
dermatomyositis; hypothyroidism; immunology
1复旦大学附属华山医院皮肤科,上海,200040
2复旦大学附属华山医院老年病科,上海,200040
徐兰,E-mail:13816586496@163.com
