非典型脑膜瘤的生存分析
2017-11-27殷尚炯曹藏柱程月飞杜秀玉
殷尚炯 曹藏柱 程月飞 杜秀玉
(解放军251医院神经外科,河北 张家口 075000)
·论著·
非典型脑膜瘤的生存分析
殷尚炯*曹藏柱 程月飞 杜秀玉
(解放军251医院神经外科,河北 张家口 075000)
目的探讨非典型脑膜瘤患者的预后因素。方法收集31例手术并经病理诊断的非典型脑膜瘤患者的临床及随访资料。应用Kaplan-Meier法和Cox回归模型对其性别、年龄、肿瘤部位、Karnofsky功能状态评分(KPS评分)、肿瘤切除程度,手术后放疗等临床特征进行单因素和多因素生存分析。结果31例患者中,男15例,女16例,平均存活时间为123个月,3年生存率为89%,5年生存率84%,8年生存率为72%。29例大体全切的患者中平均复发时间为个71个月,中位复发时间为52个月,3年复发率30%,5年复发率为51%,8年复发率为62%。单因素分析发现手术切除程度(P=0.03)对非典型脑膜瘤的生存时间有影响,手术次数(P=0.01)和手术切除程度(P=0.001)对复发时间有影响。Cox多因素预后分析发手术切除程度(P=0.006)对生存时间有影响,肿瘤位置、手术次数、手术切除程度、术前KPS分级影响复发时间。结论手术全切是延长非典型脑膜瘤患者生存期的重要手段。
非典型脑膜瘤; 生存分析; 手术切除; 放疗
非典型脑膜瘤是一种低度恶性脑膜瘤,WHO中枢神经系统肿瘤分级为Ⅱ级[1],临床表现为恶性侵袭行为,复发率较高,预后不良。2001年至2016年我院共收治病理诊断的脑膜瘤患者702例,其中非典型脑膜瘤38例,出院随访到患者31例,本文就31例非典型脑膜瘤的临床资料回顾性分析,探讨影响非典型脑膜瘤的预后及复发相关因素。报告如下:
材料与方法
一、资料收集
收集2001年1月至2016年7月解放军251医院手术并经病理诊断的31例非典型脑膜瘤患者的临床、病理、治疗及随访资料。全部病例的病理切片均由同一位高年资病理科医师按照2007年WHO神经系统肿瘤分类诊断标准明确诊断(图1)。资料的收集主要通过查阅患者病历和各种影像学报告获得。肿瘤的大小和手术切除程度结合手术记录和手术后影像学综合判定。所有患者的随访资料通过病历记载、电话和警察户籍系统查阅获得,随访时间为6~156个月。生存时间(survival time, ST)定义为确诊到死亡或随访结束时间,以首次手术后至复发的时间作为无复发生存(recurrence-free survival, RFS),失访和至随访结束仍未复发的作为结尾值。复发的定义主要通过复查的影像学检查和临床症状、体征。影像学检查发现肿瘤生长和有新的与肿瘤相关的临床症状和体征出现定义为复发。31例患者中,男15例,女16例,年龄29~77(平均53.39±9.41)岁。术前平均Karnofsky功能状态评分(Karnofsky performance status, KPS)为81(50~90)分。主要临床表现:头痛19例,头晕17例,肢体无力10例,视物模糊4例,抽搐2例,嗅觉减退2例,听力减退1例,记忆力减退1例,言语不清1例。病变部位:凸面12例,大脑镰旁5例,上矢状窦旁7例,海绵窦1例,蝶骨棘1例,桥小脑角2例,侧脑室三角区1例,嗅沟2例。1例有原位Ⅰ级脑膜瘤手术史(表1)。
二、治疗方法
手术38例患者中,出院随访到31例,31例患者中共进行53次手术,其中1次手术12例,2次手术16例,3次手术3例。凸面和镰窦旁部位手术采用病变部位瓣状切口,海绵窦和蝶骨棘部位手术采用翼点入路,嗅沟部位采用额下入路,桥小脑角部位采用乙状窦后入路。术中见肿瘤大多质地较软,供血丰富,颅骨和硬膜侵犯破坏严重,部分肿瘤组织与脑组织分界不清。手术切除程度按Simpson分级法:Ⅰ~Ⅲ级为大体全切,Ⅳ~Ⅴ级为部分切除,其中Ⅰ级切除17例,Ⅱ级切除5例,Ⅲ级切除7例,Ⅳ级切除2例。手术后11例行伽马刀治疗,7例行普通放疗,4例行适形放疗,其中行1次伽马刀4例,2次伽马刀2例,3次伽马刀1例,普通放疗4例,适形放疗3例,普通放疗加伽马刀3例,适形放疗加伽马刀1例。普通放疗和适形放疗放射剂量为60 Gy,伽马刀剂量为12~18 Gy(表1)。31例患者中,手术后肢体肌力减退7例,失明1例,颅内感染2例,脑脊液漏1例,因脑水肿出现脑疝而行去骨瓣减压1例,出院时6例肢体肌力减退患者均有明显好转,1例无明显变化,1例脑脊液漏患者经保守治疗后漏口愈合,1例颅内感染痊愈,另1例颅内感染严重未明显好转出院。其余患者均痊愈出院。
三、统计学方法
利用SPSS 19.0软件进行统计学分析,Kaplan-Meier绘制生存曲线,描述生存时间和生存率;生存曲线的单因素比较使用log-rank分析法;Cox回归行多因素分析。预后因素包括性别、年龄、肿瘤部位、KPS评分、肿瘤切除程度,手术后辅助放疗等。当Plt;0.05时认为有差异有统计学意义。
结 果
一、生存情况
31例患者中,随访时间为1~156个月,平均随访时间为70个月。截止到随访时间仍存活23例,死亡8例。死亡的8例患者中,1例为二次手术后死于颅内感染,其余7例均死于肿瘤复发。手术后复发20例,11例未见复发。存活的23例患者中,10例未发现有肿瘤的复发,1例术前8年有Ⅰ级脑膜瘤的手术切除史。31例患者中,平均存活时间为123个月,3年生存率为89%,5年生存率84%,8年生存率为72%(图2)。29例大体全切的患者中平均复发时间为个71个月,中位复发时间为52个月,3年复发率30%,5年复发率为51%,8年复发率为62%(图3)。
二、单因素分析
分别将性别、年龄、肿瘤部位、辅助放疗、手术次数、术前KPS分级、手术切除程度作单因素分析。其中手术切除程度(P=0.03)对非典型脑膜瘤的生存时间有影响,达到统计学意义。SimpsonⅠ级切除(P=0.03)平均生存时间为133个月,Ⅱ~Ⅳ级切除为52个月。手术次数(P=0.01)和手术切除程度(P=0.001)对复发时间有影响,达到统计学意义。以肿瘤切除程度分层,未发现放疗对生存时间和复发时间有影响(Pgt;0.05,表1)。
三、多因素分析
采用COX模型进行多因素生存分析将性别、年龄、肿瘤部位、辅助放疗、手术次数、术前KPS分级、手术切除程度等7种因素放入模型, 手术切除程度(P=0.006)对生存时间有影响,达到统计学差异(见表2)。肿瘤部位(P=0.003)、手术次数(P=0.01)、手术切除程度(P=0.001)、术前KPS分级(P=0.02)对复发时间达到统计学意义。肿瘤位于凸面、有多次手术、SimpsonⅡ~Ⅳ级切除、术前KPS分级低更易复发(见表3)。

图1 非典型脑膜瘤病理学检查:肿瘤细胞数量增多,脑膜瘤的典型结构消失,部分出现核多形性,可见灶状坏死,肿瘤细胞浸润脑组织 (HE, ×100)
Fig 1 Histopathological examination of atypical meningioma showed increased tumor cells, disappeared histological characteristics of meningioma, a part of nuclear pleomorphism, local necrosis and infiltrated brain tissue by tumor cells (HE, ×100)
图2 31例非典型脑膜瘤患者的总体生存时间
Fig 2 Overall survival time of 31 cases of atypical meningiomas
图3 29例非典型脑膜瘤手术后的总体复发时间
Fig 3 Overall recurrence-free survival time in 29 patients with atypical meningiomas
表1 患者的基本临床资料 (n, %)
Tab 1 Clinical data of patients (n, %)
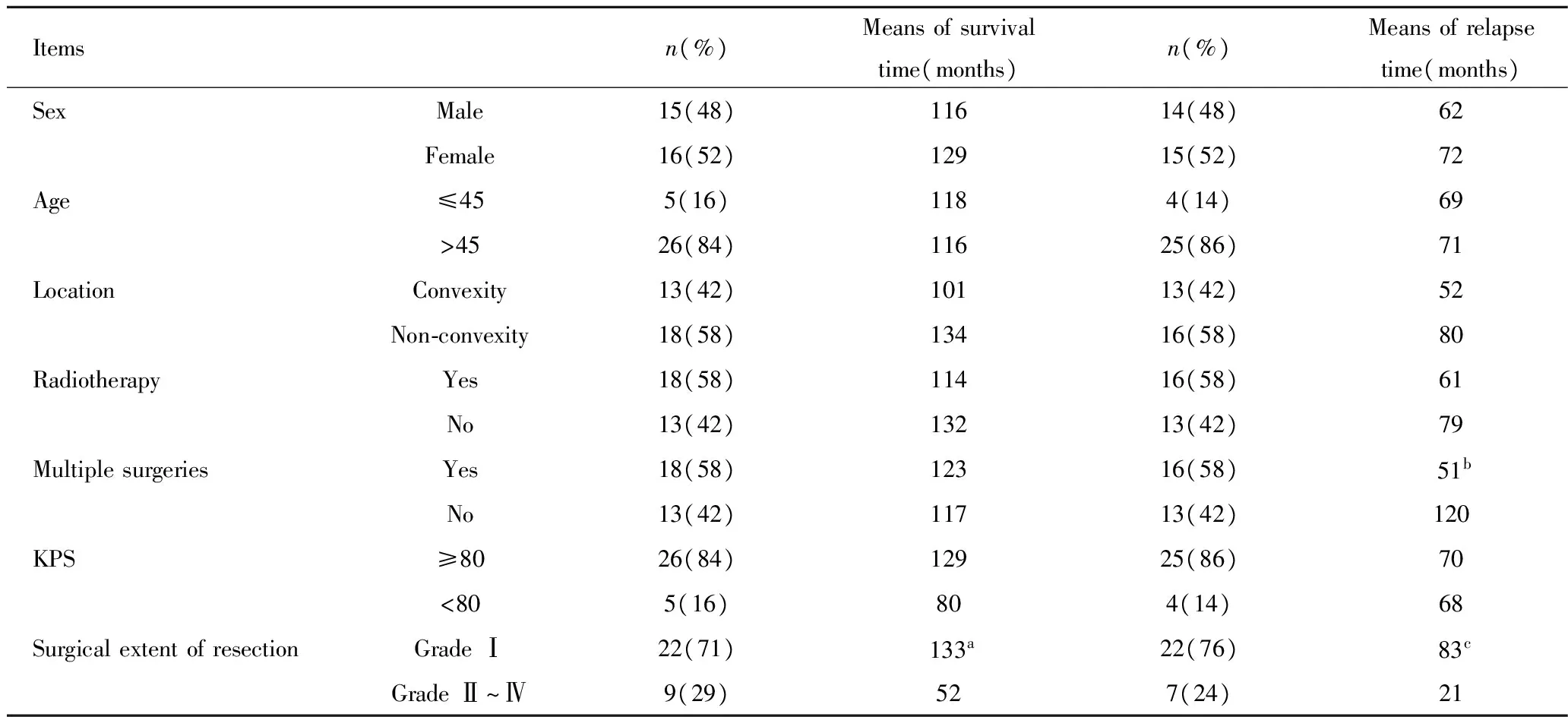
Itemsn(%)Meansofsurvivaltime(months)n(%)Meansofrelapsetime(months) SexMale15(48)11614(48)62 Female16(52)12915(52)72 Age≤455(16)1184(14)69 gt;4526(84)11625(86)71 LocationConvexity13(42)10113(42)52 Non⁃convexity18(58)13416(58)80 RadiotherapyYes18(58)11416(58)61 No13(42)13213(42)79 MultiplesurgeriesYes18(58)12316(58)51b No13(42)11713(42)120 KPS≥8026(84)12925(86)70 lt;805(16)804(14)68 SurgicalextentofresectionGradeⅠ22(71)133a22(76)83c GradeⅡ~Ⅳ9(29)527(24)21
aPlt;0.05,vsSimpson Grade Ⅱ~Ⅳ;bPlt;0.01,vssingle surgery;cPlt;0.01,vsSimpson Grade Ⅱ~Ⅳ.
表2 31例非典型脑膜瘤患者生存时间的COX多因素生存分析
Tab 2 Survival analysis of survival time in 31 patients with atypical meningiomas by Cox proportional hazards models
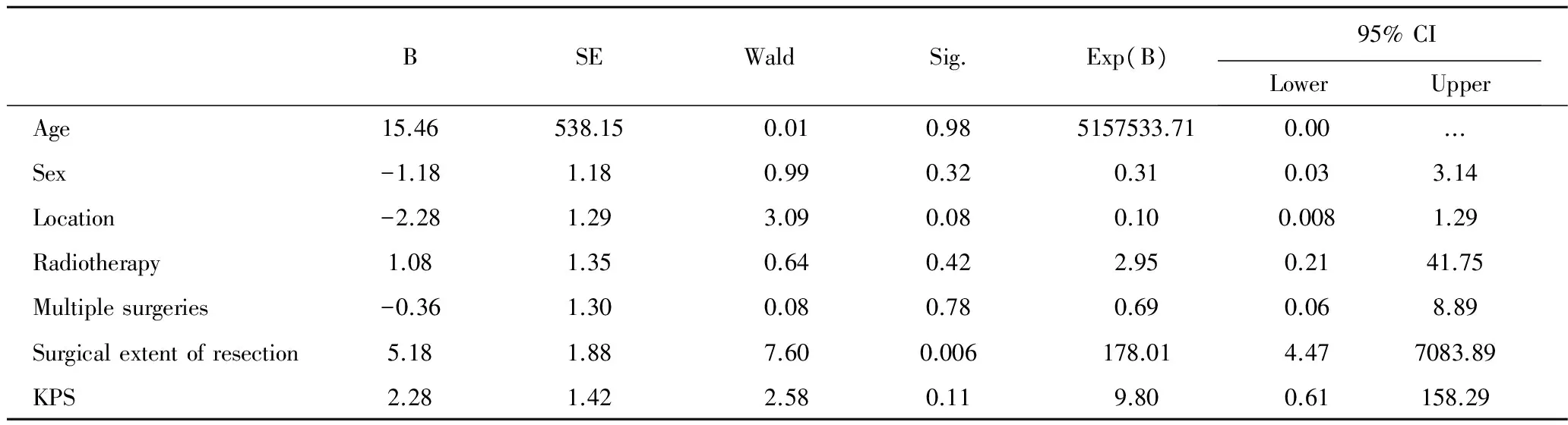
BSEWaldSig.Exp(B)95%CILowerUpper Age15.46538.150.010.985157533.710.00... Sex-1.181.180.990.320.310.033.14 Location-2.281.293.090.080.100.0081.29 Radiotherapy1.081.350.640.422.950.2141.75 Multiplesurgeries-0.361.300.080.780.690.068.89 Surgicalextentofresection5.181.887.600.006178.014.477083.89 KPS2.281.422.580.119.800.61158.29
Note: SE: Standard error; 95% CI: 95% confidence interval.
表3 29例非典型脑膜瘤患者复发时间的COX多因素生存分析
Tab 3 Survival analysis of recurrence-free survival time in 29 patients with atypical meningiomas by Cox proportional hazards models
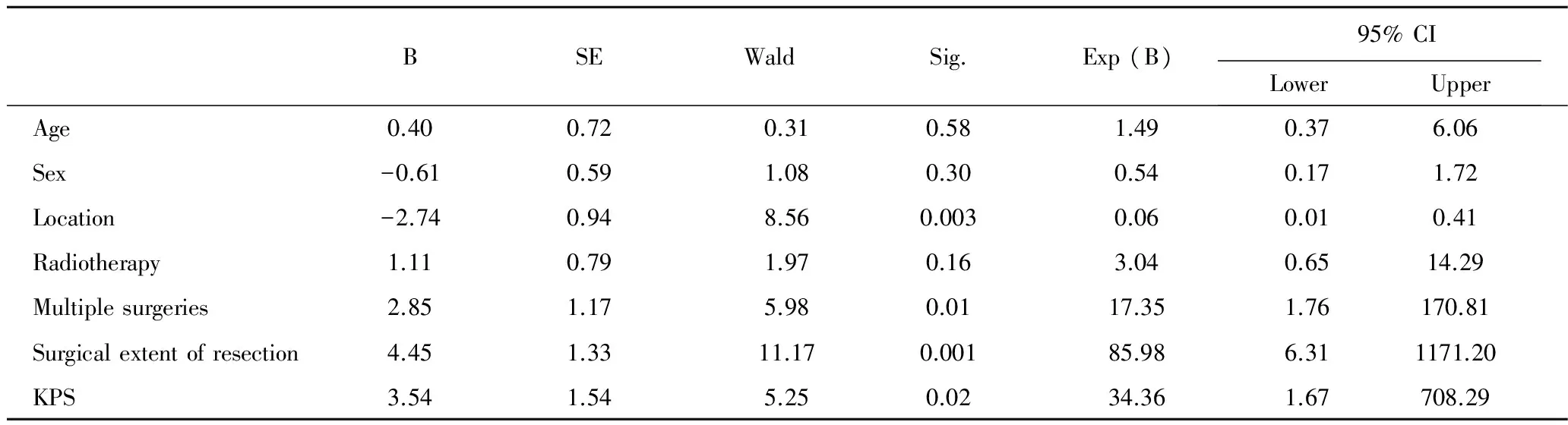
BSEWaldSig.Exp(B)95%CILowerUpper Age0.400.720.310.581.490.376.06 Sex-0.610.591.080.300.540.171.72 Location-2.740.948.560.0030.060.010.41 Radiotherapy1.110.791.970.163.040.6514.29 Multiplesurgeries2.851.175.980.0117.351.76170.81 Surgicalextentofresection4.451.3311.170.00185.986.311171.20 KPS3.541.545.250.0234.361.67708.29
Note: SE: Standard error; 95% CI: 95% confidence interval.
讨 论
非典型脑膜瘤在WHO神经系统肿瘤分类中为Ⅱ级,发病率占全部脑膜瘤的4.7%~ 7.2%[2-3]。术前影像学检查和发病部位等特征和Ⅰ级脑膜瘤无特异性区别,但临床表现具有侵袭行为,手术后复发率较高,预后较差。
非典型脑膜瘤和良性脑膜瘤不同,未见性别发病优势,且报道有发病部位优势,发病部位以凸面和矢状窦最为常见[4]。关于性别和发病部位对非典型脑膜瘤的生存时间和复发时间是否有影响,未见有文献报道。本组患者单因素和多因素分析未发现性别对生存时间和肿瘤复发时间有明显的影响。单因素和多因素分析未见肿瘤发病部位对肿瘤的生存时间有影响,单因素分析关于肿瘤发病部位对肿瘤复发因素的影响未达到统计学意义,但多因素分析达到统计学意义,位于凸面的肿瘤更容易复发(P=0.003),因此发病部位在非典型脑膜瘤复发中的影响需进一步的研究。
手术切除:手术切除是脑膜瘤包括非典型脑膜瘤的主要治疗手段。大多研究均发现外科切除程度直接决定了非典型脑膜瘤的预后。李俊驹等[5]回顾分析89例非典型脑膜瘤的生存资料,发现手术全切除是改善预后的重要的手段。Aizer等[6]回顾分析了575例非典型脑膜瘤的预后,发现手术全切组5年总体生存率为91.3%(95%CI: 86.2%~94.5%),显著高于部分切除组的78.2% (95%CI: 70.0%~84.3%),将混杂因素校正后,肿瘤切除程度与生存预后明确相关(Plt;0.001),其风险比(95%的可信区间)为0.39(95% CI: 0.23~0.67)。临床上常常把脑膜瘤SimpsonⅠ~Ⅱ级切除作为全切治愈的划分标准,但对于非典型脑膜瘤Ⅱ级切除的患者复发几率非常高。Kyungil Jo[7]报道35例非典型脑膜瘤的手术情况,发现Ⅰ级切除复发率为0,在Ⅱ~Ⅳ级切除的患者中,无论放疗与否,复发率为35%。本组31例患者中,Ⅰ级切除17例,Ⅱ~Ⅳ级切除14例。SimpsonⅠ级切除(P=0.03)平均生存时间为133个月,明显高于Ⅱ~Ⅳ级切除的52个月。在29例大体全切的患者中,SimpsonⅠ级切除明显延长复发时间(P=0.001)。
辅助放疗:颅内肿瘤的放疗作为辅助或一线治疗手段,临床应用较为广泛。对于非典型脑膜瘤,无论完整或不完整的切除,肿瘤均有较高的复发几率。因此放疗作为其重要的辅助治疗手段逐渐被大家接受。但截止目前为止,放疗在非典型脑膜瘤中的作用仍未完全统一。Stessin等[8]回顾分析657例手术治疗的Ⅱ~Ⅲ级脑膜瘤,其中244例接受辅助放疗。控制了病理分级、切除范围、肿瘤大小和位置、诊断年龄、年龄、性别等因素后未发现辅助放疗的作用。Aizer[9]报道了91例非典型脑膜瘤患者随访资料,总体生存率在放疗组和非放疗组无区别,在肿瘤全切组,放疗可以减少肿瘤的复发(风险比: 0.25;95% CI: 0.07~0.96;P=0.04)。Hardesty[10]回顾了228例非典型脑膜瘤,149例达到大体切除(Simpson Ⅰ~Ⅱ级),立体定向外科治疗未明显增加患者的生存期。Wang等[11]回顾分析28例非典颅底脑膜瘤的随访资料,大体切除可以延长生存期,无论切除程度,放疗可以减少复发。本组未发现放疗在非典型脑膜瘤生存时间和复发时间的作用。但由于放疗在其它肿瘤有明确的作用,因此理论上其可能也在非典型脑膜瘤上有明确的作用。由于本组患者例数较少,且为回顾资料,有的患者治疗时间较早,手术后放疗的种类、放射剂量、放射时间等均未做统一标准,使得放疗的作用在本组患者也可能不易明确,需进一步优化放疗的标准作进一步的研究。
综上所述,WHOⅡ级脑膜瘤是颅内较少见肿瘤,预后较差。手术力争全切是延长患者生存期的重要手段。
1LOUIS D N, OHGAKI H, WIESTLER O D, et al. The 2007 WHO classification of tumors of the central nervous system [J]. Acta Neuropathol, 2007, 114(2): 97-109.
2KO K W, NAM D H, KONG D S, et al. Relationship between malignant subtypes of meningioma and clinical outcome [J]. J Clin Neurosci, 2007, 14(8): 747-753.
3SADE B, CHAHLAVI A, KRISHNANEY A, et al. World Health Organization Grades II and III meningiomas are rare in the cranial base and spine [J]. Neurosurgery, 2007, 61(6): 1194-1198.
4殷尚炯, 刘洪泉, 王洪生, 等. 非典型脑膜瘤的诊断和外科治疗 [J]. 中华神经外科疾病研究杂志, 2014, 13(2): 169-171.
5李俊驹, 张超才, 姜中利, 等. 非典型脑膜瘤的临床分析 [J]. 临床神经外科杂志, 2016, 13(4): 245-248.
6AIZER A A, BI W L, KANDOLA M S, et al. Extent of resection and overall survival for patients with atypical and malignant meningioma [J]. Cancer, 2015, 121(24): 4376-4381.
7JO K, PARK H J, NAM D H, et al. Treatment of atypical meningioma [J]. J Clin Neurosci, 10, 17(11): 1362-1366.
8STESSIN A M, SCHWARTZ A, JUDANIN G, et al. Does adjuvant external-beam radiotherapy improve outcomes for nonbenign meningiomas? A Surveillance, Epidemiology, and End Results (SEER)-based analysis [J]. J Neurosurg, 2012, 117(4): 669-675.
9AIZER A A, ARVOLD N D, CATALANO P, et al. Adjuvant radiation therapy, local recurrence, and the need for salvage therapy in atypical meningioma [J]. Neuro Oncol, 2014, 16(11): 1547-1553.
10HARDESTY D A, WOLF A B, BRACHMAN D G, et al. The impact of adjuvant stereotactic radiosurgery on atypical meningioma recurrence following aggressive microsurgical resection [J]. J Neurosurg, 2013, 119(2): 475-481.
11WANG Y C, CHUANG C C, WEI K C, et al. Skull base atypical meningioma: long term surgical outcome and prognostic factors [J]. Clin Neurol Neurosurg, 2015, 128: 112-116.
Survivalanalysisofatypicalmeningiomas
YINShangjiong,CAOCangzhu,CHENGYuefei,DUXiuyu
DepartmentofNeurosurgery, 251stHospitalofPLA,Zhangjiakou075000, China
ObjectiveThe outcomes and prognostic factors of atypical meningiomas were discussed.MethodsThe clinical and follow-up data were analyzed retrospectively in 31 patients with histologically proven atypical meningiomas who
the operation. Univariate and multivariate analysis were performed between gender, age, tumor location, Karnofsky Performance Status (KPS), extent of resection, adjuvant radiology and survival time using Kaplan-Meier survival analysis and Cox proportional hazards models.ResultsOf 31 patients, 15 were male and 16 were female with a mean survival of 123 months. The 3-year, 5-year and 8-year overall survival (OS) were 89%, 84% and 72%, respectively. Of 29 patients with surgical gross-total resection, the mean survival time was 71 months with a median time of 52 months. 3-year, 5-year and 8-year recurrence-free survival (RFS) were 30%, 51% and 62%, respectively. Univariate analysis showed the surgical extent of resection (P=0.03) was significant associated with OS, and the resection extent and multiple surgeries was related with RFS. Surgical extent of resection had significant effect on OS and tumor location, multiple surgeries, surgical extent of resection, and pre-operative Karnofsky performance status scale were related with RFS analyzed by Cox proportional hazards models.ConclusionSurgical gross-total resection is the key means to prolong survival time of patients with atypical meningiomas.
Atypical meningioma; Survival analysis; Surgical resection; Radiotherapy
1671-2897(2017)16-329-05
R 739.45
A
殷尚炯,副主任医师,博士,E-mail: yinshangjiong@126.com
*通讯作者:殷尚炯,副主任医师,博士,E-mail: yinshangjiong@126.com
2016-09-25;
2016-11-28)