醒脑静注射液联合胃肠内补液治疗糖尿病高渗性非酮症昏迷的疗效分析
2017-11-21韦道明朱雪红
韦道明,朱雪红
·临床医学·
·论著·
醒脑静注射液联合胃肠内补液治疗糖尿病高渗性非酮症昏迷的疗效分析
韦道明,朱雪红
目的探讨醒脑静注射液联合胃肠内补液治疗糖尿病高渗性非酮症昏迷(hyperosmolar nonketotic diabetic coma, HNDC)的临床疗效。方法将2015年4月至2017年4月解放军第八五医院神经内分泌科收治的150例HNDC的患者,按照治疗方法分为3组,常规治疗组、胃肠内补液组和醒脑静注射液联合胃肠内补液组(联用组),每组50人。检测3组患者治疗前和治疗后24、48 h血生化指标及血浆渗透压的变化,观察HNDC患者治疗有效率、并发症发生率及病死率。结果胃肠补液组和联用组总有效率明显高于常规治疗组,差异有统计学意义(P<0.01);与胃肠补液组比较,联用组总有效率上升,差异有统计学意义(P<0.05)。3组患者24、48 h后血糖、血钠、血尿素氮、血浆渗透压水平均明显低于本组治疗前,差异有统计学意义(P<0.01);胃肠补液组和联用组24、48 h后患者的血糖、血钠、血尿素氮、血浆渗透压水平均明显低于常规治疗组对应的时间点,差异有统计学意义(P<0.05),且联用组明显低于胃肠补液组,差异有统计学意义(P<0.05)。联用组患者不良反应及病死率明显低于胃肠补液组和常规治疗组,差异有统计学意义(P<0.05或P<0.01)。结论醒脑静注射液联合胃肠内补液治疗HNDC疗效优于传统常规静脉输液和单一胃肠内补液治疗,且治疗方法简单、安全,值得临床进一步推广。
醒脑静注射液;胃肠内补液;糖尿病高渗性非酮症昏迷
糖尿病高渗性非酮症昏迷(hyperosmolar nonketotic diabetic coma, HNDC)是糖尿病的急性代谢紊乱并发症,多见于2 型糖尿病患者,病情较严重,病死率高达30%~40%,严重威胁着糖尿病患者的生命健康安全[1]。其临床表现和酮症酸中毒类似,但是患者尿液中不会出现酮体,发病后患者血糖和渗透压升高,并常伴有意识障碍或昏迷现象[2-4]。本研究中以 150例HNDC患者为研究对象,采用对比分析的方法探讨了醒脑静注射液联合胃肠内补液救治HNDC的临床效果。现报道如下。
1 资料与方法
1.1 一般资料 本次研究对象为2015年4月至2017年4月解放军第八五医院神经内分泌科收治的150例HNDC患者。纳入标准:所有患者经检查均符合HNDC的诊断标准;排除标准:合并有神经系统障碍、恶性肿瘤、严重肝肾疾病、全身免疫系统疾病等的患者。按照治疗方法将患者分为常规治疗组、胃肠内补液组及醒脑静注射液联合胃肠内补液组(联用组),年龄20~74岁,每组50例。本研究经患者及家属同意,并经医院伦理委员会批准。3组患者在性别、年龄等一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 3组HNDC患者一般资料比较
注:HNDC为糖尿病高渗性非酮症昏迷
1.2 方法 (1)常规组治疗:静脉滴注0.5%低渗氯化钠注射液,第1天补充失水总量的50%,第2~3天补足水分,定期对患者血钾水平进行测量,在此基础上补充钾盐。针对血糖低患者静脉滴注5%葡萄糖注射液,患者血糖每升高5 mmol/L予以静脉推注10 ml正规胰岛素。(2)胃肠内补液组:胃管插管进行胃肠内补液,前6 h每30 min注入饮用水200~250 ml,以后根据血浆渗透压、尿量、脱水情况等调整饮用水注入量和注入速度。开始时给予温开水或矿泉水,血钠下降至145 mmol/L时予0.45%的氯化钠溶液。(3)联合组:在胃肠内补液的基础上联用醒脑静注射液。将60 ml醒脑静注射液中加入0.9%氯化钠注射液500 ml稀释后静脉滴注。血浆有效渗透压(mmol/L)=2×[血钠(mmol/L)+血钾(mmol/L)+血糖(mmol/L)+血尿素氮(mmol/L)]。
1.3 观察指标 检测3组患者治疗前和治疗后24、48 h 血生化指标及血浆渗透压(血糖、血钠、血钾、血尿素氮及血浆渗透压)的变化,观察3组HNDC患者治疗有效率、并发症发生率及病死率。
1.4 疗效判定 显效:治疗后患者意识状态以及血糖水平恢复正常,各项临床症状消失;有效:治疗后患者意识状态有所好转, 但仍神志恍惚,血糖水平控制在6.2~14.5 mmol/L,部分临床症状以得到有效缓解;无效:治疗后患者各项临床症状无明显改变甚至恶化,死亡或脑细胞坏死,或呈植物人状态。总有效率(%)=显效率(%)+有效率(%)。
1.5 统计学处理 采用SPSS 17.0统计学软件进行统计学处理,计量资料以均数±标准差(x±s)表示,组间比较采用t检验;计数资料采用率表示,组间比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 3组患者的治疗疗效比较 胃肠补液组和联用组总有效率明显高于常规治疗组,差异有统计学意义(P<0.01);与胃肠补液组比较,联用组总有效率显著上升,差异有统计学意义(P<0.05)。见表2。

表2 3组患者的治疗效比较(例)
注:与常规治疗组比较aP<0.01;与胃肠内补液组比较bP<0.05
2.2 3组患者血生化指标及血浆渗透压比较 3组患者24、48 h后血糖、血钠、血尿素氮、血浆渗透压水平均明显低于本组治疗前,差异有统计学意义(P<0.01);胃肠补液组和联用组24 、48 h后患者的血糖、血钠、血尿素氮、血浆渗透压水平均明显低于常规治疗组对应的时间点,差异有统计学意义(P<0.05);且联用组明显低于胃肠补液组,差异有统计学意义(P<0.05)。见表3。
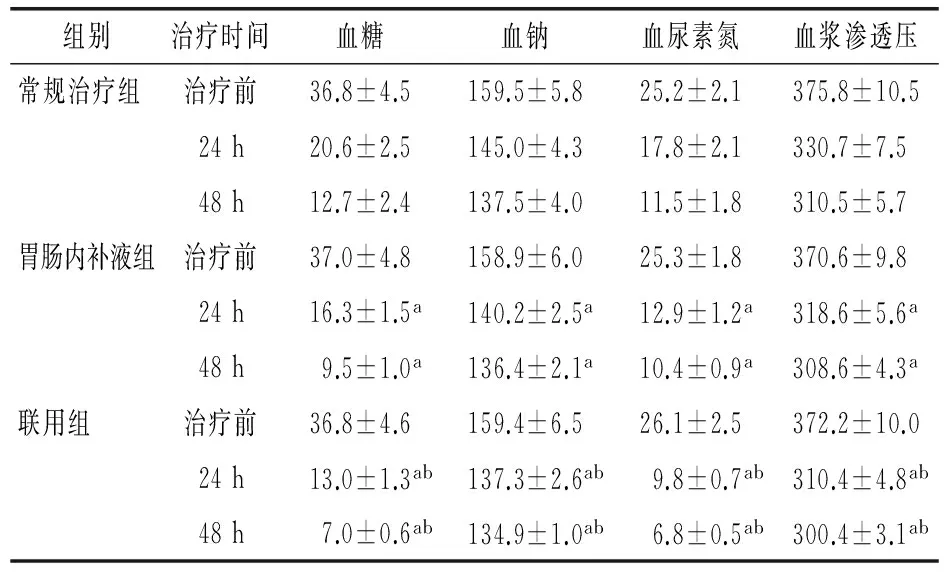
表3 3组患者血生化指标及血浆渗透压的比较(x±s,mmol/L,每组n=50)
注:与常规治疗组比较aP<0.01;与胃肠内补液组比较bP<0.05
2.3 不良反应发生率及病死率比较 常规治疗组死亡10例,占20.0%,其中心脏骤停6例,败血症2例,其他2例;不良反应发生5例,占10.0%,其中2例出现脑水肿,1例并发心力衰竭,2例溶血症。胃肠内补液组死亡6例,占12.0%,其中心脏骤停4例,败血症2例;不良反应发生脑水肿2例;联用组死亡1例,占4.0%,其中心脏骤停2例;无不良反应发生。见表4。

表4 3组患者不良反应及病死率比较[例(%)]
注:与常规治疗组比较aP<0.01;与胃肠内补液组比较bP<0.05
3 讨论
HNDC是糖尿病的另一急症,多见于老年患者。其临床表现主要以严重高血糖、脱水、血浆渗透压升高为主,但不会出现无明显的酮症酸中毒现象[5]。如果不采取积极有效的措施进行干预,病情恶化会严重危及患者的生命健康,因此及时对其进行诊断和治疗对于HNDC患者有重要的意义,而积极有效的补液是临床上抢救成功的关键[6]。
传统治疗是快速静脉补液,而由于HNDC多发生于老年人,这些患者多数伴有高血压、心脏病、肾病等并发症,在一定程度上限制了补液速度,不利于及时补充失水,而采用静脉补液联合胃肠补液即能够达到补液的目的,又可有效避免静脉补液引起的上述不利[7]。张亚平[8]、李伟等[9]研究显示,应用胃肠内补液可有效降低HNDC患者并发症和控制病死率。同样在本研究中,观察到应用胃肠补液的患者能有效地补充失水,降低血浆渗透压及血糖、血钠、血钾、血尿素氮,并有效地防止并发症及死亡的发生。
醒脑静注射液具有清热泻火、凉血解毒、开窍醒脑的作用,能够减轻颈总动脉所造成的脑缺血再灌注现象,可明显改善脑组织的超微结构损伤[10]。此外,有研究[11]显示,醒脑静注射液安全性高,可有效降低患者颅内压,降低患者血糖恢复正常后脑水肿等并发症的发生几率,促进脑细胞复苏。本研究同样发现应用醒脑静注射液进行治疗的患者并发症发生率降低,且提高了治疗有效率。
本研究通过醒脑静注射液联合胃肠内补液治疗HNDC,发现胃肠内补液组尤其是醒脑静注射液联合胃肠内补液治疗组患者能有效地补充失水, 降低血浆渗透压及血糖、血钠、血钾、血尿素氮水平,较常规治疗组可显著提高治愈有效率,降低不良反应发生率及病死率,两者联用起到相互协同作用。
总之,醒脑静注射液联合胃肠内补液治疗HNDC能有效地提高治愈有效率,降低不良反应发生率及病死率,为临床上HNDC患者的治疗提供了新的有效的治疗手段,值得进一步推广应用。
[1] 贺立山,翁孝刚. 内科学[M].6版. 北京:人民卫生出版社,2005:268-270.
[2] 郑环宇. 糖尿病高渗性昏迷患者的临床急救分析[J]. 糖尿病新世界, 2014,10(7): 46-46. DOI:10.3969/j.issn.1672-4062.2014.07.034.
[3] 卢亚丽. 非酮症性高血糖高渗性糖尿病昏迷急救护理效果的临床分析[J]. 糖尿病新世界, 2015,11(17): 120-122. DOI:10.3969/j.issn.1672-4062.2015.17.048.
[4] 姚莉. 醒脑静注射液治疗急诊内科昏迷的临床效果分析[J]. 深圳中西医结合杂志, 2015, 25(2): 128-129. DOI:10.16458/j.cnki.1007-0893.2015.02.073.
[5] 孙军杰,齐静,武巧月. 急诊抢救糖尿病昏迷60例临床分析[J]. 糖尿病新世界, 2015,11(20): 99-101. DOI:10.3969/j.issn.1672-4062.2015.20.037.
[6] Venkatraman R, Singhi SC. Hyperglycemic hyperosmolar nonketotic syndrome[J]. Indian J Pediatr, 2006, 73(1): 55-60. DOI:10.1007/bf 02758261.
[7] 毛泽红. 醒脑静联合疏血通注射液治疗2型糖尿病合并脑梗死的临床观察[J]. 中国现代医生, 2013, 51(7): 75-76.
[8] 张亚平. 胃肠内补液治疗高渗性非酮症糖尿病昏迷的疗效观察[J]. 贵阳中医学院学报, 2013(5): 328-330.
[9] 李伟,张红,殷松楼,等. 胃肠内补液救治高渗性非酮症糖尿病昏迷的临床研究[J]. 徐州医学院学报, 2006, 26(2): 146-149. DOI:10.3969/j.issn.1000-2065.2006.02.022.
[10] 王喜玲. 疏血通联合醒脑静治疗急性脑梗死伴意识障碍42例临床观察[J]. 山东医药, 2011, 51(9): 101-102. DOI:10.3969/j.issn.1002-266X.2011.09.059.
[11] 李宏宇. 醒脑静治疗意识障碍的临床探析[J]. 中国卫生标准管理, 2015, 6(11): 117-118.
(本文编辑:王映红)
ClinicalanalysisofXingnaojinginjectioncombinedwithgastroentericfluidreplacementinthetreatmentofhyperosmolarnonketoticdiabeticcoma
WeiDaoming,ZhuXuehong
(NeurologicalandEndocrinologicalDepartment,No. 85Hospital,CPLA, 200052,China)
ObjectiveTo investigate the clinical effect of Xingnaojing injection combined with gastroenteric fluid replacement in the treatment of hyperosmolar nonketotic diabetic coma (HNDC).MethodsIn accordance with different treatment methods, 150 HNDC patients who
medical care in the Neurological and Endocrinological Department of the hospital from April 2015 to April 2017 were divided into 3 groups, i.e. the conventional treatment group, the gastroenteric fluid replacement group and the Xingnaojing injection combined with gastroenteric fluid replacement group (or the combination group), each consisting of 50 patients. Blood biochemical indexes and changes in plasma osmotic pressure were detected in the patients of the 3 groups, both before therapy and at hour 24 and hour 48 after therapy, and the therapeutic efficacy, rate of complications and mortality were also closely observed.ResultsTotal effective rates of the gastroenteric fluid replacement group and the combination group were significantly higher than that of the conventional treatment group(P<0.01). As compared with that of the gastroenteric fluid replacement group, total effective rate of the combination group was also significantly higher(P<0.05). The levels of blood glucose, serum sodium, blood urea nitrogen and plasma osmotic pressure at hour 24 and hour 48 after treatment were all lower than those before treatment(P<0.01). The levels of blood glucose, serum sodium, blood urea nitrogen and plasma osmotic pressure in the patients of the gastroenteric fluid replacement group and the combination group were obviously lower than those of the conventional group at corresponding time points(P<0.05), and the above-mentioned levels of the combination group were lower than those of the gastroenteric fluid replacement group(P<0.05). The rate of adverse reactions and mortality of the combination group were obviously lower than those of the gastroenteric fluid replacement group and the conventional group(P<0.05 orP<0.01).ConclusionThe therapeutic efficacy of Xingnaojing injection combined with gastroenteric fluid replacement in the treatment of hyperosmolar nonketotic diabetic coma is superior to those of the conventional fluid replacement and single gastroenteric fluid replacement treatment, and this treatment method is simple and safe, which is worth further clinical extension.
Xingnaojing injection; Gastroenteric fluid replacement; Hyperosmolar nonketotic diabetic coma
R587.2
A
10.3969/j.issn.1009-0754.2017.05.008
200052 上海,解放军第八五医院神经内分泌科
朱雪红,电子信箱:Zhuxuehong85@163.com
2017-03-02)
