胫后动脉穿支血管蒂螺旋桨皮瓣修复小腿下段创面术后皮瓣坏死原因剖析
2017-11-01李文华修玉才李焕龙
李文华,修玉才,万 超,李焕龙
胫后动脉穿支血管蒂螺旋桨皮瓣修复小腿下段创面术后皮瓣坏死原因剖析
李文华,修玉才,万 超,李焕龙
目的探讨胫后动脉穿支血管蒂螺旋桨皮瓣(perforator pedicled propeller flap, PPPF)修复小腿下段创面术后皮瓣坏死的原因。方法观察我科应用PPPF修复小腿下段创面16例患者术后皮瓣坏死情况,分析术后皮瓣坏死的原因,总结预防措施。结果16例术后10 d内发生不同程度的皮瓣坏死,仅蒂部成活。8例予交腿腓肠神经营养皮瓣修复,4例予健侧游离胫前外侧皮瓣修复,2例予长期换药处理,2例因无法忍受长期治疗行截肢术。结论循环障碍是PPPF修复术后发生皮瓣坏死的主要原因,去除穿支血管周围纤维束,使血管蒂游离长度≥3 cm、旋转≤180°,可增加术后皮瓣成活率。
胫后动脉;外科皮瓣;坏死
穿支血管螺旋桨皮瓣(perforator pedicled propeller flap, PPPF)目前广泛应用于下肢损伤修复。Hyakusoku等[1]于1991年首次应用了螺旋桨皮瓣,经过多年的研究与改进,2006年Hallock[2]将穿支血管和螺旋桨旋转技术相结合,研制出了PPPF,具有皮瓣切取简单无需吻合血管,皮瓣质地与受区相近,穿支血管相对恒定,旋转后外形平整无需二次手术等优点[3-5]。胫后动脉穿支血管的平均长度和直径,适用于设计螺旋桨皮瓣。但随着PPPF应用的增多,部分患者术后发生皮瓣坏死,我科2015年1月—2017年1月收治并应用胫后动脉PPPF修复小腿下段创面39例,其中16例(41.0%)术后皮瓣发生不同程度坏死,为了解皮瓣坏死的原因并探讨预防措施,现回顾分析临床资料如下。
1 临床资料
1.1一般资料 本组男11例,女5例;年龄25~55岁,平均23岁。闭合损伤9例,开放性外伤7例;受伤原因:车祸伤8例,压砸伤5例,慢性炎症3例;创面位置:小腿下段胫前部、小腿下段偏外侧各6例,小腿下段偏内侧4例。骨外露范围4 cm×6 cm~5 cm×10 cm。
1.2皮瓣设计 遵循皮瓣“点、线、面、弧”的设计原则,于胫后动脉小腿内侧体表投影走形为轴线,应用便携式超声多普勒探测仪于患侧小腿远中下1/3处探测皮支血管穿出点,寻找最强回声点为旋转点设计皮瓣。以回声最强穿支血管为界,以近设计皮瓣大桨,以远至创面近侧缘为皮瓣小桨,皮瓣大桨面积要大于皮瓣小桨与创面面积之和的10%~15%(图1a),将皮瓣旋转后覆盖创面(图1b)。
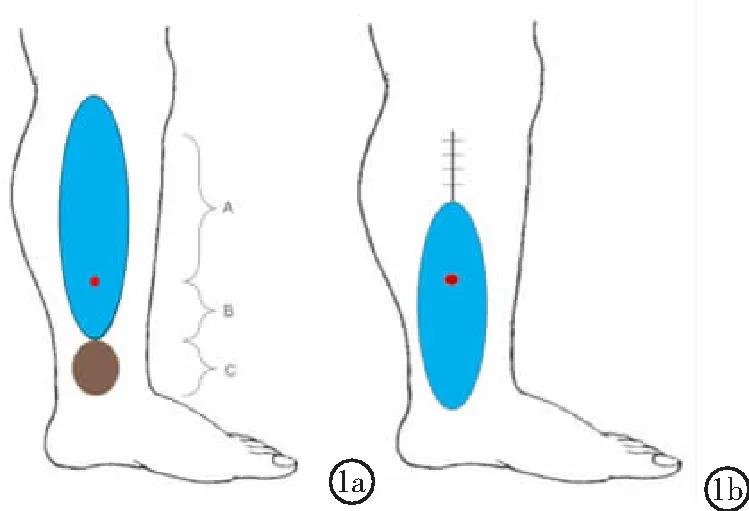
图1穿支血管螺旋桨皮瓣图
1a.设计示意图,A>B+C,A为皮瓣大桨,B为皮瓣小桨,C为创面;1b.皮瓣旋转后覆盖创面
1.3手术方法 本组均行硬膜外麻醉,患肢应用气压止血带。于术前超声探测穿支血管回声最强点做一切口寻找穿支血管,一般位于内踝与跟腱连线中点近4~6 cm处[6],观察穿支血管走行方向,是否进入皮肤。沿术前设计的皮瓣大小切开,直达深筋膜下,向所需血管蒂游离,沿途结扎其他细小穿支血管,同时注意保护胫骨骨膜。皮瓣彻底切取完毕后,大、小桨仅以穿支血管与肢体相连。以穿支血管为轴旋转180°后,皮瓣大桨覆盖创面及远端皮瓣供区,皮瓣小桨覆盖部分近端皮瓣供区及血管蒂部,近端皮瓣供区创面予中厚皮片覆盖。
2 结果
2.1皮瓣坏死发生情况 本组术后均常规予抗感染、抗凝、抗痉挛、减轻肿胀、镇痛等药物治疗。皮瓣大桨部分于术后0.5、1、2、3、5、7、10 d发生不同程度坏死,平均术后10 d皮瓣坏死范围稳定,16例皮瓣均坏死,仅蒂部成活。
2.2皮瓣坏死的处理及预后 8例予交腿腓肠神经营养皮瓣修复,4例予健侧游离胫前外侧皮瓣修复,2例予长期换药处理,2例因无法忍受长期治疗行截肢术。
3 讨论
3.1皮瓣坏死原因分析
3.1.1解剖异常:胫后动脉由腘动脉发出,在小腿后区深浅肌层间下行,位于胫骨后方、跟腱与趾长屈肌之间的沟内[7-8]。胫后动脉发出肌间隙穿支,其中70%为2~4支,少部分为5~7支;55%的穿支血管发出部位位于小腿中1/3段,45%位于下1/3段。穿支血管穿入深筋膜后通常分为粗长的降支、短细的升支和水平支。穿支血管直径一般为0.5~2.0 mm,蒂长2.5~6.0 cm,是胫后动脉穿支血管皮瓣的血供基础[9]。本组3例(18.8%)仅有1条穿支血管,术中见穿支血管位于小腿中下段,距内踝约4.5 cm处发出,直径约0.8 mm,穿深筋膜后直接进入皮肤。此3例穿支血管数量较少,可供选择穿支血管质量不佳(较细小),勉强应用,是导致皮瓣坏死的主要原因之一。
3.1.2蒂部长度不够:血管蒂的扭转程度直接影响其通畅性,最终决定皮瓣成活与否。为达到180°旋转或有效的旋转空间,血管蒂必须要有一定长度,才能保证血管通畅。Wong等[10]应用非线性有限元模拟探讨穿支血管的直径、内压、长度、旋转角度等因素对皮瓣有效灌注的影响,分析指出穿支血管直径至少≥1 mm,长度至少≥3.0 cm,扭转不应>180°。Lee等[11]报道扭转力与牵张力共同作用将对血管蒂的通畅性产生严重影响。并指出当皮瓣穿支血管较长、周围组织疏松,旋转角度<120°时,可在血管蒂周围保留部分筋膜间隔;而当旋转角度>120°甚至达180°时,则必须精确解剖穿支血管,以防止皮瓣旋转时蒂部血管受压影响动脉供血及静脉回流。另外,精确分离血管蒂也可能刺激血管引起痉挛,进一步减少血供,促进皮瓣坏死。文献报道当皮瓣旋转≥180°时,多余的筋膜组织会过分牵拉血管,造成对血管的卡压,所以必须尽量解剖穿支血管蒂,当分离长度>3 cm,血管卡压的风险大为降低[10]。本组再次术中均将血管蒂完全解剖,测量血管蒂长1.5~2.5 cm,血管蒂长度不够是本组9例术后皮瓣坏死的主要原因。
3.1.3静脉回流不畅:PPPF修复术后皮瓣远端坏死原因多为穿支动脉压力不足。穿支静脉壁薄,内压低,皮瓣旋转后静脉血回流方向与原方向相反,加之静脉瓣的阻挡作用,致静脉回流不畅,管壁塌陷,内皮撕裂、形成血栓,造成皮瓣淤血。Lu等[12]报道腓动脉PPPF修复胫前、跟腱、后足和外踝创面18例,发现静脉回流受阻为其主要并发症。本组术后均发生皮瓣静脉淤血,拆线后也未能改善症状,最终因循环障碍致皮瓣坏死。
3.2围术期注意事项
3.2.1术前准确预测并定位穿支血管:术前应用超声多普勒技术对穿支血管进行预测及定位,以便为手术的解剖操作提供参考[13]。临床常用便携式超声多普勒探测仪,其局限性为无法显示解剖结构,往往漏诊走形发生变异的穿支血管[14]。当皮下筋膜层较厚或穿支血管仅为“过路”穿支时,便携式超声多普勒探测仪易产生假阳性结果,从而造成临床诊断的偏差。所以,当临床发现无法确定的穿支血管声点时,建议采用彩色多普勒血流显像(CDFI)系统观察。CDFI能够直观地显示胫后动脉乃至小腿的结构,能准确定位穿支血管,同时提供穿支血管的走形、分布及交通等影像,对遴选不同直径血管非常必要。本组术前常规用便携式超声多普勒探测仪,于胫后动脉体表投影处均成功探及到穿支血管声点。
3.2.2妥善处理血管蒂长度:目前国内外学者对于是否将血管蒂彻底“裸化”,仍存有争议。支持“裸化”者认为,血管蒂周围组织会对血管壁产生扭转压力,致血管闭塞、动静脉循环障碍;支持保留者认为,血管蒂周围少量的组织可增加血管蒂旋转时的抗拉力,减少血管痉挛的发生。对这两种说法,笔者认为,血管蒂的长度是该皮瓣成活的关键,如果血管蒂长度≥3 cm,旋转180°时无困难,可适当保留血管蒂周围少量组织;如血管蒂较短,应进一步游离穿支血管,必要时可将血管主干一并适当游离,同时将穿支血管完全“裸化”,以减少扭转时的卡压,并选择最小旋转角度覆盖创面。血管蒂旋转后不受卡压,动、静脉通畅,皮瓣也就可以顺利成活。
3.2.3及时处理静脉危象:皮瓣修复术后皮瓣颜色发紫、肿胀、表面张力大、起水泡等,可考虑已发生静脉危象[15]。杨志明[16]阐述了皮瓣静脉危象的进展,他认为早期皮瓣色泽深红,点压回血增快,之后局部组织表皮颜色变为暗紫,肉眼可明显辨识,此时皮瓣内部微血栓已经形成,血液回流受阻。皮瓣延迟切取术和静脉超回流等方法,是改善皮瓣修复术后静脉回流受阻,提高皮瓣成活率的可靠方法[17]。近年来皮瓣滴血疗法已成为皮瓣修复术后减轻静脉淤血的常用方法。有报道指出血管危象常发生于术后3 d内,术日即可出现,术后第2日出现概率较高,血液回流受阻≥8 h即可出现皮瓣坏死[18]。
本组术后仅采取常规拆线法减轻皮瓣张力,8例术后第3日行皮瓣边缘放血,每次15 min,渗出血液由暗紫色逐渐变为紫色,36 h后无血液渗出,改善静脉危象效果甚微。而皮瓣延迟切取术从皮瓣切取到最终转移覆盖创面需12~21 d,且会经历多次手术,很少能被患者接受。此外,静脉超回流技术需将皮瓣内静脉与供区内静脉吻合,因本组供区并无适合静脉,加之该技术操作难度较大,故均未采取。
综上,循环障碍是PPPF修复术后发生皮瓣坏死的主要原因,去除穿支血管周围纤维束,使血管蒂游离长度≥3 cm、旋转≤180°,可增加皮瓣成活率。
[1] Hyakusoku H, Yamamoto T, Fumiiri M. The propeller flap method[J].Br J Plast Surg, 1991,44(1):53-54.
[2] Hallock G G. The propeller flap version of the adductor muscle perforator flap for coverage of ischial or trochanteric pressure sores[J].Ann Plast Surg, 2006,56(5):540-542.
[3] 沈立锋,郭峭峰,张晓文,等.穿支蒂螺旋桨皮瓣修复足踝部软组织缺损25例临床分析[J].中华显微外科杂志,2012,35(6):447-449,后插2.
[4] 唐举玉.特殊形式穿支皮瓣的临床应用教程[J].中华显微外科杂志,2013,36(2):201-205.
[5] 张德志,丁法明,周程林,等.应用指动脉背侧穿支螺旋桨皮瓣修复手指皮肤缺损[J].中华显微外科杂志,2014,37(4):396-398.
[6] 侯春林,顾玉东.皮瓣外科学[M].上海:上海科技出版社,2006:639-647.
[7] 胥少汀,葛宝丰,徐印坎.实用骨科学[M].北京:人民军医出版社,2004:1981-1983.
[8] 朱家恺.显微外科学[M].北京:人民卫生出版社,2008:470-473.
[9] 张发惠,郑和平.足外科临床解剖学[M].合肥:安徽科技出版社,2003:313-314.
[10] Wong C H, Cui F, Tan B K,etal. Nonlinear finite element simulations to elucidate the determinants of perforator patency in propeller flaps[J].Ann Plast Surg, 2007,59(6):672-678.
[11] Lee H J, Lim S Y, Pyon J K,etal. The influence of pedicle tension and twist on perforator flap viability in rats[J].J Reconstr Microsurg, 2011,27(7):433-438.
[12] Lu T C, Lin C H, Lin C H,etal.Versatility of the pedicled peroneal artery perforator flaps for soft-tissue coverage of the lower leg and foot defects[J].J Plast Reconstr Aesthet Surg, 2011,64(3):386-393.
[13] 黄健,沈毅,陆林国,等.应用高频彩超进行股前外侧穿支血管的术前定位与选择[J].中国口腔颌面外科杂志,2015,13(1):42-47.
[14] 谭石,李敬府,白志勇,等.彩色多普勒超声在腓肠内侧动脉穿支皮瓣术前评估中的应用[J].中国临床医学影像杂志,2012,23(7):488-491.
[15] 程行健.皮瓣静脉危象救治方法的研究进展[J].中国美容医学,2012,21(16):49-50.
[16] 杨志明.修复重建外科学[M].北京:人民卫生出版社,2000:37-39.
[17] Tosun Z, Ozkan A, Karacor Z,etal. Delaying the reverse sural flap provides predictable results for complicated wounds in diabetic foot[J].Ann Plast Surg, 2005,55(2):169-173.
[18] Brown J S, Devine J C, Magennis P,etal. Factors that influence the outcome of salvage in free tissue transfer[J].Br J Oral Maxillofac Surg, 2003,41(1):16-20.
CauseAnalysisofPostoperativeFlapNecrosisbyPosteriorTibialArteryPerforatorPedicledPropellerFlapinRepairofLowerLegInferiorSegmentWounds
LI Wen-hua, XIU Yu-cai, WAN Chao, LI Huan-long
(Orthopedics Center, 266 Hospital of PLA, Chengde, Hebei 067000, China)
ObjectiveTo investigate causes of postoperative flap necrosis by posterior tibial artery perforator flap in repair of lower leg inferior segment wounds.MethodsCondition of postoperative flap necrosis in 16 patients with lower leg inferior segment wounds treated with posterior tibial artery perforator flap, and causes of postoperative flap necrosis were analyzed in order to summarize preventive measures.ResultsThe 16 patients had postoperative flap necrosis in different degrees within 10 d after operation, but the pedicle was survived. Among the 16 patients, 8 patients were repaired with sural neurocutaneous flap; 4 patients were repaired with free anterolateral flap of uninjured side; 2 patients were treated with long-term change of dressing, and 2 patients underwent amputation of limbs because of intolerableness for long-term treatment.ConclusionCirculatory disorder is a major cause of postoperative flap necrosis after posterior tibial artery perforator flap repair, and postoperative survival rate of flap can be increased by removing fiber bundle around perforating vessels and making vascularized free length equal or more than 3 cm and rotation less than or equal to 180 degrees.
Posterior tibial artery; Surgical flap; Necrosis
承德市科学技术研究与发展计划项目(20142077)
067000 河北 承德,解放军266医院骨科中心
R622.1
A
1002-3429(2017)10-0071-03
10.3969/j.issn.1002-3429.2017.10.024
2017-05-02 修回时间:2017-07-28)
