上皮样胶质母细胞瘤4例临床病理分析
2017-10-12李海南刘敏婷成丽娜张振斌杨丽汪文胜蒋光愉李智
李海南 刘敏婷 成丽娜 张振斌 杨丽 汪文胜 蒋光愉 李智
上皮样胶质母细胞瘤4例临床病理分析
李海南*刘敏婷*成丽娜*张振斌*杨丽*汪文胜*蒋光愉△李智※○☆
目的探讨上皮样胶质母细胞瘤(epithelioid glioblastoma,E-GBM)的影像和病理学特征,提高E-GBM诊断准确性。方法收集4例E-GBM患者临床资料,回顾性分析病例的影像学、组织形态学及免疫组织化学表型特点。结合文献复习,总结该罕见胶质母细胞瘤亚型的临床病理特征。结果E-GBM中青年多见,4例患者MRI均为不规则囊实性占位,增强后呈不规则斑片或明显环状强化。病理组织学均表现为上皮样或横纹肌样肿瘤细胞,呈片状分布,瘤细胞缺乏粘附性,胞浆嗜酸性,核分裂多见,并见大片地图样坏死。免疫组化显示4例肿瘤细胞Vimentin和S-100不同程度阳性,但GFAP仅1例灶性阳性。BRAF(VE1)阳性率可高达75%,IDH-1阴性、INI-1无缺失,且均无1 p/19 q染色体臂共缺失。术后随访2~6个月,1例患者术后6个月死亡,1例术后3个月复发,2例随访期间未见复发。结论E-GBM预后较差,且与多形性黄色星形细胞瘤关系较为密切,其特殊的发病人群、影像学特征和分子遗传学表型是该肿瘤鉴别的关键要点。
脑肿瘤 胶质母细胞瘤 病理学 诊断 鉴别
上皮样胶质母细胞瘤(epithelioid glioblastoma,E-GBM)是2016年WHO中枢神经系统肿瘤分类中新增的胶质母细胞瘤罕见亚型[1],被定义为具有上皮样细胞和横纹肌样细胞特征的高级别胶质瘤,因其在组织学形态和基因表型方面与多形性黄色星形细胞瘤存在重叠,故两者的关系有待进一步研究明确。本文收集了近2年4例E-GBM,通过对其影像学和组织学特点、免疫表型及预后进行分析,总结E-GBM的临床病理学特征,以期提高诊断和鉴别诊断能力。
1 对象与方法
1.1 研究对象收集广东三九脑科医院2015年至2017年收治入院的胶质母细胞病例存档病理标本,根据世界卫生组织2016年中枢神经系统肿瘤分类的组织学诊断标准[1-2]对这些病例重新阅片,符合E-GBM形态学标准者即诊断为E-GBM并收集患者临床治疗经过和随访资料。共确诊4例EGBM。
1.2 病理检测4例患者的肿瘤手术切除标本均为灰红灰白不规则碎块组织,直径3~5 cm,质软,无包膜。经10%中性福尔马林液固定,常规脱水,石蜡包埋,HE染色,光镜观察。免疫组化染色采用SP法, 单克隆抗体选用 GFAP、Olig-2,Vimentin、S-100、EMA、Braf V600E (VE1)、IDH-1、INI-1、Desmin、MyoD-1、Syn、HMB-45、Melan-A、Ki-67,其中Braf V600E购置于罗氏公司,其他抗体均购置北京中衫金桥生物医学有限公司。采用罗氏公司Bench Mark XT全自动免疫组化仪器染色。荧光原位杂交(FISH)检测采用双色分离探针(英国Vysis公司)检测1 p/19 q染色体臂共缺失状态,1 p36和19 q13为目的探针,1 q25和 19 p13为对照探针。光镜下选择无出血及坏死的肿瘤区,按说明书进行染色体杂合性缺失检测。4’,6-二脒基,2-苯基吲哚(DAPI,蓝色)标记细胞核。荧光显微镜下观察,计数200个细胞,统计红绿信号比值,比值≤0.7时提示样本存在特异性位点缺失。
2 结果
2.1 临床资料4例E-GBM患者中男3例,女1例,年龄29~48岁。患者均以头痛头晕为首发症状,占位病变在颞叶或额叶,大小3.2~6.4 cm。例1、例2及例4均为初发患者,例3为肿瘤复发病例,患者曾于2011年5月外院诊断为胶质母细胞瘤,行手术全切除,并同期放化疗,术后65个月复发。4例患者均手术全切肿瘤,术后2周行辅助放疗,并同期予口服替莫唑胺化疗,术后随访2~6个月(表 1)。

表2 两组小脑出血患者的围手术期指标及预后
2.2 CT和MRI影像表现特征例1曾行术前CT检查,显示右颞顶叶团片状囊实性占位病变,边界不清,提示为肿瘤性病变,但建议MRI检查进一步明确性质。其余3例术前均未行CT检查。3例初发病例的MRI影像学特点相似,均为不规则囊实性占位,实性部分不规则,呈稍长T1长T2信号,FLAIR序列呈高信号;囊性部分呈长T1长T2信号,FLAIR序列呈低信号;增强后实性及囊壁呈不规则斑片及环状明显强化,病变边界欠清,周围脑组织示大片状长T1长T2异常信号影,FLAIR序列呈高信号(图1 a-c)。1例复发肿瘤影像学表现为左侧额叶中线旁示一不规则团块状占位性病变,中央呈长T1长T2异常信号影,FLAIR序列呈低信号,周围呈稍长T1稍长T2信号;增强后为不规则花环样明显强化(图1 d-f);邻近脑组织示指状长T1长T2水肿信号,FLAIR序列呈高信号。
2.3 病理学特征4例肿瘤细胞形态相似,均为上皮样肿瘤细胞占优势,含有大小不等经典型胶质母细胞瘤区域。细胞异型性明显,缺乏粘附性,胞膜清晰,胞浆嗜酸性,核大偏位,呈横纹肌样细胞外观,核仁明显,核分裂多见,瘤内微血管增生,未见肾小球样的血管增生,肿瘤细胞围绕血管排列,形成假乳头样结构,并可见地图样坏死和假栅栏状坏死。例1可见肿瘤细胞沿软脑膜播散,例3在肿瘤边缘部分区域见少量胞浆嗜酸性的横纹肌样肿瘤间可见多核瘤巨细胞,间质中局灶尚可见淋巴细胞及泡沫细胞反应。例3第一次术后曾于外院病理诊断为“胶质母细胞瘤,WHO IV级”,但经我院复查第一次手术切除标本,肿瘤细胞排列致密,细胞大小不一,异型性明显,并可见小片状坏死及核分裂象(6个/10高倍视野),在坏死周围局灶可见多量怪异的瘤巨细胞,间质内可见淋巴细胞及泡沫细胞,为典型的“黄瘤”区域,在高级别肿瘤区域,亦可见散在的怪异瘤巨细胞,修正第一次诊断为 “间变性多形性黄色星形细胞瘤,WHO III级”(图2)。第二次复发后诊断为“上皮样胶质母细胞瘤,WHO IV)。免疫组化显示4例上皮样肿瘤细胞Vimentin、S-100均有不同程度阳性表达,GFAP仅1例呈斑驳样阳性,其他3例为阴性;Olig-2在4例肿瘤细胞中均阳性;3例Braf V600E(VE1)阳性,1例阴性;EMA均为灶状阳性。INI-1均阳性,呈“横纹肌样”肿瘤细胞也未见缺失;Ki-67 30%~50%阳性。将例3原标本加染Braf V600E显示瘤细胞 Braf(+), 其他抗体 IDH-1、Desmin、MyoD-1、HMB-45、Melan-A、Syn 均阴性,网状纤维染色阴性。荧光原位杂交检测显示全部4例肿瘤均无1 p/19 q染色体臂共缺失(图3)。

图1 上皮样胶质母细胞瘤的影像学特征。病例1:a-b,M RI平扫示右侧颞顶叶不规则囊实性占位性病变,实性部分呈稍长T1稍长T2异常信号,囊性部分呈明显长T1长T2异常信号;c,T1W I增强后病灶实性及囊壁呈不规则斑片及环状明显强化,病变边界欠清,并可见软脑膜强化(白箭),周围示轻度水肿。病例3:d-e,M RI平扫左侧额部呈术后改变;左侧额叶中线旁示一类圆形囊实性占位性病变,环壁不光整并结节,呈稍长T1稍长T2异常信号影,囊腔呈明显长T1长T2异常信号;f,T1W I增强后病灶呈不规则花环样明显异常强化,周围示明显水肿
2.4 治疗方案和随访结果病例均诊断为E-GBM,WHOⅣ级。确诊后均于术后2周同步放化疗(替莫唑胺+标准外照射治疗),例1术后5个月肿瘤复发且发现脊髓内不规则强化灶,考虑肿瘤播散,术后第6个月死亡。例2术后3个月时术区周围及邻近脑膜线样强化,并见一小病灶较前明显强化,考虑肿瘤复发,给予替莫唑胺+顺铂方案化疗,目前随访至第6个月,一般情况良好。例3给予再程放疗及口服替莫唑胺化疗,目前术后5个月肿瘤无复发。例4术后2周正接受常规放化疗,目前术后2个月肿瘤未见复发。
3 讨论
上皮样胶质母细胞瘤 (E-GBM)是2016年WHO中枢神经系统肿瘤分类新收录的胶质母细胞瘤组织学亚型[1],由于目前的所报道的病例数尚少,除了独特的组织学表现外,这一亚型的流行病学特点以及临床病理特征并不完全清楚。已报道的E-GBM多见于年青人和儿童,主要位于大脑表面或间脑,多见于颞叶和额叶。本文所报道病例的部位与既往相似,但发病年龄均为成年人。影像学CT检查并无特征性表现,MRI检查多为大脑半球表面明显强化的实体团块,呈稍长T1长T2信号,增强后呈不规则斑片或明显环状强化。多数病变早期就出现软脑膜播散,这是与经典型胶质母细胞瘤的重要鉴别点[3]。
本文4例肿瘤均符合E-GBM的组织学诊断标准。E-GBM与经典胶质母细胞瘤多有不同,除了E-GBM由形态较一致的上皮样或横纹肌样瘤细胞构成外,E-GBM更多呈现地图样坏死和微血管增生,而非“假栅栏状坏死”和“肾小球样的血管增生”。有时肿瘤周围可出现怪异的巨核细胞,但缺乏核分裂,类似于多形性黄色星形细胞瘤[4]。E-GBM免疫组化GFAP多为灶性阳性或阴性,而Braf(VE1)超过 50%阳性[3,5]。尽管肿瘤细胞有横纹肌样细胞外观,但不论免疫组化还是电镜检测都不支持有横纹肌分化。E-GBM没有IDH-1/2基因突变,也缺乏SMARCB1基因改变。
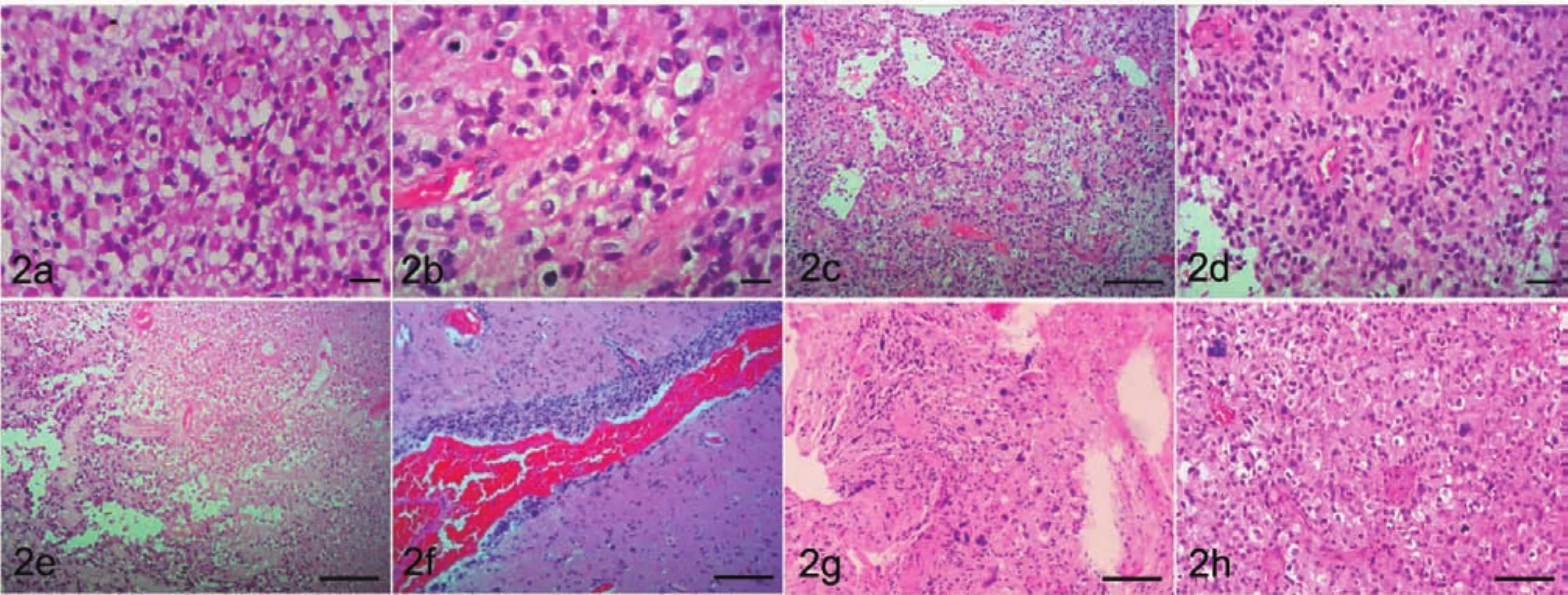
图2 上皮样胶质母细胞瘤组织学表现。a:肿瘤细胞呈上皮样或横纹肌样外观。b:肿瘤细胞体积大,核大核仁明显,胞浆嗜酸性。c:肿瘤间质微血管明显增生,但未见肾小球样血管。d:肿瘤细胞形成乳头状结构。e:肿瘤出现大片地图样坏死。f:例1肿瘤细胞沿蛛网膜下腔播散。g:例3原切片中典型的"黄瘤"区域。h:例3原切片中瘤巨细胞和核分裂象。(H E染色,标尺50μm)

图3 上皮样胶质母细胞瘤免疫表型特征。a:肿瘤细胞弥漫表达Braf蛋白。b:肿瘤细胞仅灶性表达EM A。c:仅1例肿瘤细胞GFAP呈斑驳样阳线。d:肿瘤细胞弥漫表达Vi m ent i n。e:肿瘤细胞均表达Ol i g-2蛋白。V600E f:肿瘤细胞INI-1未见表达缺失。g:例3原标本中局灶Braf V600E阳性。h:肿瘤均无1p/19q共缺失。(免疫组化染色,标尺50μm)
E-GBM需与以下几种肿瘤相鉴别:①间变性多形性黄色星形细胞瘤,与E-GBM都好发于年青人,且都有Braf V600E的高突变率[4-5]。但EGBM可伴有经典胶质母细胞瘤区域,且为弥漫成片的上皮样肿瘤细胞构成,缺乏多形性瘤巨细胞和泡沫细胞,助于鉴别。②伴有SMARCB-1基因缺陷的胶质母细胞瘤,这类肿瘤与E-GBM都具有横纹肌样肿瘤细胞,但前者瘤细胞中部分有SMARCB-1基因改变,故横纹肌样肿瘤细胞区域免疫组化INI-1常表现为部分缺失,即往有研究者称其为“横纹肌样胶质母细胞瘤”[1,6]。E-GBM 没有SMARCB-1基因和SMARCB-4基因改变,免疫组化INI-1弥漫阳性而无表达缺失是两者重要鉴别点。③巨细胞型胶质母细胞瘤,两者同属于胶质母细胞瘤少见组织学亚型。尽管E-GBM可以出现少数巨细胞,但绝不似巨细胞型胶质母细胞瘤那样广泛,BRAF V600E基因突变也不见于巨细胞型胶质母细胞瘤中。④非典型畸胎样/横纹肌样瘤(atypical teratoid/rhabdoid tumor,AT/RT),这是少见的伴有 SMARCB1(INI-1)或 SMARCB4(BRG1)基因改变的胚胎性肿瘤[7],与 E-GBM一样都可发生于儿童,形态学上均可以出现横纹肌样细胞,但前者SMARCB1基因突变,免疫组化INI-1完全缺失,与E-GBM有所不同。且AT/RT为胚胎性肿瘤,GFAP、Olig-2均阴性也有助于与E-GBM鉴别。⑤黑色素瘤也可以出现胞浆嗜酸性、核仁明显的上皮样或横纹肌样细胞,且有BRAF V600E基因突变,但E-GBM缺乏黑色素细胞标记,免疫组化HMB-45、Melan-A均阴性,但表达胶质源性标记GFAP、Olig-2等可用以鉴别。⑥转移癌有时也具有E-GBM样的组织学特点,但缺乏GFAP、Olig-2等胶质源性免疫表型。EGBM可有上皮性标记,如细胞角蛋白和EMA的表达,但一般均为灶性弱表达,可以与转移癌相鉴别。
无论成人或儿童的E-GBM预后都极差,多数文献报道肿瘤都是生长迅速,快速复发,且具有早期侵犯软脑膜的特性,沿软脑膜生长,这可能是E-GBM预后差的重要原因。即使手术全切后联合多种治疗手段,大部分病人也常于1年内死亡[1]。但继发于间变性多形性黄色星形细胞瘤的EGBM却显示出较好的预后。E-GBM与间变性多形性黄色星形细胞瘤关系密切,需要进一步证实是否为同一谱系肿瘤[8-9],本文病例中3例初发的E-GBM在组织学上无多形性黄色星形细胞瘤背景,2例术后快速复发,其中1例并软脑膜播散而死亡。1例从间变性多形性黄色星形细胞瘤进展而来的E-GBM,在组织学上存在两者的过渡及重叠表现,预后较好。提示E-GBM既可为初发肿瘤,也可继发于多形性黄色星形细胞瘤,两者的发病机制可能并不相同,因而预后也可能不一致,但有待更多病例的进一步的观察和证实。
总之,E-GBM作为一种新认识的胶质母细胞瘤组织学亚型备受关注,其特殊的组织表型和基因表型为该肿瘤的诊断和治疗提供了可靠的形态学证据和基因靶点。但“上皮样”或“横纹肌样”肿瘤在中枢神经系统病变中并非少见,在临床诊断与鉴别诊断时,除全面细致的组织学观察外,联合免疫表型和基因表型进行整合式诊断有助于相似病变的鉴别。只有充分了解E-GBM临床、影像学和组织病理学特征,方能避免可能出现的诊断陷阱而得出正确结论。
[1]ELLISON DW,KLEINSCHMIDT-DEMASTERS BK,PARK SH.Epithelioid glioblastoma[M]//LOUIS DN,OHGAKI H,WEBSTER OD,et al.WHO classification of tumor of the central nervous System.Lyon:IARC,2016:50-51.
[2]杨学军,江涛.解读《世界卫生组织中枢神经系统肿瘤分类(2016 年)》[J].中国神经精神疾病杂志,2016,42 (6):321-329.
[3]BRONISCER A,TATEVOSSIAN RG,SABINE ND,et al.Clinical,radiological,histological and molecular characteristics of paediatric epithelioid glioblastoma[J].Neuropathol Appl Neu-roboil,2014,40(3):327-336.
[4]KLEINSCHMIDT-DEMASTERS BK,AISNER DL,FOREMAN NK.BRAF VE1 immunoreactivity patterns in epithelioid glioblastomas positive for BRAF V600E mutation[J].Am J Surg Pathol,2015,39(4):528-540.
[5]KLEINSCHMIDT-DEMASTERS BK,AISNER DL,BIRKS DK,et al.Epithelioid GBMs show a high percentage of BRAF V600E mutation[J].Am J Surg Pathol,2013,37(5):685-698.
[6]李扬,曾韬,李斌,等.横纹肌样胶质母细胞瘤的临床病理学特征[J].中华病理学杂志,2015,44(11):771-777.
[7]JUDKINS AR,EBERHART CG,WESSELING P,et al.Atypical teratoid/rhabdoid tumour[M]//LOUIS DN,OHGAKI H,WEBSTER OD,et al.WHO classification of tumor of the central nervous system.Lyon:IARC,2016:209-212.
[8]TANAKA S,NAKADA M,NOBUSAWA S,et al,Epithelioid glioblastoma arising from pleomorphic xanthoastrocytoma with the BRAF V600E mutation[J].Brain Tumor Pathol,2014,31(3):172-176.
[9]ALEXANDRESCU S,KORSHUNOV A,LAI SH,et al.Epithelioid glioblastomas and anaplastic epithelioid pleomorphic xanthoastrocytomas same entity or first cousins?[J].Brain Pathol,2016,26(2):215-223.
(责任编辑:甘章平)
第二十届国际神经病学中山高峰论坛·2017通 知(第一轮)
由国家核心期刊《中国神经精神疾病杂志》编辑部主办的国家级继续教育项目"第二十届国际神经病学中山高峰论坛·2017"将于2017年11月24日~26日在广州珠江宾馆举行。本次大会将邀请国内外著名专家进行主题演讲,主要内容有脑血管病、STEPS培训项目、脑血管介入治疗、神经系统退行变性疾病、神经科学基础研究、疑难病例讨论与论文交流。
欢迎国内各级医院神经内、外科相关医务工作者积极参与,与会者可获得国家级继续教育一类学分。同时,为鼓励青年神经内、外科和相关学科医生、科研人员或硕士、博士研究生的临床和基础研究,本次会议特设"Neuroscience Day·2017"青年科研人员有奖征文。征文要求详见附件或登录网站www.zgsjjs.cn查询。
会议时间:2017年11月24日~26日
地 点:广州珠江宾馆(广州市越秀区寺右一马路2号)
注册时间:2017 年 11 月 24 日 15:00~18:00 11 月 25 日 8:00
注册地点:11月24日酒店大堂,11月25日会议中心大堂
注 册 费 :800元(在读研究生凭有效证件免注册费)
联系电话:020-87331494
中山大学附属第一医院期刊中心
《中国神经精神疾病杂志》编辑部
2017年8月
Clinical and pathological analysis of epithelioid glioblastoma:a report of 4 cases.
LI Hainan,LIU Minting,CHENG Lina,ZHANG Zhenbin,YANG Li,JIANG Guangyu,LI Zhi.Department of Pathology,The First Affiliated Hospital,Sun Yat-sen University.58,Zhongshan Road II,Guangdong 510080,China.Tel:020-8733 1780.
ObjectiveTo investigate the neuroimaging and pathological features of epithelioid glioblastoma (EGBM)to improve the diagnosis.MethodsThe clinical and pathological features of 4 E-GBM cases were analyzed retrospectively.ResultsE-GBMs occurred predominantly in young adults.MRI examination showed irregular solidcystic lesion with heterogeneous or ring enhancement in 4 cases.Histological examination revealed uniform population of epithelioid orrhabdoid cellswith prominentnucleoliand mitotic activity aswellasgeographic necrosis..Immunohistochemical staining showed various positive signals of Vimentin and S-100 protein in 4 cases,positive signal of BRAF (VE1)in 3 cases and focal positive signal of GFAP in 1 case.However,IDH-1 was negative and 1p/19q codeletion was lack.All patients were followed-up for 2-6 months.One patient had tumor recurrence 3 months and one patient died of disease 6 months after surgical excision.ConclusionE-GBM has a poor outcome and is closely associated with pleomorphic xanthoastrocytoma.MRI and epithelioid histological features are very important for the differential diagnosis.
Brain neoplasm Glioblastoma Pathology Diagnosis Differential
R730.264
A
2017-04-22)
10.3969/j.issn.1002-0152.2017.08.003
* 广东三九脑科医院病理科(广州 510510)
△暨南大学附属华侨医院病理科
※中山大学附属第一医院病理科
○☆通信作者(E-mail:lizhi@mail.sysu.edu.cn)
