预后营养指数与中低位直肠癌行预防性造瘘的关系
2017-09-16杨伟陈洁静倪庆
杨伟, 陈洁静, 倪庆
论 著
预后营养指数与中低位直肠癌行预防性造瘘的关系
杨伟, 陈洁静, 倪庆
目的分析患者预后营养指数(PNI)与中低位直肠癌行预防性末端回肠造瘘指征的关系。方法将扬州市第一人民医院普外科2005年12月至2015年12月收治的中低位直肠癌患者378例作为研究对象。PNI值计算公式为PNI=血清白蛋白值(g/L)+5×外周血淋巴细胞总数(×109/L),分析患者临床病理特征与PNI的关系;并将研究对象分为高PNI组及低PNI组,其中高PNI组203例,低PNI组175例,比较两组吻合口瘘发生率;将低PNI组患者按照是否行预防性造瘘,分为造瘘组及未造瘘组,其中造瘘组106例,未造瘘组69例,分析两组患者吻合口瘘发生率及短期并发症发生率。结果确定高PNI组及低PNI组的分界值为43,年龄<65岁、肿瘤高中分化的中低位直肠癌患者PNI值均显著高于年龄≥65岁及肿瘤低分化的患者(P<0.05);高PNI组吻合口瘘发生率明显低于低PNI组(P<0.05);低PNI组患者中造瘘组吻合口瘘发生率、短期并发症发生率均明显低于未造瘘组(P<0.05)。结论预后营养指数是较好的术前预测病情、手术风险及预后的指标。低PNI是中低位直肠癌发生吻合口瘘的危险因素之一,对低PNI的中低位直肠癌患者行预防性造瘘可降低吻合口瘘的发生率,并降低吻合口瘘的严重程度。
营养评价; 直肠肿瘤; 吻合口瘘; 预防性造瘘
随着全直肠系膜切除术(toltal mesorectal excision,TME)理念及技术的推广,中低位直肠癌的局部复发率明显降低,预后及长期生存率有所提高。中低位直肠癌,尤其低位直肠癌吻合口瘘的发生率高于高位直肠癌。有报道指出,低位直肠癌的吻合口瘘发生率占1%~19%[1],未行预防性造瘘是直肠癌低位吻合后吻合口瘘的危险因素之一[2],而预防性造瘘后可明显降低吻合口瘘的发生率[3-4]。也有报道指出,预防性造瘘并未降低吻合口瘘的总体发生率,但可降低吻合口瘘的严重程度,减少手术并发症[5]。预后营养指数(prognosis nutritional index,PNI)是一项术前评估营养状态的简单而有效的指标,有较多研究表明,PNI与许多肿瘤术后的短期和长期并发症密切相关[6]。近来有报道指出,PNI与结直肠癌的预后及术后临床疗效有关[7]。本研究旨在评估可切除的中低位直肠癌在低位吻合后,行预防性造瘘对术后吻合口瘘发生率的影响,以及评估术前PNI是否可作为低位直肠癌患者行预防性造瘘的指征之一。
1 对象与方法
1.1 研究对象 扬州市第一人民医院普外科2005年12月至2015年12月收治并经病理确诊为直肠腺癌的患者,共378例,其中男219例,女159例;年龄35~83岁,≥65岁205例(高龄组),<65岁173例(低龄组)。308例高中分化腺癌,70例低分化腺癌;肿瘤体积≥3 cm3207例,<3 cm3171例;肿瘤下缘距肛门5~10 cm,术前均无梗阻症状,且术前均未行新辅助放化疗。
1.2 手术方法 378例患者入院后均行CT检查排除远处转移,评估肿瘤侵犯情况,均为肿瘤可切除患者。378例患者术前调整血压、控制血糖、纠正贫血,术前肠道准备,由我科胃肠外科医师施行TME,其中56例行腹腔镜手术。手术均离断肠系膜下动静脉,清扫系膜根部淋巴结,吻合方式均为经肛门器械吻合,术后均常规于盆腔吻合口附近放置腹腔双套管一根,造瘘病例均行末端回肠造瘘。
1.3 PNI计算方法 根据患者入院时所查血常规及血生化结果,按照公式PNI=血清白蛋白值(g/L)+5×外周血淋巴细胞总数(×109/L)得出所有患者PNI值。
1.4 观察指标及分组 术后密切观察腹腔引流及体温,以CT平扫或增强作为诊断吻合口瘘的方法。若出现吻合口瘘及时行双套管冲洗引流,若出现弥漫性腹膜炎、感染性休克等严重情况则予以再次手术探查。术后按病理评估TNM分期,并根据病情进一步行放化疗。根据吻合口瘘的发生情况,确定PNI值的分界值,将研究对象分为高PNI组及低PNI组,比较两组吻合口瘘发生率;将低PNI组患者再按照是否行预防性造瘘,分为造瘘组及未造瘘组,分析两组患者吻合口瘘发生率及发生吻合口瘘后进入ICU、再次手术及死亡等发生率。
1.5 统计学方法 应用SPSS13.0统计软件进行数据分析。两样本率或构成比采用卡方检验。用受试者工作特征曲线(receiver operating characteristic curve,ROC)计算Youden指数,公式为Youden指数=敏感度-(1-特异度)。P<0.05为差异有统计学意义。
2 结果
2.1 PNI值的ROC曲线及分界值 按是否发生吻合口瘘绘制PNI值的ROC曲线(图1),曲线下面积为0.59,当PNI值为43时,约登指数最大,敏感度为43.6%,特异度为79.2%,因此取PNI的分界值为43,并将PNI≥43分为高PNI组,PNI<43分为低PNI组。
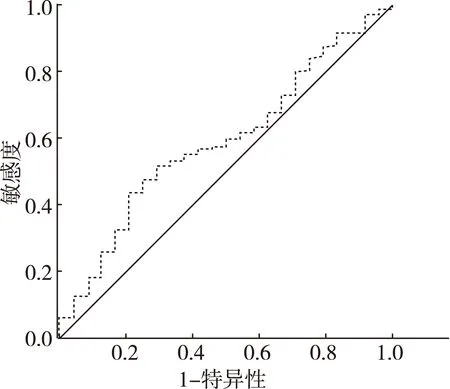
图1 PNI值的ROC曲线
2.2 PNI与临床病理特征及吻合口瘘的关系 在高PNI组和低PNI组患者中,性别、肿瘤下缘至肛缘距离、肿瘤体积、TNM分期比较,差异均无统计学意义。低PNI组年龄及肿瘤分化程度与高PNI组比较,差异有统计学意义(P<0.05),低PNI组吻合口瘘发生率(9.1%)高于高PNI组(3.9%)(P<0.05)。详见表1。

表1 PNI指数与患者临床病理特征及吻合口瘘的关系
2.3 PNI与预防性造瘘的关系 低PNI组175例中行预防性造瘘106例。造瘘组吻合口瘘发生率(4.7%)低于未造瘘组(15.9%);术后入ICU率(1.8%)低于未造瘘组(11.5%),术后再次手术探查率(0)低于未造瘘组(4.3%),死亡发生率(0)也低于未造瘘组(5.7%),两组比较,均P<0.05。详见表2。
3 讨论
PNI最初应用于评估胃肠道肿瘤患者术前的营养状态,大量研究表明,患者的营养状态及炎症反应在肿瘤的发生及发展中起重要作用,而PNI是基于营养及炎症反应的评分系统,因此用于评估患者的预后及手术风险。既往有文献报道,PNI与结直肠癌患者的肿瘤体积、TNM分期、长期预后密切相关[8]。

表2 PNI指数与预防性造瘘的关系
研究表明,直肠癌术后吻合口瘘有术前及术中危险因素,包括男性、高龄、术前行放化疗以及低位吻合、手术时间较长、肿瘤较大、术中出血较多等,而预防性造瘘可显著降低低位直肠癌术后吻合口瘘发生率[9-10]。此前已有PNI与直肠癌术后直肠阴道瘘关系的相关研究,指出术前低PNI值可能是直肠阴道瘘的危险因素之一[11],但这些研究多数病例为进展期直肠癌,且部分术前已行放化疗。因直肠癌术后吻合口瘘的影响因素较多,本研究主要分析可切除的中低位直肠癌的病例,以探讨PNI与吻合口瘘的关系。
目前很多研究均在寻找直肠癌术后吻合口瘘的危险因素,以期术前充分评估危险因素,从而降低手术风险及并发症,但这些指标很难量化,且缺乏在各例患者中均可通用的标准。已有研究表明,术前NRS2002营养风险评分可用来预测直肠癌吻合口瘘的发生风险[12]。本研究主要通过检测患者术前1周血清白蛋白水平及淋巴细胞总数,计算出PNI值,观察PNI值对预测直肠癌吻合口瘘及短期并发症风险的预测价值。
因受低位吻合口血供影响,中低位直肠癌行TME后较高位直肠癌或结肠癌容易发生吻合口瘘,预防性造瘘可降低吻合口瘘的发生,或减轻吻合口瘘的严重程度,但中低位直肠癌是否应常规行预防性造瘘尚存在争论[13-14]。韩亚东等[15]报道直肠癌保肛术后吻合口漏的发生率与吻合口位置过低(≤5 cm)、年龄≥65岁、男性、酗酒、合并糖尿病、手术时间过长密切相关。是否行预防性造瘘均凭术中判断,如吻合口血供、吻合口张力、肠管条件、吻合的满意程度以及患者的一般情况而定。在吻合口瘘的众多危险因素中,Asari等[16]认为术者的外科技术和经验最重要,因此术者或手术团队的经验以及患者客观情况是施行预防性造瘘的重要因素。我们认为,患者的一般情况主要包括机体的白蛋白水平以及炎症反应,与吻合口的愈合密切相关,PNI是术前评估患者情况的客观指标,可作为是否行预防性造瘘的依据之一。
国际直肠癌研究组的一项数据表明,吻合口瘘发生率为7.5%,并将吻合口瘘分为A级(无需特殊治疗),B级(需积极治疗但不需手术),C级(需再次手术),其中A级16%,B级23%,C级61%[3]。另一项Meta分析提示,吻合口瘘需手术治疗的,造瘘组(29.97%)要明显少于未造瘘组(81.03%)[17]。对于有吻合口瘘高危因素的应采用造瘘,但因造瘘还纳术存在一定的手术风险及并发症,且延长了住院时间及费用,是否采用还要全面考虑。
本研究分析175例低PNI病例,显示造瘘后可明显降低吻合口瘘的发生率,提示术前营养状态不良或体内有一定的炎症反应,且合并有糖尿病、贫血、消化道出血或其他基础疾病患者,术后发生吻合口瘘的风险较大,通常倾向于造瘘。因此PNI可作为术前评估中低位直肠癌吻合口瘘风险的指标,并据此来决定是否行预防性造瘘。本研究是单中心研究,在病例选择时可能存在偏倚,需要大样本的随机对照进一步研究。
[1] Mc Dermott FD, Heeney A, Kelly ME, et al. Systematic review of preoperative, intraoperative and postoperative risk factors for colorectal anastomotic leaks[J]. Br J Surg, 2015, 102(5): 462-479.
[2] Peeters KC, Tollenaar RA, Marijnen CA, et al. Risk factors for anastomotic failure after total mesorectal excision of rectal cancer[J]. Br J Surg, 2005, 92(2): 211-216.
[3] Matthiessen P, Hallböök O, Rutegård J, et al. Defunctioning stoma reduces symptomatic anastomotic leakage after low anterior resection of the rectum for cancer: a randomized multicenter trial[J]. Ann Surg, 2007, 246(2): 207-214.
[4] Hüser N, Michalski CW, Erkan M, et al. Systematic review and meta-analysis of the role of defunctioning stoma in low rectal cancer surgery[J]. Ann Surgery, 2008, 248(1): 52-60.
[5] Anderin K, Gustafsson UO, Thorell A, et al. The effect of diverting stoma on postoperative morbidity after low anterior resection for rectal cancer in patients treated within an ERAS program[J]. Eur J Surg Oncol, 2015, 41(6): 724-730.
[6] Mohri Y, Inoue Y, Tanaka K, et al. Prognostic nutritional index predicts postoperative outcome in colorectal cancer[J]. World J Surg, 2013, 37(11): 2688-2692.
[7] Jian-Hui C, Iskandar EA, Cai ShI, et al. Significance of Onodera’s prognostic nutritional index in patients with colorectal cancer: a large cohort study in a single Chinese institution[J]. Tumour Biol, 2016, 37(3): 3277-3283.
[8] Shibutani M, Maeda K, Nagahara H, et al. The prognostic significance of the postoperative prognostic nutritional index in patients with colorectal cancer[J]. BMC Cancer, 2015, 15: 521.
[9] Gu WL, Wu SW. Meta-analysis of defunctioning stoma in low anterior resection with total mesorectal excision for rectal cancer: evidence based on thirteen studies[J]. World J Surg Oncol, 2015, 13: 9.
[10] Wu SW, Ma CC, Yang Y. Role of protective stoma in low anterior resection for rectal cancer: a meta-analysis[J]. World J Gastroenterol, 2014, 20(47): 18031-18037.
[11] Watanabe J, Ota M, Kawaguchi D, et al. Incidence and risk factors for rectovaginal fistula after low anterior resection for rectal cancer[J]. Int J Colorectal Dis, 2015, 30(12): 1659-1666.
[12] 刘洪,胡彦峰,李国新,等.术前营养风险评分与直肠癌前切除术后吻合口瘘的关系[J].中华胃肠外科杂志,2013,16(6):552-554.
[13] 孙益红. 保护性造瘘弊大于利[J]. 中华胃肠外科杂志, 2015, 18(8): 779-780.
[14] 孙跃明. 保护性造瘘利大于弊[J]. 中华胃肠外科杂志, 2015, 18(8): 780-781.
[15] 韩亚东,朱孝成,李向农,等. 直肠癌保肛手术预防性造瘘的指征分析[J]. 中国肿瘤外科杂志, 2015, 7(2): 69-73.
[16] Asari SA, Cho MS, Kim NK. Safe anastomosis in laparoscopic and robotic low anterior resection for rectal cancer: a narrative review and outcomes study from an expert tertiary center[J]. Eur J Surg Oncol, 2015, 41(2): 175-185.
[17] Cong ZJ, Hu LH, Zhong M et al.Diverting stoma with anterior resection for rectal cancer: does it reduce overall anastomotic leakage and leaks requiring laparotomy?[J].Int J Clin Exp Med,2015,8(8):13045-13055.
AssociationbetweenthePrognosisofnutritionindexandpreventivestomainmiddleandlowrectalcancer
YANGWei,CHENJiejing,NIQing.
(DepartmentofGeneralSurgery,theFirstHospitalofYangzhou,Yangzhou225001,China)
NiQing,Email:yzniqing@163.com
ObjectiveTo analysis the association between the preoperative prognosis of nutrition index(PNI) and indication of preventive terminal ileum stoma in middle and low rectal cancer.Methods378 middle and low rectal cancer patients’ clinical data were retrospectively analyzed in the first hospital of Yangzhou from December 2005 to December 2015.The PNI value was calculated by serum albumin(g/L)+5×lymphocytes (×109/L), analysising the association between clinical pathological features and PNI, the patients were divided into high PNI group and the low PNI group,high PNI group including 203 patients,low PNI group including 175 patients,to compare the incidence of anastomotic leakage and short-term complications.low PNI groups were divided into stoma group and not stoma group according to whether preventive stoma or not, Anastomotic leakage and the short-term complication incidence were analyzed between the two groups.ResultsThe high PNI group and the low PNI cutoff value is 43, the values of age <65、better tumor differentiation group were significantly higher than that of control group (P<0.05), the incidence of anastomotic leakage was lower in the high PNI group (P<0.05). The incidence of anastomotic leakage and short-term complication was significant lower in the stoma group than the control group(P<0.05).ConclusionsPNI is a valuable clinical factor predicting preoperative condition、surgical risk and prognosis,the low preoperative PNI value is a risk factor for low rectal cancer anastomotic leakage,preventive stoma can reduce the incidence of anastomotic leakage and the severity.
Nutrition assessment; Rectal neoplasms; Anastomotic leak; Preventive stoma
225000 江苏 扬州,扬州市第一人民医院 普外科
倪庆,Email:yzniqing@163.com
10.3969/j.issn.1674-4136.2017.04.007
1674-4136(2017)04-0229-04
2017-01-15][本文编辑:李庆]
