2型糖尿病患者合并非酒精性脂肪肝的临床特征及合并症分析
2017-09-13李蓬秋张学军吴冀川包明晶朱显军
周 卉,李蓬秋,张学军,鲜 杨,吴冀川,包明晶,杨 艳,张 磊,朱显军
(四川省医学科学院·四川省人民医院内分泌科,四川 成都 610072)
2型糖尿病患者合并非酒精性脂肪肝的临床特征及合并症分析
周 卉,李蓬秋,张学军,鲜 杨,吴冀川,包明晶,杨 艳,张 磊,朱显军
(四川省医学科学院·四川省人民医院内分泌科,四川 成都 610072)
目的探讨住院2型糖尿病(T2DM)非酒精性脂肪肝(NAFLD)的患病率、临床特征、合并症情况及相关危险因素。方法收集226名T2DM住院患者的临床、肝脏彩超及生化指标检查资料,统计NAFLD的患病率,并分析其临床特征及合并症情况。结果住院T2DM患者中B超诊断NAFLD为82例(36.2%),其中26例合并一种或一种以上的血清肝酶升高(31.7%)。男性NAFLD的患病率为39.3%,女性NAFLD的患病率为33.6%,男性患病率明显高于女性(P<0.05)。合并NAFLD组患者的体重指数、腰围、臀围、腰臀比、空腹胰岛素、餐后2小时胰岛素、甘油三酯、尿酸、舒张压高于无NAFLD组,高密度脂蛋白胆固醇低于无NAFLD组(P< 0.05),NAFLD组患者合并代谢综合征、高血压、糖尿病周围神经病变、糖尿病肾病,糖尿病大血管病变的比例也明显高于无NAFLD组。结论住院T2DM患者中NAFLD患病率高,且男性患病率高于女性。T2DM合并非酒精性脂肪肝的患者合并症更高发。
2型糖尿病;非酒精性脂肪肝;患病率;临床特征;合并症
非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)是一种与胰岛素抵抗(IR)和遗传易感密切相关的代谢应激性肝脏损伤,其病理学改变与酒精性肝病(ALD)相似,但患者无过量饮酒史,疾病谱包括非酒精性单纯性脂肪肝(NAFL)、非酒精性脂肪性肝炎(NASH)及其相关肝硬化和肝细胞癌[1~3]。研究显示,IR在NAFLD发病和进展中起着中心化的作用,IR、代谢综合征及其组分(肥胖、高血压、血脂紊乱和2型糖尿病)为NAFLD的危险因素[4,5]。据报道全世界NAFLD大约有10亿人[6],NAFLD的患病率随着肥胖的程度和患有糖尿病而增高[4]。本研究主要分析我院2型糖尿病(T2DM)住院患者NAFLD的患病率、临床特征、合并症及其相关危险因素。
1 资料与方法
1.1一般资料收集2014年6~8月在我院内分泌科住院的226名T2DM患者的临床资料,均符合1999年WHO糖尿病诊断标准。男107例,女119例,年龄(52.42±15.17)岁,病程(6.8±6.6)年。排除继发性糖尿病和妊娠糖尿病,排除病毒性肝炎、酒精性肝病、自身免疫性肝病、药物性肝炎等疾病。检测空腹血糖(FBG)、空腹胰岛素(FINS)、餐后2小时胰岛素(2 hINS)空腹C肽(FCP)、糖化血红蛋白(HbAlc)、谷丙转氨酶(ALT)、谷草转氨酶(AST)、γ-谷氨酰转肽酶(GGT)、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)。测量身高、体重、腰围、臀围、血压,计算体重指数(BMI)=体重/身高2(kg/m2)、腰臀比(WHR)。胰岛素抵抗指数:HOMA-IR=(FINS× FBG)/22.5。
1.2方法采用回顾性分析方法。NAFLD诊断标准采用中华医学会肝病学分会脂肪肝和酒精性肝病学组制定的NAFLD诊疗指南(2010年修订版)[7]。B超诊断依据为:①肝区近场弥漫性点状高回声,回声强度高于脾脏和肾脏,少数表现为灶性高回声;②远场回声衰减,光点稀疏;③肝内管道结构显示不清;④肝脏轻度或中度肿大,肝前缘变钝。代谢综合征标准:参考2004年中华医学会糖尿病学分会代谢综合征研究协作组制定的中华医学会糖尿病学分会关于代谢综合征的建议[8]。具备以下4项组成成分中的3项或全部者:①超重和(或)肥胖:BMI≥25.0 (kg/m2);②高血糖:FPG≥6.1 mmol/L(110 mg/dl) 及(或)2 hPG≥7.8 mmol/L(140 mg/dl),及(或)已确诊为糖尿病并治疗者;③高血压:SBP/DBP≥140/90 mmHg,及(或)已确诊为高血压并治疗者;④血脂紊乱:空腹血TG≥1.7 mmol/L(150 mg/dl),及 (或)空腹血HDL-C<0.9 mmol/L(35 mg/dl)(男) 或<1.0 mmol/L(39 mg/dl)(女)。糖尿病慢性并发症(糖尿病视网膜病变、糖尿病肾病、糖尿病周围神经病变及糖尿病外周血管病变)诊断标准:参照2013年2型糖尿病防治指南诊断标准[9]。高血压诊断标准:收缩压≥140 mmHg 和(或)舒张压≥ 90 mmHg。
1.3统计学方法应用SPSS 17.0分析软件。符合正态分布之变量以均数±标准差表示,非正态分布之变量取自然对数正态化后进行分析,组间比较用t检验,组间频率比较用卡方检验。使用Logistic逐步回归分析各危险因子对NAFLD的贡献大小,并计算OR值和95%CI。P<0.05为差异有统计学意义。
2 结果
2.1NAFLD组与非NAFLD组临床资料比较住院T2DM患者中,82例患者为B超诊断NAFLD(36.2%),其中26例合并一种或一种以上的血清肝酶升高(31.7%)。男性NAFLD的患病率为39.3%(42/107),女性NAFLD的患病率为33.6%(40/119),男性患病率明显高于女性,差异有统计学意义(P< 0.05)。合并NAFLD组患者的BMI、腰围、臀围、腰臀比、FPG、2 hPG、HbAlc、FINS、2 hINS、TC、TG 、LDL-C、AST、ALT、GGT、尿酸、HOMA-IR、SBP、DBP高于无NAFLD组,HDL-C低于无NAFLD组,其中BMI、腰围、臀围、WHR、FINS、PINS、TG 、HDL-C、AST、ALT、GGT、尿酸、HOMA-IR、DBP之间的差异具有统计学意义(P< 0.05),两组间FPG、2 hPG、HbAlc、TC、LDL-C、SBP之间差异无统计学意义(P> 0.05)。见表1。

表1 两组临床指标比较
2.2NAFLD组与非NAFLD组合并症比较住院226例2型糖尿病患者中,合并NAFLD组患者的代谢综合征、高血压、糖尿病肾病、糖尿病周围神经病变、糖尿病外周血管病变、糖尿病视网膜病变的患病率高于无NAFLD组,两组中代谢综合征、高血压、糖尿病肾病、糖尿病周围神经病变、糖尿病外周血管病变、糖尿病视网膜病变的患病率的差异具有统计学意义(P< 0.01)。两组中合并高血压的患病率的差异无统计学意义(P= 0.056),见表2。
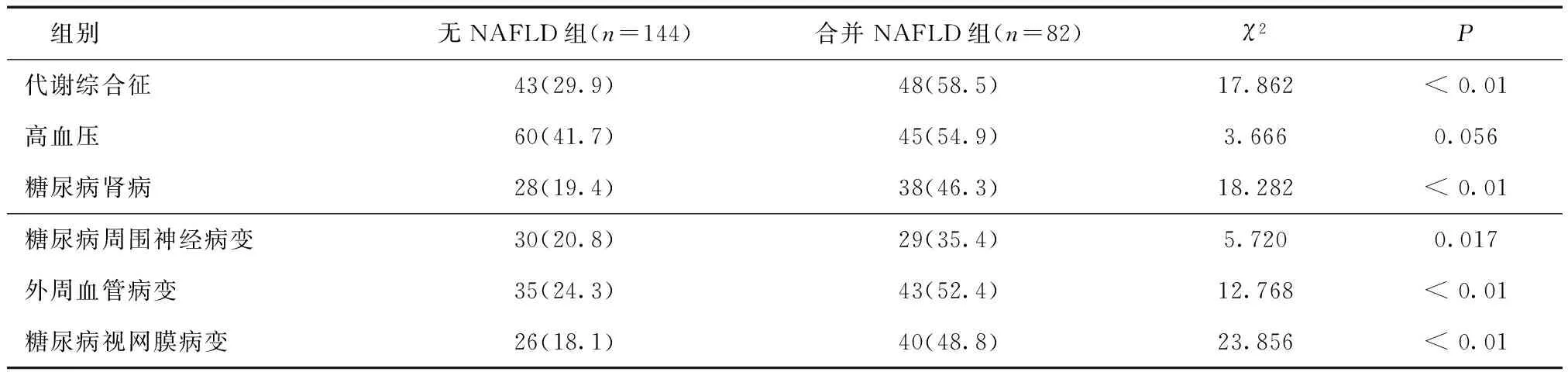
表2 两组合并症情况比较 [n(%)]
2.3NAFLD危险因素Logistic回归分析住院T2DM患者NAFLD的危险因素为BMI、TG、TC、HOMA-IR,见表3。

表3 NAFLD危险因素Logistic回归分析
3 讨论
随着社会经济的发展和生活方式的改变,T2DM、肥胖和代谢综合征全球患病率的逐年攀升,NAFLD呈现全球化流行的趋势[10,11],全世界NAFLD大约有10亿人[6],全球普通人群NAFLD的患病率从19%到46%[12,13],而且NAFLD的患病率随着肥胖的程度和患有糖尿病而增高。有研究显示,在2型糖尿病患者中NAFLD的患病率高达70%~90%[14,15],成为一个公共卫生问题,显著高于年龄、体重和性别相匹配的非糖尿病患者[16]。在有较高HbAlc的T2DM患者中,NAFLD与冠状动脉疾病独立相关[17]。
本研究以住院T2DM患者为研究对象,排除饮酒、病毒性肝炎、其他内分泌疾病所致脂肪肝等因素,超声诊断NAFLD的检出率为36.2%,男性患病率明显高于女性,这与国外研究男性脂肪肝发病率高[12]有一致性。考虑本研究女性平均年龄较大、病程长、且较多患者己接受较长时间的饮食、运动、调脂及降糖、降压等综合治疗,IR程度减轻,该作用超过雌激素降低对NAFLD发生发展的作用所致。
本研究对象包括新诊断和己诊断T2DM患者,新诊断糖尿病患者往往血糖处于较高水平且既往未经治疗,IR程度较重,已诊断糖尿病患者多为病程长、血糖控制不佳及合并并发症的患者,因此,NAFLD患病率高于一般人群患病率,但较国外研究中非酒精性脂肪肝患病率偏低。原因是本研究为回顾性分析,无法排除已经进行饮食控制、运动、降脂、降糖等改善IR的治疗而使NAFLD得到治疗的一部分患者。使用超声诊断脂肪肝只能在肝细胞脂肪聚集超过15%~20%的情况下[17,18],超声诊断脂肪肝敏感性为60%~94%,特异性为88%~95%[19]。因此,肝脏超声诊断肝脏脂肪含量较低时的脂肪肝具有较大的局限性,且中国人群BMI普遍低于西方人群等因素有关,统计数据与实际发病率可能有一定差距。
本研究中,合并NAFLD组患者的BMI、腰围、臀围、WHR、FINS、2 hINS、TG 、HDL-C、DBP之间的差异具有统计学意义(P< 0.05),上述指标均与IR密切相关。同时,NAFLD组患者合并代谢综合征、高血压、糖尿病周围神经病变、糖尿病肾病、糖尿病视网膜病变及糖尿病外周血管病变的比例明显高于无NAFLD组,这也间接证实了脂肪肝与IR密切相关,与国外研究有一致性[13]。本组资料的糖尿病的合并症的患病率处于偏高水平,考虑本文为回顾性分析,其对象为住院的T2DM患者,其病程长、病情重可能导致并发症患病率较高;另外与对象的选择、样本数量的大小、糖尿病慢性并发症诊断标准的差异、人种的差异、血压控制水平等因素也有一定的关系。本研究中住院T2DM患者NAFLD的危险因素为BMI、TG、TC、HOMA-IR,更提示要积极控制体重、血脂及改善IR。
综上所述,在T2DM患者中,在积极控制血糖的同时,应积极减轻体重,控制饮食、适当运动、改善IR,纠正脂代谢紊乱,以减少非酒精性脂肪肝的发生率。
[1] Pais R,Charlotte F,Fedchuk L,et al.LIDO Study Group.A systematic review of follow-up biopsies reveals disease progression in patients with non-alcoholic fatty liver[J].Journalof Hepatology,2013,59(3): 550-556.
[2] H Tilg,AR Moschen,M Roden.NAFLD and diabetes mellitus[J].Nature Reviews Gastroenterology & Hepatology,2017,14 (1) :32.
[3] 包明晶,吴冀川,杨艳,等.西格列汀与甘精胰岛素应用于二甲双胍控制不佳的2型糖尿病合并非酒精性脂肪肝病的疗效及安全性比较[J].实用医院临床杂志,2014,11(1):70-72.
[4] Fan JG,Falrell GC.Epidemiology of non-alcoholic fatty liver disease in China[J].Journalof Hepatology,2009,50(1):204-210.
[5] FedericoA,Dallio M,MasaroneM,et al.The epidemiology of non-alcoholic fatty liver disease and its-connection with cardiovascular disease: role of endothelial dysfunction[J].European Review for Medical & Pharmacologicalsciences,2016,20 (22) :4731-4741.
[6] Loomba R,Sanyal AJ.The global NAFLD epidemic[J].Nat RevGastroenterol Hepatol,2013,10(11): 686-690.
[7] 中华医学会肝病学分会脂肪肝和酒精性肝病学组.非酒精性脂肪性肝病诊疗指南(2010年修订版)[J].中华肝脏病杂志,2010,18(3):163-166.
[8] 中华医学会糖尿病学分会代谢综合征研究协作组.中华医学会糖尿病学分会关于代谢综合征的建议[J].中华糖尿病杂志,2004,12(3):156-161.
[9] 中华医学会糖尿病学分会.中国2型糖尿病防治指南2013年版[J].中国糖尿病杂志,2014,30(8):447-498.
[10]Machado MV,CortezPinto H.Non-alcoholic fatty liver disease: What the clinician needs to know[J].World J Gastroenterol.2014,20(36): 12956-12980.
[11]Dabelea D,Pihoker C,Talton JW,et al.Etiological approach to characterization of diabetes type: the SEARCH for Diabetes in Youth Study[J].Diabetes Care,2011,34(7): 1628-1633.
[12]Lazo M,Hernaez R,Eberhardt MS,et al.Prevalence of nonalcoholic fatty liver disease in the United States: the Third National Health and Nutrition Examination Survey,1988-1994[J].Am J Epidemiol,2013,178(1): 38-45.
[13]Amirkalali B,Poustchi H,Keyvani H,et al.Prevalence of non-Alcoholic fatty liver disease and its predictors in north of Iran[J].Iran J Public Health,2014,43(9):1275-1283.
[14]Williamson RM,Price JF,Glancy S,et al.Edinburgh Type 2 Diabetes Study Investigators.Prevalence of and risk factors for hepatic steatosis and nonalcoholic fatty liver disease in people with type 2 diabetes: the Edinburgh Type 2 Diabetes Study[J].Diabetes Care,2011,34(5): 1139-1144.
[15]高鑫.提高对非酒精性脂肪性肝病的认识,早期防治代谢紊乱[J].中华内分泌代谢杂志,2010,26(7): 529-530.
[16]Kotronen A,Juurinen L,Hakkarainen A,et al.Liver fat is increased in type 2 diabetic patients andunder-estimated by serum alanine aminotransferase compared with equally obese nondiabetic subjects[J].Diabetes Care,2008,31(1):165-169.
[17]Kwak MS,Yim JY,Kim D,et al.Nonalcoholic fatty liver disease is associated with coronary artery calcium score in diabetes patients with higher HbA1c[J].Diabetol Metab Syndr,2015,7(1): 1-6.
[19]Joy D,Thava VR,Scott BB.Diagnosis of fatty liver disease:is biopsy necessary[J].Eur J Gastroenterol Hepatol,2003,15(15): 539-543.
Analysisoftheclinicalfeaturesandcomplicationsofnon-alcoholicfattyliverdiseaseinpatientswithtype2diabetesmellitus
ZHOUHui,LIPeng-qiu,ZHANGXue-jun,XIANYang,WUJi-chuan,BAOMing-Jing,YANGYan,ZHANGLei,ZHUXian-jun
(DepartmentofEndocrinology,SichuanAcademyofMedicalSciences&SichuanProvincialPeople’sHospital,Chengdu610072,China)
LIPeng-qiu
ObjectiveTo explore the prevalence,clinical features,complications and relative factors of non-alcoholic fatty liver diseases (NAFLD) in inpatients with type 2 diabetes mellitus (T2DM).MethodsThe data of clinical examinations,liver ultrasound examination and biochemical tests of 226 inpatients with T2DM were retrieved to analyze the prevalence of NAFLD,clinical features and complications.ResultsIn the 226 patients,there were 82 suffering NAFLD (36.2%).Of the 82 patients,26 had one or more than one elevated liver enzymes (31.7%).The prevalence of NAFLD in male patients was higher than that in female patients (39.3%vs.33.6%).The parameters such as BMI,waist circumference,hip circumference,WHR,FINS,PINS,TG,uric acid and DBP in the patients with NAFLD were higher but HDL-C was lower than those in the patients without NAFLD (P< 0.05).Moreover,the incidence of complications such as metabolic syndrome,hypertension,diabetic neuropathy,diabetic nephropathy and diabetic vascular complications in the patients with NAFLD were higher than that in the patients without NAFLD.ConclusionInpatients with T2DM have a higher prevalence of NAFLD in which the prevalence in male patients is higher than that in the female patients.T2DM patients with NAFLD have a higher incidence of complications.
Type 2 diabetes;Non-alcoholic fatty liver disease;Prevalence;Clinical feature;Complications
李蓬秋
R587.1;R575.5
A
1672-6170(2017)05-0196-04
2017-01-23;
2017-05-22)
