Salter及Pemberton截骨术治疗发育性髋关节发育不良疗效对照
2017-09-03罗义王林陈梦婕王一臣王隼
罗义 王林 陈梦婕 王一臣 王隼
(上海市儿童医院骨科,上海 200062)
Salter及Pemberton截骨术治疗发育性髋关节发育不良疗效对照
罗义 王林 陈梦婕 王一臣 王隼
(上海市儿童医院骨科,上海 200062)
目的:对比Salter及Pemberton截骨术治疗发育性髋关节发育不良(Developmental dysplasia of the hip,DDH)的疗效,为DDH方案选择提供参考。方法:49例接受Salter截骨术(Salter组)患儿和45例接受Pemberton截骨术患儿均接受为期2年的随访,主要观察其临床疗效、并发症发生情况及手术前后影像学指标变化,并进行组间比较。结果:与术前相比,两组患儿术后12周CE角、髋臼深度均增加,AI角均下降;Pembert组术前AI角大于Salter组,差异有统计学意义(P<0.05)。Salter组、Pemberton组Severin髋关节X线评级以及McKay髋关节功能评级优良率比较,差异无统计学意义(P>0.05)。两组患者术后中远期并发症发生率比较,差异无统计学意义(P>0.05)。结论:Salter及Pemberton截骨术治疗DDH均有着确切的疗效与良好的安全性,较Salter术式而言,Pemberton截骨术的适应证更宽且创伤更小,适合作为首选术式。
Salter截骨术;Pemberton截骨术;发育性髋关节发育不良
发育性髋关节发育不良(Developmental dysplasia of the hip,DDH)是儿童最常见的先天性下肢骨关节畸形疾病之一,以出生后股骨头和髋臼在发育和解剖关系中出现一系列异常为主要表现,致残率极高[1]。对于月龄≥18个月或保守治疗失败的DDH患儿而言,外科截骨术是恢复髋关节正常发育趋势的唯一手段,但当前临床常用的Salter截骨术存在创伤大、禁忌证多的弊端,无法满足全部DDH患儿的治疗需要[2]。21世纪初,有学者推荐将Pemberton截骨术用于DDH的治疗,期望发挥其创伤小、对骨盆形状及容积影响小的优势,达到更为安全、可靠的治疗效果[3]。此次研究就Salter及Pemberton两种截骨术治疗DDH的疗效与安全性进行了对比。
1 资料与方法
1.1 一般资料
整理分析2012年3月至2015年3月我院治疗的DDH患儿资料,排除合并多关节挛缩者及随访时间不足或临床资料不完整者94例患儿入组,其中49例接受Salter截骨术(Salter组),45例接受Pemberton截骨术(Pemberton组)。患儿年龄1.5~6岁,Tonnis脱位分级[4]Salter组Ⅲ级41(83.67%)、Ⅳ级23(46.94%);Pemberton组Ⅲ级38(84.44%)、Ⅳ级20(44.44%)。一般临床资料组间比较,差异无统计学意义(P>0.05)。
1.2 手术方法
Salter组患儿行Salter骨盆截骨术,取Bikini切口或改良Smith-Peterson切口入路,使髂骨内外板显露,依次实施股直肌直头切断、髂腰肌松解、髋关节囊切开,清除髋臼内软组织,复位、紧缩圆韧带。使用线锯由坐骨切迹至髂前下棘将髂骨切断,而后撑开截骨间隙,向前、外、下翻转截骨远端,根据实际情况决定是否需行股骨截骨或骨块植入[5]。术毕以可吸收棒或克氏针固定截骨部位,术后以外展支具固定手术区域,术后4~6周行床上髋关节功能锻炼及下肢关节功能恢复器(CPM)训练,术后3个月确认截骨愈合后可下地锻炼。
Pemberton组患儿行Pemberton髋臼成形术,入路及解剖分离操作同Salter术式,复位、紧缩圆韧带后,于髋臼上缘约1 cm处标记髂骨内外板截骨线,由髂前上下棘之间开始弧形平行于关节囊上缘至髋臼后下方坐骨体Y形软骨处为止[6],而后沿截骨线,使用10 mm宽弧形骨刀完成截骨,此后处理同Salter组。
1.3 观察指标
分别于术前、术后12周拍摄X线片观察中心边缘角(CE角)、髋臼指数(AI角)及髋臼深度。
于术后12个月依据McKay髋关节功能评级[7]和Severin髋关节X线评级[8]评价临床疗效。优:髋臼、股骨头发育正常,CE角>30°;良:髋臼、股骨头轻度变形,中心性复位,CE角>25°;中:髋臼发育不良,Shentong氏线连续,CE角<20°;差:髋关节半脱位,Shentong氏线不连续或再脱位。两种评级的优良率均以(优+良)/总例数×100%计算。
1.4 统计学分析
对本临床研究的所有数据采用SPSS18.0进行分析,性别、病变位置、优良率等计数资料以(n/%)表示,并采用χ2检验,年龄、影像学指标等计量资料以(表示,并采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 影像学指标变化
与术前相比,两组患儿术后12周CE角、髋臼深度均增加,AI角均下降;Pembert组术前AI角大于Salter组,差异有统计学意义(P<0.05)。见表1。
表1 两组患儿影像学指标变化比较
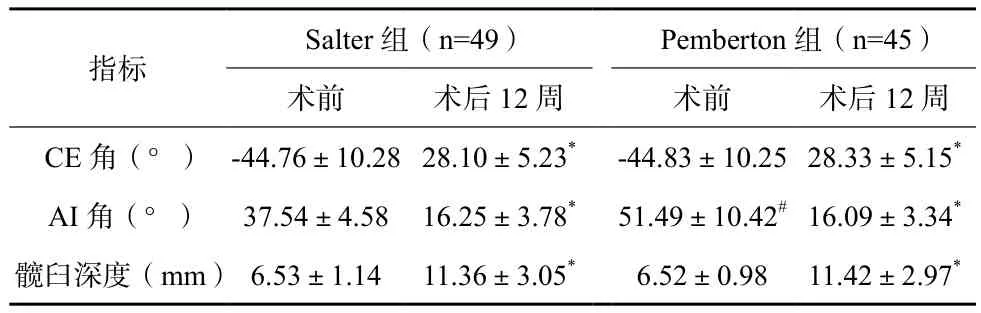
表1 两组患儿影像学指标变化比较
注:与术前比较,*P<0.05;与观察组比较,#P<0.05
指标Salter组(n=49)Pemberton组(n=45)术前术后12周术前术后12周CE角(°)-44.76±10.28 28.10±5.23*-44.83±10.25 28.33±5.15*AI角(°)37.54±4.5816.25±3.78*51.49±10.42#16.09±3.34*髋臼深度(mm)6.53±1.1411.36±3.05*6.52±0.9811.42±2.97*
2.2 临床疗效及并发症
两组Severin髋关节X线评级以及McKay髋关节功能评级优良率比较,差异无统计学意义(P>0.05)。见表2。

表2 两组患儿术后12个月评级比较(n/%)
两组患者术后均未见短期并发症发生,Salter组随访期间发生再脱位1例、髋关节骨性关节炎1例,Pemberton组随访期间发生股骨头缺血性坏死1例、髋关节骨性关节炎1例,两组患者术后中远期并发症发生率比较,差异无统计学意义(P>0.05)。
3 讨论
DDH的特点为初生时股骨头即部分脱出髋臼,病变可累及髋臼、股骨头、关节囊和髋关节周围组织[9]。随着医学界对DDH生物力学改变和病理特点认识的不断加深,其手术治疗方案呈多样化[10]。此次研究就Salter及Pemberton截骨术进行了对照分析,结果表明两种术式具有相近的疗效,且术后中远期并发症发生率相仿。DDH病理改变的关键为髋臼较正常者向前、向外凸出,以及髋臼对股骨头的前外缘包容性不佳[11]。随着病程的进展,股骨头前方无法得到良好覆盖可导致股骨干颈干角逐渐变大、前倾角逐渐变小,此时股圆韧带愈发松弛、变细变长,关节囊亦呈变厚、变大趋势[12]。Salter术式以使截骨远端的髋臼以未闭合的耻骨联合为轴心,将其向前、外、下方向旋转,以达到整体改变髋臼方向的目的,从而使股骨头各方向的运动能很好地被髋臼所覆盖,但由于真臼偏向内下方,术中清理髋臼时暴露困难,往往造成瘢痕组织彻底清除受限,加之真臼清理时需完全切除关节盂唇以确保股骨头完全放入,均造成手术难度上升、手术禁忌证增多[13-14]。因此,在多年临床实践的病例积累中,越来越多的学者发现,Salter截骨术治疗DDH存在较为明显的局限性,甚至可能影响治疗效果[15]。
与Salter术式相比,Pemberton截骨术仅需在关节囊周围截骨,无需实施患侧髂骨完全截断,能够有效解决因患儿髂骨骨板较薄、压力承受能力弱所致固定困难、替代骨愈合差、骨盆生理结构破坏明显的弊端[16]。但也有学者认为,虽然Pemberton术式对骨盆稳定性影响更小,但可能无法达到成形后的髋臼对股骨头的满意覆盖,从而影响治疗效果[17]。本研究并未发现Pemberton术式对患儿预后质量的不良影响,考虑与患儿年龄较小且基本未见头大臼小病理改变有关。此外,在影像学指标的比较中,可以发现,Pemberton组患儿术前AI角大于Salter组,说明Pemberton术式有着更大的术前AI角适用范围,这主要得益于Pemberton截骨术不仅能够改变髋臼方向,还可调节髋臼形状的优势,而Salter截骨术仅可改变髋臼方向,在矫正AI角方面存在局限性[18]。
此次研究的局限性在于未将大龄(7~14岁)患儿纳入回顾性分析,故无法明确Salter及Pemberton截骨术对于错过最佳时机的DDH患儿的治疗效果与安全性。总体而言,Salter及Pemberton截骨术治疗DDH均可在保证安全性的前提下取得满意的效果,而Pemberton术式的术前AI角适用范围更宽,故在DDH的治疗中具有更高的应用价值。
[1] BAYHAN I A, BENG K, YILDIRIM T, et al. Comparison of Salter osteotomy and Tonnis lateral acetabuloplasty with simultaneous open reduction for the treatment of developmental dysplasia of the hip: midterm results[J]. J Pediatr Orthop B, 2016, 25(6): 493-498.
[2] WANG C W, WANG T M, WU K W, et al. The comparative, long-term effect of the Salter osteotomy and Pemberton acetabuloplasty on pelvic height, scoliosis and functional outcome[J]. Bone Joint J, 2016, 98(8): 1145-1150.
[3] 孙付杰, 汪明星, 张振华, 等. 髋臼成形联合股骨近端截骨治疗发育性髋关节脱位[J]. 实用骨科杂志, 2016, 22(7): 595-597.
[4] MURPHY R F, KIM Y J. Surgical Management of Pediatric Developmental Dysplasia of the Hip[J]. J Am Acad Orthop Surg, 2016, 24(9): 615-624.
[5] GARDNER R O E, ALSHRYDA S, KELLEY S P, et al. Evidence-Based Management of Developmental Dysplasia of the Hip[M]//Paediatric Orthopaedics. Springer International Publishing, 2017: 27-42.
[6] 赵雄, 马益善, 陆清达, 等. 固骼生联合自体髂骨在发育性髋关节脱位患儿行髋臼截骨术中的应用[J]. 中华骨科杂志, 2015,35(1): 62-67.
[7] BAKI M E, BAKI C, HAFIZ AYDIN B A, et al. Single-stage medial open reduction and Pemberton acetabuloplasty in developmental dysplasia of the hip[J]. J Pediatr Orthop B, 2016, 25(6): 504.
[8] CASTAÑEDA P, VIDAL-RUIZ C, MÉNDEZ A, et al. How Often Does Femoroacetabular Impingement Occur After an Innominate Osteotomy for Acetabular Dysplasia?[J]. Clin Orthop Relat Res, 2016, 474(5): 1209-1215.
[9] CAI Z, LI L, ZHANG L, et al. Dynamic long leg casting fixation for treating 12-to 18-month-old infants with developmental dysplasia of the hip[J]. J Int Med Res, 2017, 45(1): 272-281.
[10] 李海冰, 李明, 瞿向阳, 等. 切开复位, Salter 骨盆截骨联合股骨近端旋转短缩截骨术治疗儿童发育性髋关节脱位的疗效分析[J]. 重庆医科大学学报, 2015, 40(5): 793-797.
[11] KOTHARI A, GRAMMATOPOULOS G, HOPEWELL S, et al. How Does Bony Surgery Affect Results of Anterior Open Reduction in Walking-age Children With Developmental Hip Dysplasia?[J]. Clin Orthop Relat Res, 2016, 474(5): 1199-1208.
[12] KOBAYASHI D, SATSUMA S, KINUGASA M, et al. Does Salter innominate osteotomy predispose the patient to acetabular retroversion in adulthood?[J]. Clin Orthop Relat Res, 2015, 473(5): 1755-1762.
[13] 徐超, 严亚波, 赵天峰, 等. 单侧发育性髋关节脱位患儿早期进行Pemberton截骨术后的足底压力分析[J]. 医用生物力学, 2015, 30(4): 332-338.
[14] SANKAR W N. Surgical Technique: Anterior Open Reduction for Developmental Dysplasia of the Hip and Salter Innominate Osteotomy[M]//Hip Arthroscopy and Hip Joint Preservation Surgery. Springer New York, 2015: 429-438.
[15] 仲肇平, 彭琳瑞, 任荣,等. 应用Salter骨盆截骨术治疗儿童DDH[C]// 浙江省骨科学学术年会. 2015.
[16] 边臻, 朱振华, 郭源, 等. Salter截骨术与Pemberton截骨术治疗2~3岁发育性髋关节脱位的疗效分析[J]. 中华骨科杂志, 2015, 35(9): 935-941.
[17] KOTLARSKY P, HABER R, BIALIK V, et al. Developmental dysplasia of the hip: What has changed in the last 20 years?[J]. World J Orthop, 2015, 6(11): 886.
[18] TANG H C, LEE W C, KAO H K, et al. Surgical outcomes of developmental dysplasia of the hip with or without prior failed closed reduction[J]. J Pediatr Orthop, 2015, 35(7): 703-707.
R726.8
A
2095-5200(2017)04-021-03
10.11876/mimt201704010
上海市科学技术委员会“科技创新行动计划”科普项目指南(编号:16DZ2346500),上海交通大学医工交叉研究基金资助(编号:YG2015QN26)。
罗义,硕士,主治医师,研究方向:儿童骨科临床与基础研究,Email:luo@shzcvldren.com.cn。
王隼,本科,副主任医师,研究方向:儿童先天性畸形与创伤的研究,Email:wang@shchildren.com.cn。
