917例儿童死亡病例分析
2017-08-16王兴勇余孟妮范延婷
黄 敏,王兴勇,余孟妮,刘 芹,范延婷
(重庆医科大学附属儿童医院PICU科/儿童发育疾病研究教育部重点实验室/儿童发育重大疾病国家国际科技合作基地/儿科学重庆市重点实验室,重庆 400014)
917例儿童死亡病例分析
黄 敏,王兴勇△,余孟妮,刘 芹,范延婷
(重庆医科大学附属儿童医院PICU科/儿童发育疾病研究教育部重点实验室/儿童发育重大疾病国家国际科技合作基地/儿科学重庆市重点实验室,重庆 400014)
目的 分析2005-2014年该院儿科重症监护病房(PICU)病死患儿的临床特征,为提高PICU医疗质量及降低患儿病死率提供重要依据。方法 收集2005年1月至2014年12月该院PICU 917例死亡病例的临床资料,分析其年龄、住院时间、死亡时间、转入科室等分布特征,并进行死因分析。结果 2005-2014年该院PICU 917例死亡病例主要死亡原因前10位依次为先天性畸形,传染病,呼吸系统疾病,损伤与中毒,消化系统疾病,肿瘤,症状、体征和临床与实验室异常所见不可归类在他处者,循环系统疾病,神经系统疾病,血液系统疾病。2010-2014年感染性疾病的构成比较2005-2009年降低,非感染性疾病构成比升高,差异有统计学意义(χ2=26.29,P=0.00),但脓毒血症、手足口病呈上升趋势。结论 先天性畸形是该院PICU患儿的第1位死亡原因,降低儿童病死率的关键是减少先天性畸形患儿的出生。
重症监护病房,儿科;死亡原因;死亡率;死亡模型
随着医疗条件和医疗技术的提高,全球儿童的死亡率下降明显,据世界卫生组织报道,全球5岁以下儿童死亡率降低了约53%,但仍未实现在2015年全球儿童死亡率较1990年减少三分之二的千年发展目标[1],全世界各国仍需为降低儿童死亡率而努力。多项研究均报道,我国医院住院患者及儿科重症监护病房(PICU)病死率呈逐年下降趋势[2-4]。分析每年的死亡人数和死亡原因,有助于卫生管理者确定其所侧重的公共卫生政策是否正确[5]。本院是中国西南地区最大的儿童医疗中心,本文就2005年1月至2014年12月10年间本院PICU死亡病例的临床特征加以分析,以总结经验,分析死亡病例的分布特点,了解死亡原因,提高PICU医疗质量,为降低儿童死亡率提供依据。
1 资料与方法
1.1 一般资料 收集本院病案统计室2005年1月至2014年12月出院患儿的住院病历首页管理系统产出的报表,通过病历调阅系统查看患者的病历资料。
1.2 方法
1.2.1 数据收集及死因分类 将2005年1月至2014年12月PICU病死患儿的住院病历作为分析材料,收集患儿的年龄、性别、家庭住址、住院时间、死亡时间、转入科室、死亡模型、死亡原因等相关信息,用Excel表格录入收集的数据。死因分类根据国际疾病分类(ICD-10)方法,以病案首页第一诊断进行统计。本研究通过本院伦理委员会审批。
1.2.2 死亡模型建立 根据死亡病例死亡时的情况将其分为3类[6]:(1)抢救失败;(2)放弃抢救;(3)阻挡或主动撤销生命支持治疗。抢救定义为死亡前曾使用心肺复苏术、肾上腺素或电除颤来维持心跳和呼吸稳定;生命支持受限的定义较为广泛,包括放弃抢救、阻挡或主动撤销生命支持治疗;阻挡或主动撤销生命支持治疗定义为死亡前曾受到除心肺复苏外的其他影响生命的治疗限制。
1.3 统计学处理 采用SPSS17.0统计软件进行统计分析,计数资料以例数或百分率表示,采用χ2趋势检验进行分析,以P<0.05为差异有统计学意义。
2 结 果
2.1 一般情况 2005年1月至2014年12月本院PICU共收治患儿4 076例,死亡917例,其中弃婴5例,本地580例,外地332例;农村610例,城市302例(5例弃婴家庭住址无法统计);男559例,女358例;每年的住院人数、死亡人数见图1。2005-2009年住院患儿1 776例,死亡358例,病死率为20.16%;2010-2014年住院患儿2 300例,死亡559例,病死率为24.30%;PICU近5年与既往5年病死率比较,差异有统计学意义(χ2=9.88,P=0.00)。
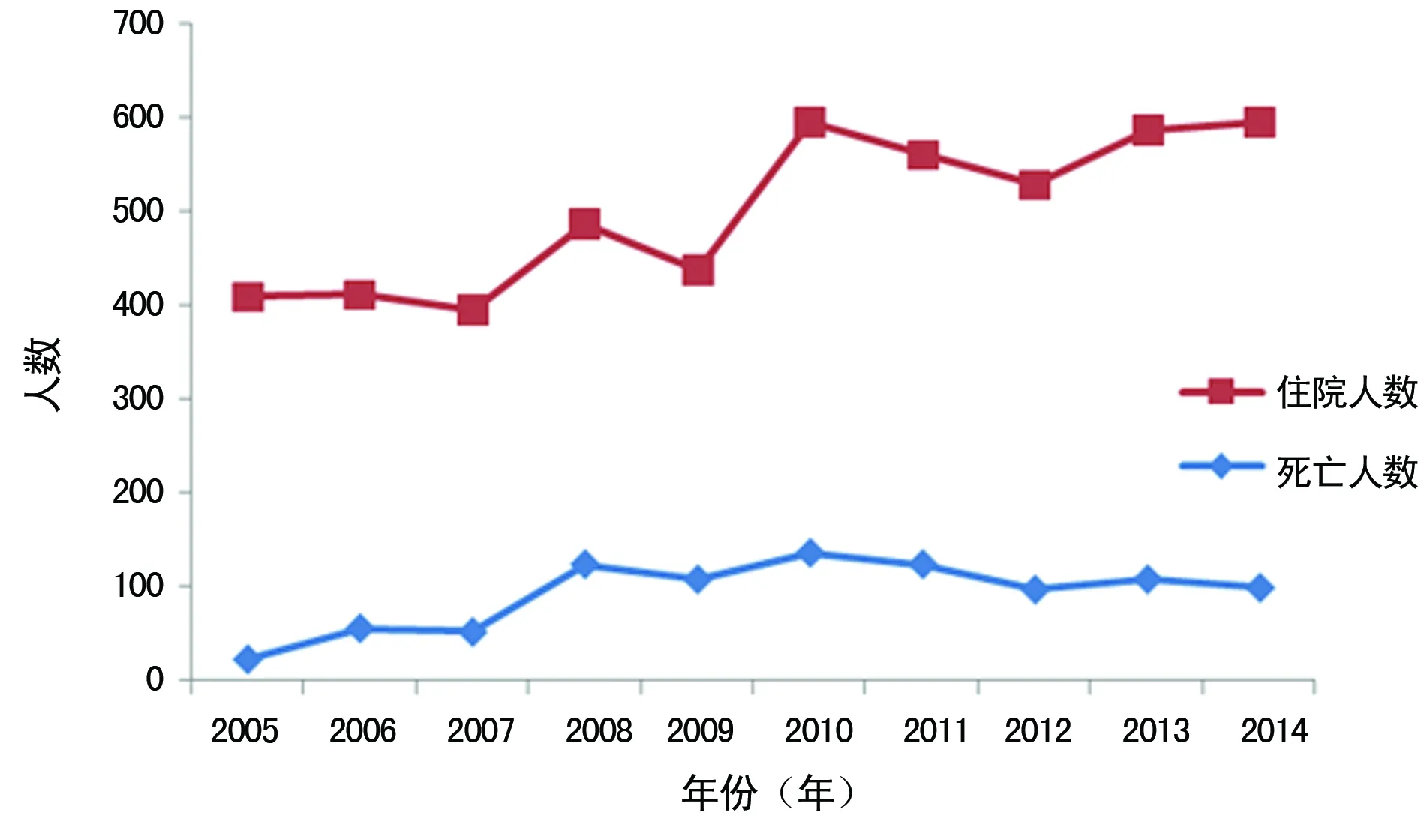
图1 2005-2014年本院PICU住院与死亡人数
2.2 死亡病例的年龄分布特点 2005-2014年本院PICU死亡病例共917例,年龄0~17岁,具体年龄构成见表1。
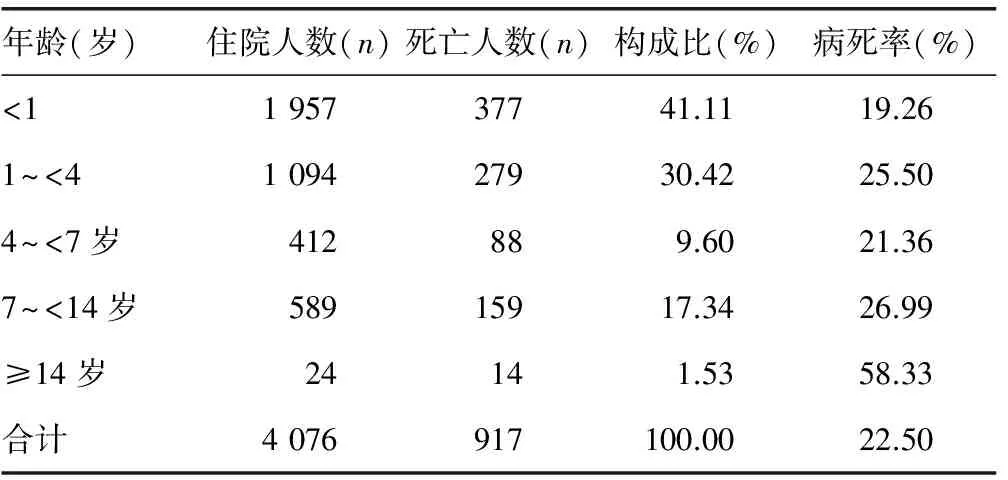
表1 2005-2014年本院死亡患儿年龄构成
2.3 死亡病例在PICU的住院时间分布特点 死亡病例主要集中在入住PICU 2 d以内,共525例,占全部死亡病例的57.25%;203例在入住PICU 2~<7 d死亡,占22.14%;167例在入住PICU 1周至1个月死亡,占18.21%;22例在入住PICU 1个月以上死亡,占2.40%。
2.4 死亡病例的死亡时间点分布特点 按照本院上下班时间,将1 d分为4个时间段,分别是8:00~<11:45、11:45~<14:00、14:00~<17:30、17:30至次日08:00,其中8:00~<11:45和14:00~<17:30这两个时间段是白班,即正常上班时间,11:45~<14:00和17:30至次日08:00是夜班,即值班时间。结果表明,值班期间死亡病例占总死亡病例的66.31%(608/917),其中11:45~<14:00占10.69%(98/917),17:30至次日08:00占 55.62%(510/917)。
2.5 死亡病例的转入科室分布特点 917例死亡病例中,344例由内科转入PICU,245例由外科转入,1例由康复科转入,327例(占35.66%)由门诊或急诊直接收入。
2.6 死亡模型 602例患儿抢救失败,占总死亡人数的65.65%;39例放弃抢救,占4.25%;276例阻挡或主动撤销生命支持治疗,占30.10%。本院PICU最常见的生命支持受限依次为主动撤销生命支持治疗,占79.05%(249/315);心肺复苏,占12.38%(39/315);机械通气,占2.86%(9/315);血液净化或滤过,占2.22%(7/315);不愿完善相关检查及不愿手术等,占3.49%(11/315)。
2.7 抢救率与PICU住院时间的关系 根据死亡病例在PICU的住院时间,将其分为住院时间小于24 h,24~<48 h,2~<7 d,1周至1个月,大于1个月5组,抢救率分别为79.82%、62.84%、53.20%、54.49%、63.64%,差异有统计学意义(χ2=54.23,P=0.00),见图2。

图2 抢救率与住院时间的关系
2.8 死因分析 本院2005-2014年10年间PICU前10位死因疾病系统构成(按照ICD-10分类)见表2。前10位病因占总死亡人数的94.11%(863/917)。先天性畸形主要包括循环系统畸形和消化道畸形,分别占85.71%(168/196)、13.26%(26/196);其中,循环系统畸形主要为各种类型的先天性心脏病;消化道畸形主要包括食道闭锁9例(34.62%),肠闭锁、隔膜、肠旋转不良等肠发育畸形7例(26.92%),胆道闭锁4例(15.38%),脐膨出3例(11.54%)。传染病主要包括手足口病57例(36.30%)、病毒性脑炎26例(16.56%)、脓毒血症23例(14.65%)、结核病9例(5.73%)、感染性腹泻9例(5.73%)。呼吸系统疾病主要包括各种类型的肺炎104例(91.23%)。损伤与中毒患儿中96.08%(98/102)由意外引起。消化系统疾病主要是腹泻(29.82%)、肠穿孔(21.05%)、肝功能衰竭(12.28%)。肿瘤主要包括白血病32例(57.14%)、脑肿瘤6例(10.71%)、淋巴瘤4例(7.14%)。症状、体征和临床与实验室异常所见不可归类在他处者主要包括意识障碍、昏迷、抽搐原因待查16例(29.09%),休克13例(23.64%),占位性病变4例(7.27%)。循环系统疾病主要包括心肌炎21例(43.75%)、心肌病6例(12.50%)、颅内出血5例(10.42%)。神经系统疾病主要为中枢神经系统炎性疾病,包括颅内感染、脑干脑炎等共23例(51.11%)。血液系统疾病主要包括噬血细胞淋巴组织细胞增生综合征12例(36.36%)、免疫缺陷5例(15.15%)、全血细胞减少3例(9.09%)。
2.9 感染与非感染性疾病构成比较 将死亡病例按病因分为感染性疾病、非感染性疾病与诊断未明3类,2005-2009年感染性疾病占44.41%,非感染性疾病占50.84%,诊断未明占4.75%;2010-2014年分别占39.71%、51.88%、8.41%;2005-2009年与2010-2014年3种病因构成比比较,差异有统计学意义(χ2=26.29,P=0.00),见表3。
2.10 本院2005-2014年PICU患儿死亡原因变化 本院2005-2014年PICU患儿具体死亡原因见表4、5。比较2005-2009年与2010-2014年两个时间段的死亡原因,手足口病由2005-2009年的第10位死亡原因上升到2010-2014年的第4位,脓毒血症2010-2014年已上升为第5位死亡原因。

表2 本院2005-2014年PICU前10位死因(n=917)

表3 本院不同年份感染性疾病构成比较(n)
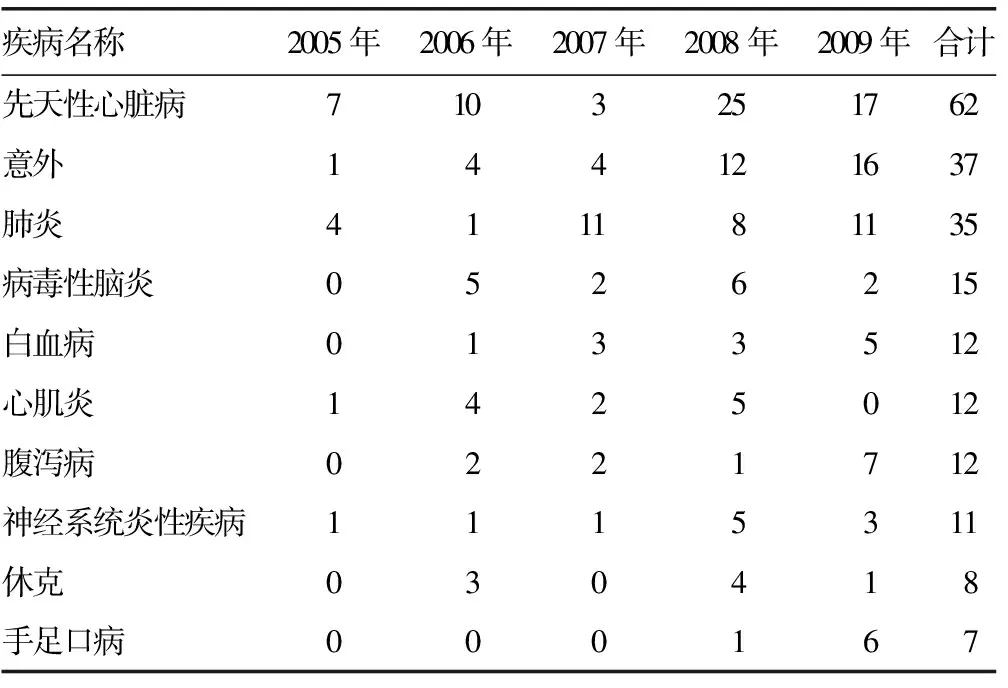
表4 2005-2009年前10位死亡原因(n)
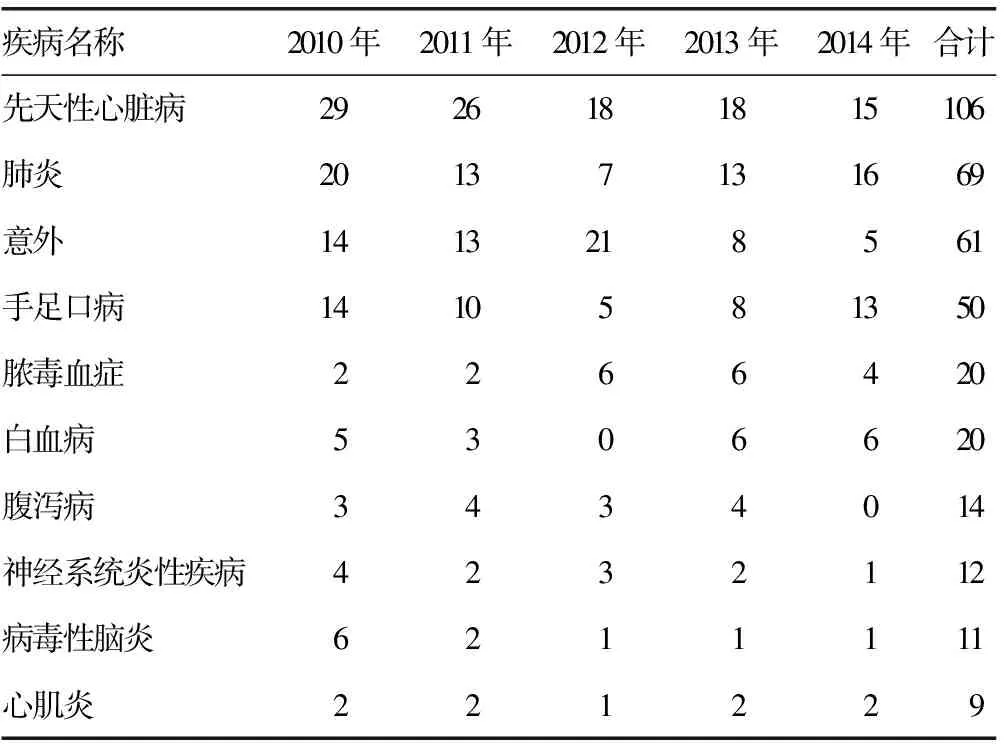
表5 2010-2014年前10位死亡原因(n)
2.11 意外原因分析 2005-2014年因意外死亡患儿共98例,其中车祸伤38例、中毒19例、高处坠落伤16例、溺水8例、误吸窒息5例、蜂蜇伤6例、其他意外6例。意外死亡者年龄主要分布在1~<4岁34例(34.69%)、7~<14岁31例(31.63%);男性患儿[55.10%(54/98)]多于女性[44.90%(44/98)];57.14%(56/98)发生在农村。
3 讨 论
3.1 PICU的病死率未呈现下降趋势 近10年,我国医疗水平得到明显提高,住院患者及PICU患者病死率均呈现逐年下降趋势[2-4]。但本组资料显示:本院PICU病死率未呈现下降趋势,这可能是因为本院每年诊治的危重症及疑难病例较一般医院多,这部分严重疾病的救治风险高,病死率较一般疾病高。国家整体医疗水平虽然在不断提升,但儿童死亡仍然较为常见,医生及家长均不能放松警惕。
3.2 PICU重点监护对象 本研究结果显示,死亡病例主要集中在入住PICU 2 d以内,占57.25%。由于儿科疾病起病急、变化快,因此进入PICU 2 d内需严密观察病情,紧紧把握关键的抢救时机。此外,分析死亡病例转入科室,327例(35.66%)由门诊或急诊直接收入PICU,说明该类患儿病情危重,应引起重点关注。
3.3 适当提高PICU夜班医护人员人数 本研究结果显示,总死亡病例的66.31%病死时间分布在值班期间,这可能与值班时间医生、护士人数较白班明显减少,以及值班时间偏长有关。过度紧张会导致个体疲乏、焦虑、压抑、工作能力下降,甚至身心衰竭等,这种现象称为工作倦怠。医生在我国属于“高风险”职业[7],工作量大对于医生的工作倦怠有显著正向作用[8],而医生一旦产生工作倦怠,将直接影响其所提供的卫生服务质量。因此,可适当增加PICU夜班医护人员人数,或者将17:30至次日08:00时间段分为两轮值班,以缩短每位医护人员的值班时间,降低劳动强度,改善因人员安排不合理造成的薄弱环节,减少医生工作倦怠的发生,这可能对降低PICU患儿病死率发挥一定的积极作用。
3.4 本院的死亡模型与国外差别较大 国外有研究将死亡模型分为抢救失败、放弃抢救、阻挡或主动撤销生命支持、脑死亡4种,各种模型所占百分比分别为52%、16%、20%、11%,主动撤销生命支持较为少见,最常见的生命支持受限治疗为正性肌力药物(55.0%)、心肺复苏(35.6%)、机械通气(31.0%)[6]。通过与本院PICU的死亡模型比较,发现二者差别较大。我国脑死亡立法还存在诸多挑战,暂未立法[9]。此外,抢救失败、放弃抢救、阻挡或者主动撤销生命支持3种模型所占比例亦不相同,且在本院主动撤销生命支持的治疗较常见,在917例患儿中有249例。
3.5 先天性畸形是儿童死亡的首位原因 肺炎是儿童最常见的死亡原因之一[4,10]。然而本研究结果显示,因先天性畸形死亡(196例,21.37%)是本院PICU患儿病死的首位原因,其中循环系统畸形占85.71%,主要为各种类型的先天性心脏病。但由于本文为单中心统计分析,具有一定的局限性,可进一步进行多中心的研究。近年来,出生缺陷问题日益突出[11-12],并且目前我国正全面放开二孩政策,新生儿数目在近几年将有明显增加。据报道,我国每年的出生人口数最高可达4 995万[13]。在这个关键时刻,国家卫生管理部门和医院等相关部门应加大孕产知识的宣传力度,提高孕龄期妇女对适龄生育的认识,宣传孕2~8周避免接触放射性物质与避免服用可能致畸药物,以及孕期定期产检、出生后及时筛查的重要性,使孕产妇积极主动参与到这个过程中来。
3.6 加强家长及儿童教育、避免意外发生 意外伤害是一个重要的公共卫生问题,其造成的寿命损失年和健康寿命损失年位于前列[14]。本文的死因分析发现,损伤与中毒是儿童第4位死亡原因,其中意外造成的损伤与中毒占96.08%,患儿年龄分布主要集中在1~<4岁(34.69%)、7~<14岁(31.63%)两个年龄段,属于幼儿期和学龄期儿童,男性患儿(55.10%)多于女性(44.90%),其中57.14%发生在农村,这与国内报道结果相似[15-16]。农村居住环境较差、防护设施少,父母文化程度较低、安全意识不够,加之农村留守儿童较多,更易发生意外。因此,加强对家长及儿童的安全教育,对降低儿童病死率有一定的积极作用。
3.7 感染性疾病的比例呈下降趋势,但重症感染却呈上升趋势 本研究结果显示,本院2010-2014年感染性疾病的构成比降低,但脓毒症等严重感染所致死亡在死因排序中呈现上升,这应该引起临床医生的重视。这一结果对我国抗菌药物滥用现象敲响了警钟。抗菌药物的广泛使用使感染性疾病的病死率明显下降,但滥用抗菌药物使细菌耐药率升高[17],对现有的抗菌药物不敏感,可造成不良后果。因此,应加强抗菌药物的管理,避免出现某些重症感染“无药可用”的窘境,这对降低PICU病死率有积极推进作用。
3.8 手足口病的危害不容忽视 本研究发现,本院2010-2014年PICU死因排序中手足口病上升幅度较大。有研究报道,手足口病已成为引起死亡的最常见传染病之一,占传染性疾病的36.31%[18-19]。目前,国内手足口病疫苗已上市,该疫苗的预防接种可能对降低儿童病死率发挥作用,尚需对该疫苗的预防效果做进一步研究。
综上所述,本院PICU患儿的首位死亡原因是先天性畸形,应采取积极有效的措施以减少先天性畸形患儿的出生,并及时发现与治疗已出生的先天性畸形患儿。此外,本院PICU死亡原因随时间发生变化,主要表现为感染性疾病的发生呈下降趋势,但脓毒血症呈明显的上升趋势,这为我国加强抗菌药物管理提供了一定的依据。本研究纳入病例数多,涉及的年限长,有一定的说服力,但是本研究为单中心的统计分析,尚需更多中心的数据分析。
[1]World Health Organization.Children:reducing mortality[EB/OL].(2016-09-01)[2017-03-15].http://www.who.int/mediacentre/factsheets/fs178/en/.
[2]林立,李昌崇,谢作楷,等.1998-2005年温州儿童医院住院死亡病例分析[J].中国实用儿科杂志,2007,22(5):380-382.
[3]陈付哲,潘家华,张慧芳,等.2006-2011年安徽省立医院儿科住院患儿病死率及病死原因分析[J].安徽医药,2013,17(2):263-265.
[4]李玖军,陈艳飞,林业鑫.2005-2012年中国医科大学附属盛京医院PICU 疾病谱分析[J].中国当代儿科杂志,2013,15(6):472-476.
[5]Rampatige R,Mikkelsen L,Hernandez B,et al.Hospital cause-of-death statistics:what should we make of them?[J].Bull World Health Organ,2014,92(1):3-3A.
[6]Althabe M,Cardigni G,Vassallo JC,et al.Dying in the intensive care unit:collaborative multicenter study about forgoing life-sustaining treatment in Argentine pediatric intensive care units[J].Pediatr Crit Care Med,2003,4(2):164-169.
[7]Yuan HF,Xu WD,Hu HY.Young Chinese doctors and the pressure of publication[J].Lancet,2013,381(9864):e4.
[8]那军,邢立莹,杨晓丽,等.职业风险、工作压力和组织公平对医生工作倦怠的影响[J].现代预防医学,2014,41(17):3105-3108.
[9]宋儒亮,袁强,李玲,等.中国“器官移植与脑死亡立法”的现状与挑战[J].中国循证医学杂志,2009,9(2):187-194.
[10]Wardlaw T,Salama P,Johansson EW,et al.Pneumonia:the leading killer of children[J].Lancet,2006,368(9541):1048-1050.
[11]中华人民共和国卫生部.中国出生缺陷防治报告(2012)[R/OL].(2012-09-04)[2017-03-18].http://www.moh.gov.cn/wsb/pxwfb/201209/55840/files/0af 7007b1a 68469 397531 b154d9425f9.pdf
[12]World Health Organization.Congenital anomalies[EB/OL].(2016-09-01)[2017-03-15].http://www.who.int/mediacentre/factsheets/fs370/en/.
[13]翟振武,张现苓,靳永爱.立即全面放开二胎政策的人口学后果分析[J].人口研究,2014,38(2):3-17.
[14]Zhou SC,Cai L,Wang J,et al.Measuring the burden of disease using disability-adjusted life years in Shilin County of Yunnan Province,China[J].Environ Health Prev Med,2011,16(3):148-154.
[15]方希敏,李原,钱江潮,等.2001-2007年温州市育英儿童医院住院死亡病例分析[J].中国妇幼保健,2010,25(2):181-183.
[16]Hu G,Baker SP,Baker TD,et al.Urban-rural disparities in injury mortality in China,2006[J].J Rural Health,2010,26(1):73-77.
[17]夏维,胡红兵,康世秀,等.2003-2006年湖北地区三级医院儿童感染大肠杆菌耐药性分析[J].中华医院感染学杂志,2008,18(10):1470-1473.
[18]Takahashi S,Liao Q,Van Boeckel TP,et al.Hand,foot,and mouth disease in China:modeling epidemic dynamics of enterovirus serotypes and implications for vaccination[J].PLoS Med,2016,13(2):e1001958.
[19]Wu JT,Jit M,Zheng Y,et al.Routine pediatric enterovirus 71 vaccination in China:a cost-effectiveness analysis[J].PLoS Med,2016,13(3):e1001975.
Analysis of 917 children dead cases
HuangMin,WangXingyong△,YuMengni,LiuQin,FanYanting
(DepartmentofPICU,Children′sHospitalofChongqingMedicalUniversity/MinistryofEducationKeyLaboratoryofChildDevelopmentandDisorders/ChinaInternationalScienceandTechnologyCooperationBaseofChildDevelopmentandCriticalDisorders/ChongqingKeyLaboratoryofPediatrics,Chongqing400014,China)
Objective To analyse clinical features of dead children in pediatric intensive care unit(PICU) of Children′s Hospital of Chongqing Medical University from 2005 to 2014.Methods Clinical data of 917 dead cases in PICU from January 2005 to December 2014 in this hospital were collected,then distribution characteristics of age,length of hospital stay,time of dead and transfer department were analysed.The death cause analysis was conducted as well.Results According to systematic classification of disease,the top 10 leading causes of death for 917 dead cases in PICU from 2005 to 2014 in this hospital were congenital deformity,infectious disease,respiratory disease,injury and poisoning,digestive system disease,tumor,symptoms,signs and abnormal clinical and laboratory findings not elsewhere classified,circulation system disease,nervous system disease,blood system disease.Compared with 2005-2014,the ratio of dead cases due to infectious diseases to the total cases was declined,while that due to non-infectious diseases was increased,there was statistically significant difference (χ2=26.29,P=0.00).Whereas,the ranks of septicopyemia and hand-foot-mouth disease in the rank order of death causes both were increased.Conclusion Congenital deformity is the first cause of death in PICU of this hospital.The key to cutting children′s mortality is to reduce newborn with congenital deformity.
intensive care units,pediatric;cause of death;mortality;model of death
黄敏(1989-),住院医师,在读硕士,主要从事急诊医学方面的研究。△
,E-mail:137183528@qq.com。
��·临床研究
10.3969/j.issn.1671-8348.2017.19.014
R720.5
A
1671-8348(2017)19-2638-04
2017-01-18
2017-04-06)
