单双倍血量换血治疗新生儿高胆红素血症的效果研究
2017-08-16杨丽莎郑显兰何华云陈新红李卓能
杨丽莎,郑显兰,何华云,陈新红,敖 沙,李卓能
(重庆医科大学附属儿童医院新生儿诊治中心二病房,重庆 40014)
单双倍血量换血治疗新生儿高胆红素血症的效果研究
杨丽莎,郑显兰△,何华云,陈新红,敖 沙,李卓能
(重庆医科大学附属儿童医院新生儿诊治中心二病房,重庆 40014)
目的 比较单、双倍血量换血在新生儿高胆红素血症中的治疗效果,明确单倍血量换血在减少内环境波动、降低换血相关并发症中是否具有明显优势。方法 回顾性分析该院新生儿诊治中心2013年12月至2014年12月行换血治疗的86例高胆红素血症患儿临床资料,以单位体质量换血量将其分为单倍换血量组(80~110 mL/kg,35例)及双倍换血量组(150~180 mL/kg,51例),比较两组换血前、后内环境的变化情况及不良事件的发生率。结果 (1)单倍换血量组与双倍换血量组的换血量分别为(98.16±10.75)、(157.78±7.37)mL/kg,胆红素换出率分别为(41.68±8.52)%、(50.22±13.14)%,换血时间分别为(85.60±18.66)、(118.22±24.81)min,两组胆红素换出率与换血时间比较,差异均有统计学意义(P<0.05)。(2)两组患儿换血后白细胞(WBC)、血小板(PLT)计数、血清总胆红素(TBIL)、清蛋白、血钾、血钠、血氯、血钙、碳酸氢盐(HCO3-)水平及pH值均低于换血前,红细胞(RBC)计数、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)及血糖水平均高于换血前,差异均有统计学意义(P<0.01),其中双倍换血量组换血后血糖、PLT、TBIL变化较单倍换血量组更大,差异有统计学意义(P<0.05)。两组患儿换血相关不良事件发生率比较,差异无统计学意义(P>0.05)。结论 与双倍量换血相比,单倍量换血对内环境影响较小,用血量及人力消耗较少,能明显降低血清胆红素水平,具有较好的临床应用价值。
高胆红素血症,新生儿;单倍量换血;临床效果
换血疗法以迅速降低血清胆红素水平为目的,同时可减少体内的抗体和致敏红细胞,减轻溶血程度,是治疗重度高胆红素血症的主要手段之一,在胆红素脑病的防治中具有十分重要的意义。其中换血量是影响换血疗效的重要因素,有分析显示换血量与换血后胆红素下降水平呈正相关[1],同时也有报道认为,换血量大也是并发症发生率高的主要原因,减少换血量不仅可以取得较好的治疗效果,也可以减少并发症的发生[2]。但来自Cochane的系统评价表明,目前换血量的选择还缺乏足够的循证依据,有待进一步研究[3]。为了解不同换血量下患儿的治疗效果,笔者回顾性分析了2013年12月至2014年12月于本科室行换血治疗的高胆红素血症患儿临床资料,旨在为安全、有效地开展该项技术提供依据。
1 资料与方法
1.1 一般资料 选取2013年12月至2014年12月于本院新生儿诊治中心行换血治疗的高胆红素血症患儿为研究对象,进行回顾性分析。纳入标准:(1)血清总胆红素(TBIL)达到或超过2004年美国儿科学会推荐的换血参考标准[4];(2)住院期间接受换血治疗者;(3)胎龄大于或等于35周。排除标准:(1)换血前已有明显胆红素脑病表现者;(2)严重的全身感染或先天畸形者;(3)同一患者第2次换血的临床资料;(4)重要临床资料数据不全者。共86例患儿纳入本研究,男47例,女39例;平均胎龄(38.58±1.60)周;平均日龄(3.85±2.95)d;平均体质量(3.11±0.49)kg;引起高胆红素血症的原因:ABO溶血51例(59.30%),RH溶血7例(8.13%),G6-PD缺陷2例(2.33%),其他原因26例(30.23%)。根据换血量将患儿分为两组,分别为单倍换血量组(35例)和双倍换血量组(51例)。本研究通过本院伦理委员会审批。两组性别、日龄、胎龄、体质量等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 换血治疗方法 参照新生儿高胆红素诊治指南[5],凡是达到换血指征的患儿常规进行术前沟通,待家属签字同意后予以换血治疗。血源选择按照指南执行,换血量以单倍80~110 mL/kg、双倍150~180 mL/kg计算。所有病例均采用手动外周动静脉双管同步换血法,换血速度为3~5 mL/min,换血前后均从动脉端抽取约10 mL血液检测胆红素、肝肾功能、血气、血糖、电解质等指标,换血过程中严密监测生命体征、面色、血氧饱和度等变化。换血完毕后入住重症监护室予以蓝光光疗、碱化血液、清蛋白输入等治疗措施。
1.2.2 观察指标 收集两组患儿的一般资料、血常规、肝功能、电解质、凝血功能、血气、血糖等内环境指标。比较以下内容:(1)两组患儿换血前后内环境的变化情况;(2)两组患儿换血前后内环境指标的变化幅度大小(△T=换血前T-换血后T);(3)不良事件发生率。不良事件定义:换血前不存在,换血中或换血后7 d内发生的与换血相关的任何一种并发症,包括呼吸暂停或衰竭、急性肾衰竭、坏死性小肠结肠炎(necrotizing enterocolitis,NEC)、休克、心力衰竭或心脏骤停、死亡等[6]。
2 结 果
2.1 两组换血治疗情况比较 86例患儿平均换血量为(133.51±30.76)mL/kg,其中单倍换血量组为(98.16±10.75)mL/kg,双倍换血量组为(157.78±7.37)mL/kg;换血后患儿胆红素平均下降(232.00±110.19)μmol/L,平均胆红素换出率为46.75%,单倍换血量组与双倍换血量组胆红素换出率分别为(41.68±8.52)%、(50.22±13.14)%,比较差异有统计学意义(t=-3.66,P=0.00);单倍换血量组与双倍换血量组换血时间分别为(85.60±18.66)、(118.22±24.81)min,比较差异有统计学意义(t=-6.60,P=0.00);患儿平均住院时间为(9.07±3.69)d。86例患儿中治愈出院71例,好转出院15例,无死亡病例。
2.2 两组换血前后各项内环境指标比较 换血前,两组患儿血清TBIL水平比较,差异有统计学意义(t=-4.20,P=0.00);其余各项内环境指标比较,差异均无统计学意义(P>0.05)。组内分析显示:两组换血后白细胞(WBC)计数、血小板(PLT)计数、TBIL、清蛋白、血钾、血钠、血氯、血钙、碳酸氢盐(HCO3-)水平及pH值均低于换血前,红细胞(RBC)计数、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、血糖水平均高于换血前,差异均有统计学意义(P<0.01);两组换血前后血红蛋白(Hb)与血乳酸(LAC)水平、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)比较,差异均无统计学意义(P>0.05),见表1。组间分析显示:与单倍换血量组比较,双倍换血量组换血后PLT、TBIL、血糖变化更大,差异有统计学意义(P<0.05),见表2;其余各项指标比较,差异均无统计学意义(P>0.05)。
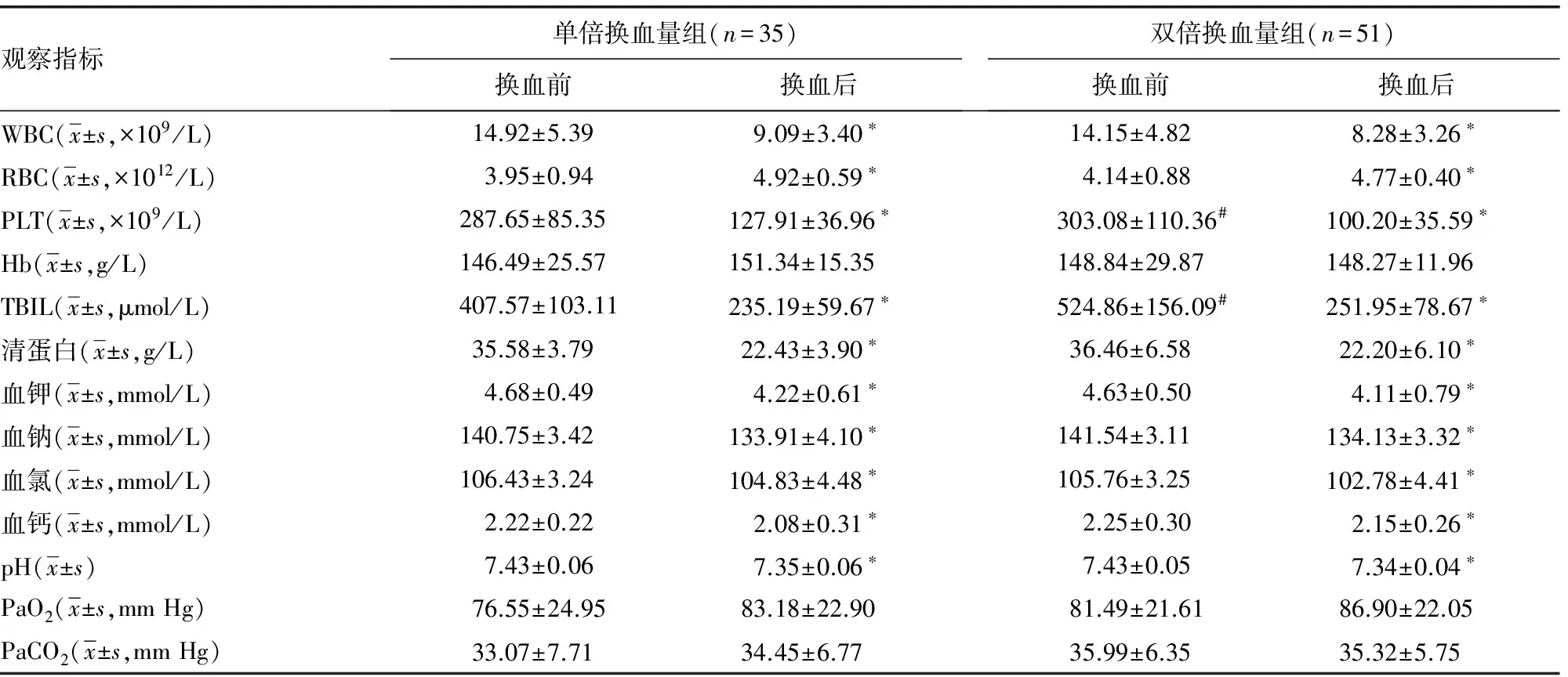
表1 两组换血前后各项内环境指标比较

续表1 两组换血前后各项内环境指标比较
*:P<0.01,与同组换血前比较;#:P<0.05,与单倍换血量组换血前比较
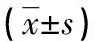
表2 两组换血前后内环境指标变化值比较
2.3 换血相关不良事件 所有换血相关不良事件均发生在换血后,共计11例,发生率为12.79%。其中单倍换血量组3例,不良事件发生率为8.57%,均为呼吸暂停;双倍换血量组7例,不良事件发生率为13.72%,其中呼吸暂停4例,NEC 2例、心力衰竭1例。两组不良事件发生率比较,差异无统计学意义(P>0.05)。
3 讨 论
3.1 单、双倍血量换血效果分析 本研究中单倍换血量组与双倍换血量组患儿胆红素换出率分别为(41.68±8.52)%、(50.22±13.14)%,且双倍换血后胆红素下降更明显,提示胆红素下降程度与换血量可能呈正相关,但是二者不呈比例增加,单倍换血后患儿胆红素下降亦显著,可达到较好的治疗效果。另外,无论采用单倍量还是双倍量换血,换血后内环境改变的危险均存在,主要表现为WBC、PLT减少、低蛋白血症、低血钾、低血钠、低血氯、低血钙、高血糖及代谢性酸中毒,与相关报道相同[7]。但采用单倍量换血后PLT、血糖的改变较双倍量换血小,提示该两项指标的变化受换血量的影响较大,分析原因:(1)换血时主要选择RBC悬液与血浆适宜配比的混合血,其中PLT浓度甚微;(2)目前RBC悬液主要采用枸橼酸右旋葡萄糖作为保养液[8],其中血糖浓度在储存当天为(27.10±2.01)mmol/L,储存35 d后仍达到(16.61±3.99)mmol/L[9],远远大于人体血糖的生理水平,换血量越大时,对机体血糖水平的影响更大。虽然这种内环境变化大多是暂时、可逆的[10],然而对于高危患儿或早产儿而言,却是一次大的应激,短时间内很难通过自我调节改善换血所致的内环境失衡,从而导致不可逆的损伤,甚至死亡[11]。因此,尝试通过减少换血量改善换血对内环境的影响具有一定的意义。另外,本研究中换血相关严重不良事件的发生率为12.79%,高于报道水平[12],提示换血风险较高,故为保障患者安全,有必要对换血疗法的开展进行规范管理,建立操作护士准入制度,加强操作培训及考核,健全资质审批制度,最大限度地降低换血风险。两组患儿换血后不良事件发生率无明显差异,分析原因:(1)样本量较少;(2)未对其远期疗效加以随访评价,故换血量对换血后不良事件发生率的影响及远期疗效还有待进一步研究。
3.2 单倍血量换血效益分析 新生儿处于生长发育的特殊阶段,循环、免疫、呼吸等多个系统发育不成熟,造血系统更因胎龄、日龄、出生体质量不同而变化,导致新生儿在输血治疗中不确定性因素增加[13]。本研究中两组单倍换血两组与双倍换血量组患儿的换血量分别为(98.16±10.75)、(157.78±7.37)mL/kg,采用单倍换血时用血量明显减少,减少输血量不仅可以减少输血不良反应的发生概率,还可以减少血液传播疾病的发生风险,使新生儿换血治疗更加个性化、科学、合理、安全、有效。此外,单倍换血量组的换血时间为(85.60±18.66)min,明显低于双倍换血量组的(118.22±24.81)min。换血治疗大多属于急诊操作,常需进行换血人员的临时调配,一般由两名护理人员共同完成,采用单倍血量换血时由于减少输血的中间环节,使得换血流程更加简洁,单人即可完成,明显减少了人力成本的消耗,具有较好的成本效益。
综上所述,与双倍量换血相比,单倍量换血对内环境影响较小,用血量及人力消耗较少,亦能明显降低血清胆红素水平,具有较好的临床应用价值。
[1]龙丽华,李禄全,余加林,等.影响换血疗法治疗新生儿高胆红素血症疗效及不良事件发生的多因素分析[J].中华实用儿科临床杂志,2011,26(14):1096-1098.
[2]张慧,李贵南,胡月圆,等.单双倍量换血治疗新生儿高胆红素血症疗效的比较分析[J].中国新生儿科杂志,2010,25(3):170-171.
[3]Thayyil S,Milligan DW.Single versus double volume exchange transfusion in jaundiced newborn infants[J].Cochrane Database Syst Rev,2006(4):CD004592.
[4]American Academy of Pediatrics Subcommittee on Hyperbilirubinemia.Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation[J].Pediatrics,2004,114(1):297-316.
[5]中华医学会儿科学分会新生儿学组,《中华儿科杂志》编辑委员会.新生儿高胆红素血症诊断和治疗专家共识[J].中华儿科杂志,2014,52(10):745-748.
[6]李慧繁,何华云,刘开珍,等.换血疗法治疗急性胆红素脑病的成本效益分析[J].重庆医学,2013,42(31):3728-3731.
[7]雷凤华.新生儿高胆红素血症换血疗法不良反应的分析[D].广州:南方医科大学,2013.
[8]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].4版.北京:人民卫生出版社,2011:305.
[9]尤兆雄,隋素琴,张瑞君,等.去白细胞悬浮红细胞在保存期内生化指标的变化[J].中国临床研究,2015,28(3):301-302.
[10]HakanNA,ZencirogluA,AydinM,etal.Exchange transfusion for neonatal hyperbilirubinemia:an 8-year single center experience at a tertiary neonatal intensive care unit in Turkey[J].J Matern Fetal Neonatal Med,2015,28(13):1537-1541.
[11]Chitty HE,Ziegler N,Savoia H,et al.Neonatal exchange transfusions in the 21st century:a single hospital study[J].J Paediatr Child Health,2013,49(10):825-832.
[12]Malla T,Singh S,Poudyal P,et al.A prospective study on exchange transfusion in neonatal unconjugated hyperbilirubinemia--in a tertiary care hospital,Nepal[J].Kathmandu Univ Med J (KUMJ),2015,13(50):102-108.
[13]张长虹.新生儿输血进展与输血安全[J].中国输血杂志,2010,23(7):491-494.
Study on the efficacy of exchange transfusion for neonatal hyperbilirubinemia with single or double volume*
YangLisha,ZhengXianlan△,HeHuayun,ChenXinhong,AoSha,LiZhuoneng
(theSecondWard,DiagnosisandTreatmentCenterofNeonate,Children′sHospitalofChongqingMedicalUniversity,Chongqing400014,China)
Objective To compare the clinical efficacy between single and double volume exchange transfusion for neonatal hyperbilirubinemia,and to verify whether single volume exchange transfusion had advantages in maintaining homeostasis and reducing blood transfusion related complications.Methods Clinical materials of 86 neonates with neonatal hyperbilirubinemia who
blood exchange transfusion,from December 2013 to December 2014,in the diagnosis and treatment center of our hospital were retrospectively analyzed.Cases were divided into the single volume group (35 cases,with a blood volume 80-110 mL/kg) and double volume group (51 cases,with a blood volume 150-180 mL/kg) based on blood volume per kilogram of body weight.Comparisons of the homeostasis changes between pre-transfusion and post-transfusion were performed for each group,and the incidence rate of major adverse events were compared between the two groups.Results (1)In the single volume group and double volume group,the average blood exchange transfusion volumes were (98.16±10.75)mL/kg and (157.78±7.37)mL/kg,the exchange rate of bilirubin were (41.68±8.52)% and (50.22±13.14)%,and the average time for blood transfusion were (85.60±18.66)min and(118.22±24.81)min respectively,and there were statistically significant differences in the exchange rate of bilirubin and average time for blood transfusion between the two groups (P<0.05).(2)Compared with pre-transfusion,WBC and platelet (PLT) count,levels of serum total bilirubin (TBIL),albumin,serum potassium,serum sodium,serum chlorine,serum calcium and HCO3-,and pH value were significantly decreased after blood exchange transfusion,while RBC count,PT,APTT and blood glucose were significantly increased in the two groups (P<0.01).Moreover,the changes of blood glucose,PLT and TBIL in the double volume group were more significantly than those in the single volume group,there were statistically significant differences (P<0.05).No statistically significant difference was found in the rate of major adverse events between the two groups(P>0.05).Conclusion Compared with double blood exchange transfusion therapy,single volume exchange transfusion can significantly decrease plasmic bilirubin level with less change of homeostasis,less blood volume for transfusion and less human resources consumption,its value in clinical application is recognized.
hyperbilirubinemia,neonatal;single volume exchange transfusion;clinical efficacy
��·临床研究
10.3969/j.issn.1671-8348.2017.19.008
国家临床重点专科建设项目(国卫办医涵[2013]544号);重庆市卫计委医学科研项目(20142041)。 作者简介:杨丽莎(1987-),主管护师,硕士,主要从事新生儿疾病护理方面的研究。△
,E-mail:zhengXL003@163.com。
R722.17
A
1671-8348(2017)19-2618-03
2017-02-17
2017-04-22)
