环状软骨上喉部分切除术对喉癌患者吞咽功能影响
2017-08-09高姗
高姗
环状软骨上喉部分切除术对喉癌患者吞咽功能影响
高姗
目的探讨环状软骨上喉部分切除术(supracricoid partial laryngectomy,SCPL)后对患者吞咽功能的影响。方法选择某院2013-01—2014-12收治的喉癌患者20例,均行环状软骨上喉部分切除术。采用洼田饮水试验、改良误吸计分量表(MPAS)、标准吞咽功能评价量表(SSA)对患者的吞咽功能进行评价。结果20例患者术后1个月时,洼田饮水试验达到优级者25.0%,差级者30.0%;而随着时间的延长,术后1年时,洼田饮水试验达到优级者90.0%,无差级患者,与术后1个月时间比较,χ2=2.697、3.619,P<0.05;而随着术后时间的延长,误吸明显减少,术后1年,未再出现误吸情况。术后1年患者MPAS量表评价结果明显优于术后1个月,P<0.05;术后1个月SSA量表评分为(39.6±5.5)分;术后1年SSA评分为(19.8±1.5)分,SSA评分明显下降,与术后1个月比较,t=0.391,P<0.05。结论环状软骨上喉部分切除术对喉癌患者术后吞咽相关的长期生存质量有明显的影响,可作为治疗喉癌的理想术式。
环状软骨上喉部分切除术;洼田饮水试验;MPAS量表评价;SSA评分
喉癌患者头颈部手术具有一定的破坏性,可能因生理功能改变而导致患者生存质量下降,而全喉切除手术是治疗喉癌的传统术式,但因该手术术后无法较好的保留喉部发音和呼吸功能,导致患者发音丧失,因此,喉切除手术在临床中的广泛应用受到质疑[1-2]。环状软骨上喉部分切除术(supracricoid partial laryngectomy,SCPL)是目前常用的治疗喉癌的术式,包括喉环状软骨上部分切除术-环状软骨-舌骨-会厌固定术(SCPL-CHEP)和喉环状软骨上部分切除术-环状软骨-舌骨固定术(SCPL-HEP)。临床研究表明[3],SCPL术治疗喉癌的5年生存率可达75%~95%,同时可较好的保留喉的发音和呼吸功能,逐渐成为喉癌功能外科发展趋势。本研究对我院采用SCPL术治疗喉癌的效果进行回顾性分析,对患者术后吞咽功能进行随访,现报告如下。
1 资料与方法
1.1 一般资料选择我院2013-01—2014-12收治的喉癌患者20例,均为男性,年龄44~81岁,中位年龄60.5岁。该20例患者的年龄、体质量、饮食习惯等各项基线资料经统计分析,均差异无统计学意义,P>0.05,因此该20人资料具有均衡可比性。病理均诊断为鳞状细胞癌。TNM分期采用2002年UICC标准:Ⅱ期7例,Ⅲ期6例,ⅣA期7例;声门上型3例,声门型17例;所有患者肿瘤向声门下可侵犯<10 mm,9例患者行颈淋巴清扫术,行SCPL-CHEP手术12例,行SCPL-HEP手术8例,16例术后接受放疗。
1.2 排除标准①远处转移者。②喉癌累及颈椎、颈动脉鞘或皮肤者。③神经系统病变者。④口腔科病变者。⑤随访不足1年者。
1.3 方法
1.3.1 SCPL-CHEP术患者取仰卧位,全麻插管,垫肩放置头圈,常规消毒,铺手术巾,采用小“U”型切口。切口下端在气管切口上1 cm,切口上端至舌骨上1 cm,两侧位于胸锁乳突肌前缘,正中线垂直切口,分离颈深筋膜浅层,贴甲状软骨整块剥离带状肌和咽下缩肌,沿舌骨下缘切断将带状肌附着点切断,将甲状软骨后缘至上下角、舌骨下缘、甲舌膜、环甲膜充分暴露。切开环甲膜,沿气管前壁游离甲状腺峡部,充分暴露气管前壁,窥视肿瘤范围,术中可纵行裂开甲状软骨获得清晰视野,于病变严重一侧经杓间或声带突前向上切开,直至会厌根,再转向对侧,经声带突前向下切开达环状软骨,对两侧声带、室带、完整的喉室以及前连合进行切除,术中至少保留一侧活动的环状软骨单元。用3针1号可吸收线吻合环状软骨和舌骨,下面穿过环状软骨,上部穿过会厌根部黏膜和舌骨,收紧打结,取出麻醉插管后放入气管套管结束手术。
1.3.2 SCPL-HEP术切口、麻醉、分离同SCPLCHEP术。术者经会厌谷入喉,用1号丝线将残留的会厌下拉后与舌骨作弧形对位缝合,切除病变较轻微一侧的肿瘤。经声带突前方向下切开环甲膜,切除范围包括两侧声带、室带、完整的喉室以及前连合,术中保留至少一侧环杓结构。
1.4 术后处理术后10 d内禁止经口进食,鼻饲流质饮食10 d,鼻胃管胃肠减压48 h,按生理需要量,补液3 000 mL/d,术后第2天补钾。每天给患者更换敷料,观察患者是否出现咽部感染,颈部缝线1周后拆除,术后10 d尝试经口进食,若未见食物外漏,次日可拔除鼻饲管。切口处明显炎症者,给予抗生素针对性治疗,唾液外漏者,可用绷带加压包扎,继续鼻饲饮食。
1.5 相关仪器日本PENTAX EPM-3500型电子鼻咽喉镜及内镜影像图文显示系统。普朗PLD5600数字胃肠医用诊断X线机与数字影像系统连接,造影、录像同时进行。
1.6 评估时间对所有患者随访1年,回访率100%,使用不同量表分别于术后1个月、2个月、3个月、6个月、1年5个时间段对患者的吞咽功能进行评估。
1.7 评估标准采用洼田饮水试验对吞咽功能进行评价[4],患者端坐喝下30 mL温开水。优:1次顺利将水咽下;良:2次或2次以上将水咽下,不呛咳;中:虽可1次咽下,但有呛咳;可:2次或2次以上将水咽下,有呛咳;差:呛咳频繁,无法全部咽下。
采用改良误吸计分量表(MPAS)评价患者的误吸程度,共1~6分。正常:1分;误侵:2~3分,表现为食物虽然可以进入气道,但在新声门之上,部分或全部咳出;误吸:4~5分,表现为食物进入气管,部分或全部咳出;隐藏性误吸:6分,表现为部分食物入气管,但未出现咳嗽反射。分数越高代表误吸程度越严重,吸入性肺炎发生概率越高。
采用标准吞咽功能评价量表(SSA)评定患者的吞咽功能,量表共分3个部分,量表最低18分,最高46分,评分越高,代表吞咽功能越差。
所有评价结果均由3名护士共同记录,以减少测量偏倚。
1.8 统计学处理采用SPSS 21.0软件包,洼田饮水试验、MPAS结果为分类资料,采用χ2检验,SSA评分结果为计量资料,采用(±s)表示,各组间进行方差分析,两两比较行LSD-t检验,P<0.05为差异有统计学意义。
2 结果
2.1 洼田饮水试验评价结果对洼田饮水试验评价结果进行R×C表χ2检验,由于期望频数超过1/5小于5,将评价结果百分比为零的数据删除后进行比较,得到χ2=59.789,P=0.00,差异具有统计学意义,即各时间段的评价结果不同或不全相同。20例患者术后1个月时,洼田饮水试验达到优级者25.0%,差级者30.0%;而随着时间的延长,术后1年时,洼田饮水试验达到优级者90.0%,无差级患者,与术后1个月时间比较,χ2=2.697、3.619,P<0.05(表1)。
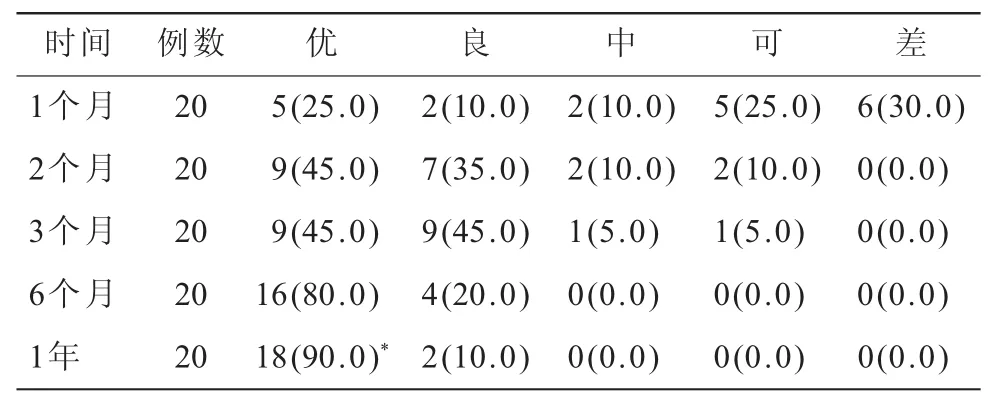
表1 洼田饮水试验评价结果[n(%)]
2.2 MPAS量表评价结果对MPAS量表评价结果进行R×C表χ2检验,由于期望频数超过1/5小于5,将6个月组和1年组合并进入3个月组,得到χ2=1.917,P=0.751,差异不具有统计学意义,因此无需进一步两两比较。各组数值(表2)。
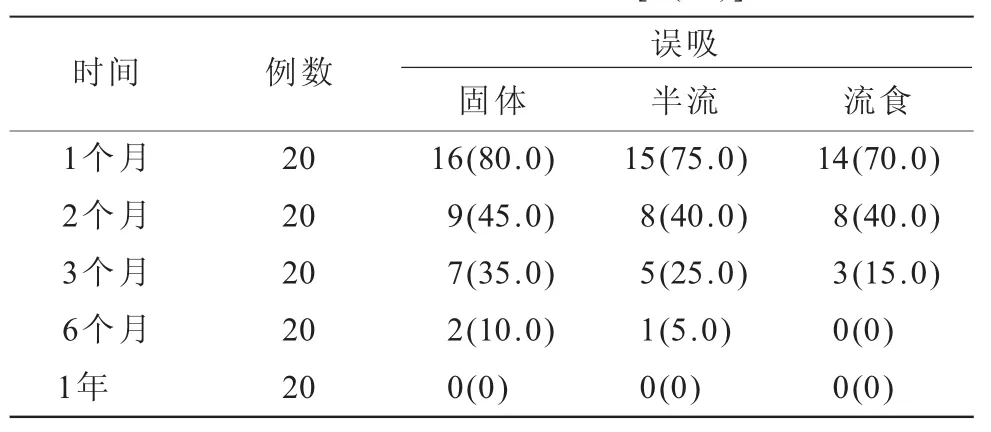
表2 MPAS量表评价结果[n(%)]
2.3 SSA量表评定结果对SSA量表评定结果进行方差分析,得到F=3.738,P=0.015,由于P<0.05,因此各组数据差异具有统计学意义,可进一步进行两两比较。术后1个月SSA量表评分为(39.6±5.5)分;术后1年SSA评分为(19.8±1.5)分,SSA评分明显下降,与术后1个月比较,LSD-t=0.391,P<0.05(表3)。
表3 SSA量表评定结果(±s)单位:分

表3 SSA量表评定结果(±s)单位:分
注:与术后1个月比较,*P<0.05。
时间例数SSA评分1个月20 39.6±5.5 2个月20 32.9±4.9 3个月20 27.8±4.1 6个月20 23.3±3.5 1年20 19.8±1.5*
3 讨论
手术是治疗喉癌的主要手段,传统的全喉切除术虽然可有效切除肿瘤,但患者失去了语言功能,给患者的生活质量造成较大影响。因此,在确保肿瘤完整切除的前提下,最大程度的保证喉功能具有十分重要的意义。随着SCPL的不断发展和完善,对喉癌功能的功能已经取得令人满意的结果。
喉部分切除术的宗旨是为了保证安全缘的前提下,最大程度的保留和重建喉功能。吞咽功能是喉癌患者喉部部分切除后评价患者预后的关键指标[5-6]。吞咽功能最主要的表现是呛咳、误吸,而手术方式的选择是保障吞咽功能的决定性因素,局部解剖结构的改变是呛咳、误吸等吞咽功能障碍的最基本因素[7]。正常的吞咽运动是一个多器官参与的反射活动,其与呼吸、发音之间有着复杂的协调关系,舌骨带动喉上移打开食管上括约肌,食物在此时通过咽腔[8-9],由于术后进食功能的恢复与吞咽反射弧重新建立是同一过程,因此,锻炼进食的过程就是恢复正常吞咽反射及吞咽与呼吸的协调。
环状软骨是喉的最小功能单位,在对TI、T2级喉癌患者进行喉全切除术时,可将环状软骨保留,而正是这保留下来的环状软骨在断端起到了限制环的作用。环状软骨上喉部分切除效果与喉全切术相近,但在保留喉的发声和呼吸功能等方面,较喉全切术有较大优势。此外,SCPL还可以用于对过去必须实施喉全切除术的喉癌患者行放疗后复发的挽救,临床研究显示[10],对一组放疗后复发患者行挽救手术,患者3年生存率达到82.9%,5年生存率达到69.1%,且手术过程中对肿瘤范围确认清楚,切除彻底,术后患者可保持自然发声。由于喉环状软骨上部分切除术能够很好的保护喉的三大功能(呼吸、吞咽、发音),且对肿瘤的完整切除性良好,因此,目前临床上较多的全喉切除术患者均适用环状软骨上部分切除术[11-15]。
本研究中,20例患者术后1年时洼田饮水试验达到优级者90.0%,无差级患者,与术后1个月时间比较,P<0.05;而随着术后时间的延长,误吸明显减少,术后1年,未再出现误吸情况。术后1年患者MPAS量表评价结果明显优于术后1个月,P<0.05;术后1年SSA评分为(19.8±1.5)分,较术后1个月明显下降,与术后1个月比较,P<0.05。本研究结果说明了环状软骨上喉部分切除术可获得较理想的肿瘤根治效果。
[1]严毛晓,林刃舆,陈建福.喉部分切除术对患者吞咽相关生存质量的远期影响[J].中华耳鼻咽喉头颅外科杂志,2012,47(8):651-653.
[2]李海燕,刘彩凤,王立红.环状软骨上喉部分切除术的护理[J].中国医药导报,2011,8(8):96-97.
[3]Lima RA,FreitasEQ,Dias FL,et al.Supracricoid laryngectomy with cricohyoidoepiglottopexy for advanced glottic cancer[J].Head Neck,2006,28(6):481-486.
[4]王拥军.神经病学临床评定量表[M].北京:中国友谊出版公司,2005:216-217.
[5]李宁,李进让,孙建军,等.健康成年人咽部吞咽功能客观参数的测量[J].中华耳鼻咽喉头颈外科杂志,2012,47(11):884-888.
[6]张百祥,王秀玲,华何柳,等.改良吞咽造影检查在脑卒中后吞咽障碍中的评估价值[J].中国医药指南,2011,9(36):258-259.
[7]栾春娜,陈伟,孙洁,等.碘海醇在脑卒中后吞咽造影检查中渗透及误吸研究[J].齐齐哈尔医学院学报,2012,33(10):1302-1303.
[8]林刃舆,陈建福,郭志强.不同手术方案的喉癌患者喉环状软骨上部分切除术后发生误咽的比较[J].中华肿瘤杂志,2011,33(1):63-66.
[9]林刃舆,陈建福,彭建华,等.不同喉环状软骨上部分切除术式术后误咽发生情况分析[J].浙江医学,2011,33(7):974-976.
[10]刘善廷,冯露,李鹏,等.环状软骨上喉部分切除术后的临床观察[J].中华耳鼻咽喉头颈外科杂志,2013,48(5):426-428.
[11]钟志明,田文栋,刘雄,等.环状软骨上喉部分切除术后吞咽功能评估的初步研究[J].中华耳鼻咽喉头颈外科杂志,2015,50(2):95-100.
[12]黄素红,关中,彭解人,等.环状软骨上喉部分切除术的疗效分析[J].临床耳鼻咽喉头颈外科杂志,2011,25(18):819-822.
[13]谢李,陈杰,黄文孝,等.环状软骨上喉次全切除术后喉功能的临床分析[J].中国耳鼻咽喉颅底外科杂志,2013,19(4):287-291.
[14]丛林海,何晓光,杨一兵.不同术式喉部分切除术后患者发声功能观察[J].听力学及语言疾病杂志,2011,19(2):130-132.
[15]黄静江.环状软骨上喉部分切除术治疗老年喉癌的临床观察[J].皖南医学院学报,2015,43(2):185-186.
2017-04-26)
1005-619X(2017)08-0833-03
10.13517/j.cnki.ccm.2017.08.021
113006辽宁省抚顺市中心医院耳鼻喉科
