安庆地区妊娠期糖尿病患病情况及其影响因素分析
2017-08-07路红春潘迎春
路红春,赵 梅,潘迎春,苏 畅
(1.安徽医科大学 护理学院,安徽 合肥 230022;2.安庆医药高等专科学校 护理系,安徽 安庆 246052)
·预防医学·
安庆地区妊娠期糖尿病患病情况及其影响因素分析
路红春1,2,赵 梅1,潘迎春2,苏 畅1
(1.安徽医科大学 护理学院,安徽 合肥 230022;2.安庆医药高等专科学校 护理系,安徽 安庆 246052)
目的:了解2010年国际糖尿病与妊娠研究组标准安庆地区妊娠期糖尿病(gestational diabetes mellitus,GDM)患病率和影响因素,为本地区育龄女性GDM防治提供参考依据。方法:选取安庆地区的安庆市第一人民医院、太湖县医院、怀宁县医院3家医院作为资料收集单位,调查2015年12月~2016年5月接受产前检查和住院的孕妇,调查内容有孕妇年龄、身高、孕前体质量、文化程度、家庭人均月收入、既往史、家族史、生活饮食习惯、被动吸烟情况等,描述分析GDM的患病率,采用单因素和Logistic回归分析GDM发生的相关影响因素。结果:1072例孕妇中有346例GDM孕妇,GDM患病率为32.3%。分析结果发现:孕妇年龄、孕前BMI、家庭被动吸烟、家庭人均月收入、孕前运动、睡眠质量是GDM发病的影响因素(P<0.05)。结论:安庆地区GDM患病率水平较高,与孕妇年龄、孕前BMI、家庭被动吸烟、家庭人均月收入、孕前运动、睡眠质量等关系密切。
妊娠期糖尿病;安庆地区;患病率;影响因素
妊娠合并糖尿病有两种情况,一种是糖尿病合并妊娠,为原有糖尿病的基础上合并妊娠;另一种是妊娠期糖尿病(gestational diabetes mellitus,GDM),为妊娠前糖代谢正常,妊娠期才出现的糖尿病。糖尿病孕妇中90%以上为GDM。目前研究认为,GDM可引起不良妊娠结局,对孕妇、胎儿及新生儿可造成不同程度的近、远期不良影响[1],且GDM的发生率在世界范围内日趋升高。2010年国际糖尿病与妊娠研究组织(IADPSG)制定出新的GDM诊断标准,我国于2011年12月1日开始实施该标准。本研究旨在了解新诊断标准下安庆地区GDM发生情况,分析GDM的影响因素,为本地区育龄女性GDM防治与临床管理提供参考资料。
1 对象与方法
1.1 研究对象 2015年12月~2016年5月期间调查安庆地区的妊娠期妇女。病例纳入标准:①GDM筛查符合我国卫生部所采用IADPSG提出的GDM诊断新标准[1];②孕周≥24周;③单胎妊娠;④能阅读并填写问卷。排除标准:①妊娠前确诊的糖尿病者;②有高血压、心血管等疾病者;③孕前及孕早期服用过干扰糖、脂代谢药物者;④人工授精者。
1.2 方法
1.2.1 抽样方法 选择安庆市和安庆地区所辖两个县即太湖县和怀宁县,各抽取一家医院。调查来院产检且在孕24~28周及以后接受空腹血糖(fasting plasma glucose,FPB)检测或口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)的孕妇。此次共调查1072名孕妇。
1.2.2 问卷调查 采用统一编制的调查问卷收集研究对象的基本资料,包括年龄、孕前体质量、身高、文化程度、婚姻状况、职业、居住环境、家庭人均月收入、血型、孕产史、被动吸烟情况、孕前运动、饮食与睡眠情况。
1.2.3 实验室检查 通过行口服葡萄糖耐量试验(OGTT)筛查GDM孕妇。孕妇于妊娠24~28周及以后行75 g OGTT。OGTT方法:OGTT前1天晚餐后禁食8 h以上至次日晨(最迟不超过上午9时),次日晨先检测FPG,然后口服含75 g无水葡萄糖(溶于300 mL水中,5 min内服完)。医疗资源匮乏地区,孕妇可于妊娠24~28周先检查空腹血糖(FPG),若FPG≥5.1mmol/L,可直接诊断为GDM,不必再做OGTT试验。血糖检测采用葡萄糖氧化酶法[1]。
1.2.4 国际糖尿病与妊娠研究组GDM诊断标准 空腹及服糖后1、2 h的血糖值分别为5.1 mmol/L、10.0 mmol/L、8.5 mmol/L,任何一点血糖值达到或超过上述标准即诊断为GDM。
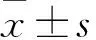
2 结果
2.1 GDM患病率及两组间影响因素的单因素分析 依据GDM诊断新标准,本次所调查的1072例孕妇共检出346例(32.3%)GDM孕妇(GDM组),726例(67.7%)非GDM孕妇(非GDM组)。单因素分析显示两组间年龄、孕前BMI、家庭人均月收入、孕前运动、睡眠质量、被动吸烟、孕次差异有统计学意义(P<0.01,详见表1),而居住环境、生活压力、文化程度、职业差异无统计学意义(P>0.05)。
表1 GDM影响因素的单因素分析[n(%)]
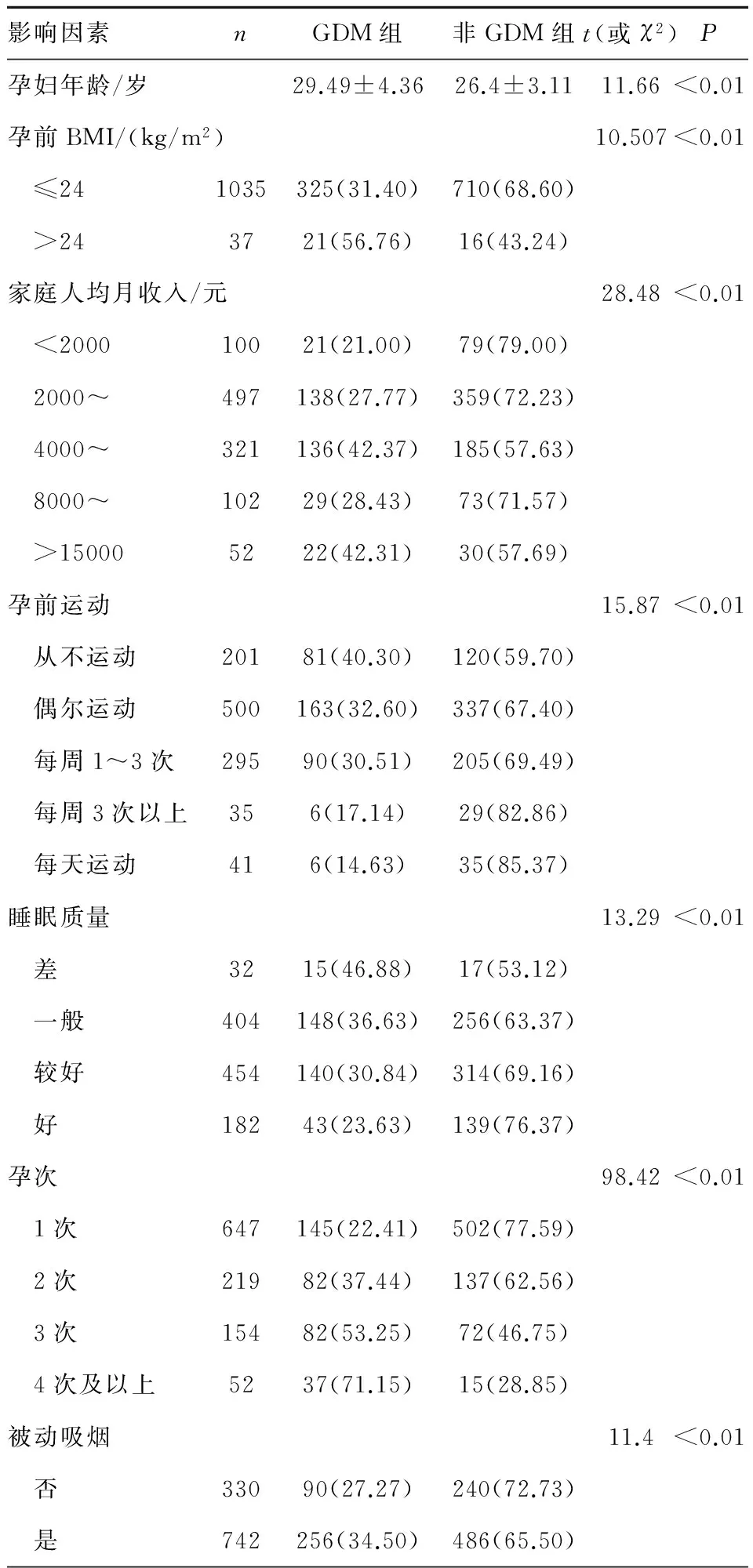
影响因素nGDM组非GDM组t(或χ2)P孕妇年龄/岁29.49±4.3626.4±3.1111.66<0.01孕前BMI/(kg/m2)10.507<0.01 ≤241035325(31.40)710(68.60) >243721(56.76)16(43.24)家庭人均月收入/元28.48<0.01 <200010021(21.00)79(79.00) 2000~497138(27.77)359(72.23) 4000~321136(42.37)185(57.63) 8000~10229(28.43)73(71.57) >150005222(42.31)30(57.69)孕前运动15.87<0.01 从不运动20181(40.30)120(59.70) 偶尔运动500163(32.60)337(67.40) 每周1~3次29590(30.51)205(69.49) 每周3次以上356(17.14)29(82.86) 每天运动416(14.63)35(85.37)睡眠质量13.29<0.01 差3215(46.88)17(53.12) 一般404148(36.63)256(63.37) 较好454140(30.84)314(69.16) 好18243(23.63)139(76.37)孕次98.42<0.01 1次647145(22.41)502(77.59) 2次21982(37.44)137(62.56) 3次15482(53.25)72(46.75) 4次及以上5237(71.15)15(28.85)被动吸烟11.4<0.01 否33090(27.27)240(72.73) 是742256(34.50)486(65.50)
2.2 GDM影响因素多因素Logistic回归分析 将上述单因素分析中,差异有统计学意义的影响因素进行Logistic逐步回归分析,赋值方法见表2,结果显示,孕妇年龄、孕前BMI、被动吸烟、家庭人均月收入是GDM的危险因素(OR=1.238、1.137、1.532、1.239,P<0.05);孕前运动、睡眠质量是GDM的保护因素(OR=0.773、0.787,P<0.05)。见表3。
表2 主要研究因素及赋值方法

变量名赋值方法孕妇年龄<35岁=1;≥35岁=2孕前BMI<18.5kg/m2=1;≥18.5kg/m2且<25kg/m2=2;≥25kg/m2=3家庭人均月收入<2000元=1;2000~4000元=2;4000~8000元=3;8000~15000元=4;>15000元=5孕前运动从不运动=1;偶尔运动=2;每周1~3次=3;每周3次以上=4;每天运动=5睡眠质量差=1;一般=2;较好=3;好=4孕次1次=1;2次=2;3次=3;4次及以上=4被动吸烟否=0;是=1妊娠期糖尿病否=0;是=1
表3 GDM多因素Logistic回归分析

影响因素βSEWaldχ2OR(95%CI)P孕妇年龄0.2130.021103.2711.238(1.188~1.290)0.000孕前BMI0.1290.0439.0161.137(1.046~1.237)0.003被动吸烟0.4260.1607.0671.532(1.119~2.098)0.008家庭人均月收入0.2150.0787.5321.239(1.063~1.445)0.006孕前运动-0.2580.0849.3170.773(0.655~0.912)0.002睡眠质量-0.2400.0966.1670.787(0.651~0.951)0.013
3 讨论
3.1 GDM诊断新标准的必要性 GDM诊断标准一直存在争议,标准过低,纳入管理的孕妇增加,造成临床资源浪费;标准过高,造成一部分孕妇不良妊娠结局发生率增加。应对哪些孕妇开展GDM管理是学者们关注的重点问题。GDM诊断新标准是基于全球多中心前瞻性研究结果[2]:即使孕妇血糖在正常范围内(原诊断标准下),随着孕妇血糖水平的升高,新生儿低血糖、大于胎龄儿等的风险也会随之增加。新标准的提出更多是考虑了孕妇血糖水平对妊娠结局危险程度的影响。研究表明,有意识的诊断和合适的监测对孕妇的生活质量无不良影响,而及时对更多GDM孕妇管理干预,可以降低血糖升高导致的巨大儿、剖宫产的风险[3]。
3.2 安庆地区GDM患病率 调查显示安庆地区GDM患病率为32.3%,与国内报道相似[4]。近年来,GDM发病明显增加,这可能与孕期妇女的营养过剩与使用新诊断标准有关。研究表明,孕期妇女运动量减少、肥胖增加了GDM发病风险[5]。新标准下GDM诊断率的上升导致GDM患病率约增加了2~8倍[4]。
3.3 GDM影响因素分析 国内外学者对GDM发病的影响因素进行了大量研究,认为GDM的发生可能与妊娠年龄、孕前BMI、文化程度、家庭经济状况、不良孕产史、吸烟、体育锻炼等因素有关[6]。
高龄和孕前BMI高是GDM公认的影响因素[7-8],本次研究结果与国内外的研究结论一致。我国二胎政策放开后,高龄孕产妇增多,相应部门应高度关注此类人群,严格监测和控制孕妇血糖水平。
长期吸烟与被动吸烟影响人体的糖代谢,是糖尿病发病的危险因素[9]。本研究发现,两组吸烟比较,差异无统计学意义,可能与研究人群中吸烟者人数较少有关。被动吸烟与GDM的相关性国内外鲜有报道。本研究经过单因素、多因素Logistic回归分析显示被动吸烟是GDM的危险因素。中国是烟草大国,相对于主动吸烟来说,女性更多地处于被动吸烟环境里,在今后的研究中可以将孕妇孕期被动吸烟作为危险因素进一步探讨。
家庭经济状况可能是GDM发病的一个外在影响因素,本研究结果显示,孕妇家庭人均月收入水平高,患GDM的危险性增大,这可能与经济水平提高、孕期饮食改善、孕妇体质量增加过多有关。
孕前运动和睡眠质量可能是GDM发病的影响因素。本研究结果显示,孕前坚持适度运动是GDM的保护因素,孕妇孕前保持体育锻炼,患GDM的风险小。运动的意义可能在于减轻胰岛素抵抗和提高胰岛素敏感性,进而促进糖代谢和增强体能。睡眠与糖代谢之间有一定的联系,国外一项研究认为,孕妇睡眠时间平均减少1 h,血糖水平上升4%[10]。本研究结果显示,睡眠质量是GDM的保护因素,良好的睡眠质量可减少GDM的患病风险。
本研究不足之处在于问卷设计未纳入所有可能的GDM影响因素,在今后的研究中将进一步完善,以期全面探讨GDM发病的影响因素。
[1] 谢幸,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2014:75-79.
[2] International Association of Diabetes and Pregnancy Study Group Consensus Panel.International Association of Diabetes and Pregnancy Study Group recommendations on the diagnosis and classification of hyperglycemia in pregnancy[J].Diabetes Care,2010,33:676-682.
[3] 程萌,杨悦,郝静.探讨不同妊娠期糖尿病诊断标准对母婴结局的影响[J].北京医学,2016,38(2):118-121.
[4] 李利平,姜宏卫,陈治珉,等.国际糖尿病妊娠研究组新诊断标准调查妊娠期糖尿病患病率及其危险因素分析[J].中国糖尿病杂志,2015,23(4):289-292.
[5] 王爽,杨慧霞.妊娠期糖尿病发病的危险因素分析[J].中华妇产科杂志,2014,49(5):321-324.
[6] 刘雪娜,姜宝法.妊娠期糖尿病相关因素的Meta分析[J].现代妇产科进展,2012,21(3):166-171.
[7] 冯莉,卜艳龙,周玲,等.年龄对妊娠期糖尿病发病风险影响的调查研究[J].解放军医药杂志,2016,28(9):8-11.
[8] TORLONI MR,BETRN AP,HORTA BL,etal.Prepregnancy BMI and the risk of gestational diabetes:a systematic review of the literature with meta-analysis[J].Obes Rev,2009,10(2):194-203.
[9] 姜昆,赵博,崔荣,等.长期被动吸烟与血糖及血脂关系病例对照研究[J].中国公共卫生,2016,32(2):218-221.
[10] REUTRAKUL S,ZAIDI N,WROBLEWSKI K,etal.Sleep disturbances and their relationship to glucose tolerance in pregnancy[J].Diabetes Care,2011,34(11):2454-2457.
Analysis on the prevalence of gestational diabetes mellitus and its influencing factors in Anqing area
LU Hongchun,ZHAO Mei,PAN Yingchun,SU Chang
Nursing School,Anhui Medical University,Hefei 230022,China
Objective:To investigate the morbidity status of gestational diabetes mellitus (GDM)and the factors affecting the prevalence in Anqing area for evidence to plan preventive and management strategies for GDM in women in reproductive ages.Methods:Clinical data were collected in pregnant women undergoing prenatal examinations or admitted to the hospitals,including Anqing No.1 People′s Hospital,Hospital of Taihu County and Hospital of Huaining County,between December 2015 and May 2016.The survey included ages of the pregnant women,height,body weight before pregnancy,educational background,average monthly income by family members,past medical history,family history,lifestyles and diet habits as well as passive smoking exposure in the house.Incidences of GDM were summed up and analyzed by single factor and Logistic regression to determine the factors affecting the morbidity.Results:GDM occurred in 346 of 1072 pregnant women.The incidence was 32.3%.The analysis indicated that the factors affecting incidence of GDM were associated with ages,body mass index before conception,status of passive smoking exposure in house,average monthly income by family members,exercise frequencies before pregnancy and sleep quality(P<0.05).Conclusion:GDM appears in higher prevalence in pregnant women living in Anqing areas.The factors affecting the morbidity are involved in ages,body mass index before conception,status of passive smoking exposure in house,average monthly income by family members,exercise frequencies before pregnancy and sleep quality.
gestational diabetes mellitus;Anqing area;morbidity;influencing factors
1002-0217(2017)04-0392-04
国家自然科学基金项目(81671471,81100449);安徽省高等学校自然科学研究基金项目(KJ2016A360);安徽医科大学青年拔尖人才支持计划;安徽医科大学博士科研基金
2017-01-16
路红春(1979-),女,讲师,(电话)13155695552,(电子信箱)326643397@qq.com; 赵 梅,女,副教授,硕士生导师,(电子信箱)haizhaomei@163.com,通信作者。
R 714.256
A
10.3969/j.issn.1002-0217.2017.04.027
