经鼻持续气道正压通气优先策略治疗毛细支气管炎的随机对照研究
2017-07-25沈玉才巢伟聪许志松邝惠玲潘小苏
沈玉才,巢伟聪,许志松,邝惠玲,潘小苏
(南方医科大学第五附属医院儿科重症监护病房,广州 从化 510900)
经鼻持续气道正压通气优先策略治疗毛细支气管炎的随机对照研究
沈玉才,巢伟聪,许志松,邝惠玲,潘小苏
(南方医科大学第五附属医院儿科重症监护病房,广州 从化 510900)
目的:探讨经鼻持续气道正压通气(nasalcontinuouspositiveairwaypressure,nCPAP)优先策略对毛细支气管炎的氧合及通气功能、气管插管率及住在儿科重症监护病房(pediatricintensivecareunit,PICU)时间的影响。方法:按是否优先采用nCPAP策略,将符合研究标准的患儿随机分为非优先组与优先组。非优先组予以雾化、吸痰、吸氧等处理,具有气管插管指征时,行气管插管。优先组予以雾化、吸痰后即应用nCPAP,具有气管插管指征时行气管插管。结果:非优先组住PICU的时间为(101.07±18.68)h,优先组住PICU的时间为(98.28±13.74)h(P>0.05)。非优先组气管插管率26.19%,优先组气管插管率5.56%(P<0.05),但5≦CSS<9时,气管插管率无显著性差异(P>0.05)。两组治疗成功的患儿中,优先组在治疗12h及24h,PaCO2、PaO2/FiO2均较治疗前改善(P<0.05);非优先组PaCO2、PaO2/FiO2在治疗2h、12h与治疗前比较,均无明显改善(P>0.05),但两组间比较PaCO2、FiO2/PaO2在12h、24h,优先组均较非优先组明显改善(P<0.05)。结论:nCPAP能有效改善毛细支气管炎的氧合情况及换气功能,减少气管插管的几率,并不延长毛细支气管炎住在PICU的时间。但对于呼吸窘迫不太严重的毛细支气管炎,可能不需要nCPAP优先策略呼吸支持。
经鼻持续气道正压通气;毛细支气管炎;机械通气;婴儿
毛细支气管炎是婴幼儿常见的下呼吸感染性疾病,部分患儿常需呼吸支持,但气管插管有增加呼吸机相关性肺炎的风险。对于严重毛细支气管炎尤其是呼吸道合胞病毒感染所致的毛细支气管炎,气管插管有创机械通是毛细支气管炎患儿发展为闭塞性毛细支气管炎的危险因素[1]。对于严重毛细支气管炎,国外主张尽早使用优先经鼻持续气道正压(nasal continuous positive airway pressure,nCPAP)呼吸支持。但目前国外对于该方面的研究报道多以回顾性研究为主。而在国内,nCPAP在儿童应用较少,且不是采用优先策略。为了进一步明确采用nCPAP优先策略对毛细支气管炎疗效,2015年1月至2016年1月,对本院儿科重症监护病房(pediatric intensive care unit,PICU)收治的符合研究标准的毛细支气管炎患儿进行了前瞻性随机对照研究,现报告如下。
1 资料与方法
1.1 资料
1.1.1 研究对象 经过南方医科大学第五附属医院医学伦理委员会批准,以2015年1月至2016年1月本院PICU收治的毛细支气管炎为研究对象。毛细支气管炎诊断标准为[2]:年龄2岁以内,特别是6个月以内,具有咳嗽、喘憋(呼气延长)等典型表现的下呼吸道感染。
1.1.2 纳入标准 符合毛细支气管炎诊断标准,家属同意使用nCPAP,且具有如下条件之一者:(1)呼吸窘迫评分:采用Wang’s评分系统(Wang’s clinlical score system,CSS)对呼吸窘迫进行评分[3],CSS评分≥5分者,CSS评分具体内容见表1;(2)需氧量增加:在儿科病房鼻导管吸氧SaO2<92%,需面罩吸氧方能维持转入PICU者;直接收住PICU鼻导管吸氧SaO2<92%,需面罩吸氧方能维持者;(3)PaCO2>50 mmHg。

表1 Wang’s评分系统
总分最大分值12分,除一般情况外,其余各项均为4度,总分0~4.9之间为呼吸窘迫轻度,5~8.9分为中度,9~12分为重度。均在安静时评估。
1.1.3 排除标准 排除呼吸浅慢、自主呼吸弱、全身衰竭、重症休克、中枢性呼吸衰竭、严重酸中毒(pH<7.0)、先天性心脏病等。
1.2 方法
1.2.1 nCPAP优先策略的主要内容 对符合研究标准的优先组内的毛细支气管炎患儿,均直接第一时间应用nCPAP,具有气管插管指征时即刻使用气管插管机械通气。
1.2.2 治疗方法 非优先组:入住PICU后立即予以吸痰、雾化(30 mL 0.9%氯化钠溶液+1 mg肾上腺素)、鼻导管吸氧或面罩吸氧等,如鼻导管吸氧吸氧饱和度<90%,改为面罩吸氧,当面罩吸氧仍发绀或入住即予以面罩吸氧的患儿仍发绀时,或具有其他气管插管指征,立即予以气管插管机械通气。 优先组:入住PICU后,立即予以予以雾化(30 mL0.9%氯化钠溶液+1 mg肾上腺素)、吸痰、心电监护监测,家属签署知情同意书后,直接予以nCPAP呼吸支持,入院后即查动脉血气分析。nCPAP治疗采用费雪派克Bubble CPAP治疗仪(费雪派克850加温湿化器),根据患儿年龄及鼻腔大小选用合适鼻塞连接,持续气道正压压力水平均设置为5 cmH2O。吸入氧浓度初设50%,以最低吸入氧浓度维持血氧饱和度95%以上为宜,具有气管插管指征时及时气管插管。非优先组及优先组均于治疗前、治疗后2 h、12 h、24 h各检查动脉血气分析1次,以后根据病情需要随时查血气分析,合并细菌感染时根据药敏实验以敏感抗生素控制感染。
1.2.3 气管插管指征 在面罩吸氧情况下或nCPAP治疗情况下,FiO2>0.6时SaO2<90%、PaO2<50 mmHg;PaCO2短期内明显上升;呼吸浅慢;频繁呼吸暂停;呼吸困难明显加重。
1.2.4 疗效评价标准 nCPAP有效:使用nCPAP治疗后病呼吸困难缓解,呼吸暂停消失或减少,血氧饱和度、血气分析明显改善,顺利撤离nCPAP;nCPAP无效: nCPAP后病情改善不明显或继续加重,需行气管插管者。
1.2.5 转出PICU指征 同时具备以下条件:(1)在鼻导管低流量给氧下,SaO2>95%;(2)CSS评分<5分;(3)至少间隔4 h以上吸痰1次而患儿无明显的呼吸道阻塞症状;(4)循环稳定、无高热、无呼吸暂停。
1.2.6 分组方案 计划纳入患儿80例,按患者入住PICU先后顺序编号,由专人查对随机数字表对患儿进行随机分组,按是否采用nCPAP优先策略治疗将入住的符合研究标准的患儿随机分为非优先组与优先组。
1.3 统计学分析
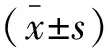
2 结果
2.1 研究对象纳入及排除流程
符合纳入标准的患儿88例,8例排除。排除病例包括:家属拒绝nCPAP治疗3例,频繁呼吸暂停、呼吸浅慢直接予以气管插管2例,室间隔缺损2例。符合研究标准的病例80例,其中非优先组43例,优先组37例。两组中各1例因治疗不足24 h,家属要求出院而剔除,共78例完成研究。
2.2 两组治疗前基本资料情况
两组治疗前性别比、月龄、PaO2、PaCO2、呼吸频率、心率、PaO2/FiO2、CSS评分在统计学上均无显著性差异(P>0.05),见表2。
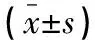
表2 非优先组与优先组治疗前基本资料
2.3 两组呼吸道合胞病毒检出情况
非优先组检测出呼吸道合胞病毒感染19例(45.23%),优先组检测出呼吸道合胞病毒感染15例(41.67%),两组呼吸道合胞病毒感染率在统计学上无显著性差异(χ2=0.1,P>0.05)。
2.4 非优先组与优先组住在PICU的时间
非优先组住在PICU的时间为(101.07±18.68)h,优先组住在PICU的时间为(98.28±13.74)h,两组比较在统计学上无显著性差异(t=0.76,P=0.45)。
2.5 非优先组与优先组气管插管情况
非优先组气管插管11例,插管率26.19%,优先组气管插管2例,插管率5.56%,两组比较在统计学上具有显著性差异(χ2=5.25,P=0.02)。但5≤CSS<9时,两组气管插管率在统计学上无显著性差异(χ2=0.41,P>0.05),而当9≤CSS≤12时,两组气管插管率在统计学上有显著性差异(χ2=5.30,P<0.05)。见表3。
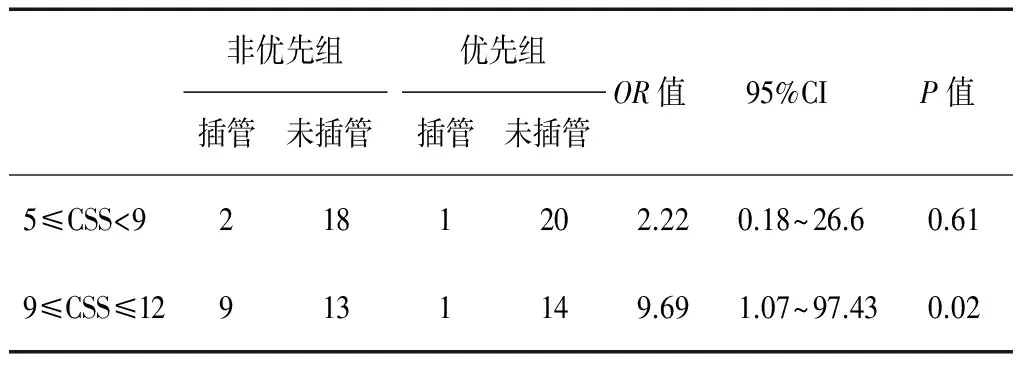
表3 非优先组与优先组气管插管情况(例)
2.6 非优先组与优先组未气管插管的患儿PaCO2、FiO2/PaO2情况
优先组治疗成功34例,非优先组治疗成功31例。两组均无死亡病例。两组治疗成功的患儿中,同组内不同时间PaCO2、PaO2/FiO2行一般线性模型重复测量方差分析结果显示,优先组在治疗12 h及24 h,PaCO2、PaO2/FiO2均较治疗前改善,在统计学上均有显著性差异(P<0.05);非优先组PaCO2、PaO2/FiO2在治疗2 h、12 h与治疗前比较,均无明显改善,在统计学上无显著性差异(P>0.05),在治疗24 h,非优先组PaCO2、 PaO2/FiO2较治疗改善,在统计学有显著性差异(P<0.05)。
多变量一般线性模型结果显示,同时间点两组间比较,治疗前PaCO2、FiO2/PaO2两组均无显著性差异(P>0.05),但PaCO2、FiO2/PaO2在12 h、24 h,优先组均较非优先组明显改善(P<0.05),见表4。

表4 非优先组与优先组未气管插管的患儿PaCO2、FiO2/PaO2情况
*P<0.05,两组同一时间点比较;同组内不同时间点比较:#P<0.05,与治疗前比较;△P<0.05,与治疗2 h比较;▲P<0.05,与治疗12 h比较。
3 讨论
目前,越来越多证据支持nCPAP在毛细支气管炎中的应用价值[4-6]。CPAP由于在整个呼吸周期保持气道正压,高于或等于内源性PEEP的使用可使气流受限的气道扩张[7],从而使萎陷的气道及相应的肺泡复张,平均气道阻力下降。气道的复张有利于气体在呼气时从肺内排出,从而减轻肺的过度膨胀及减少呼吸做功[8]。对于毛细支气管炎患儿,CPAP的使用使小气道开放,减少了呼吸肌做功,改善了其通气及换气功能,使呼吸困难及喘憋得以缓解。
nCPAP优先策略能否减少毛细支气管炎气管插管的几率问题,目前尚无明确结论。Lazner等[9]回顾性研究显示,使用无创通气治疗毛细支气管炎7年来,气管插管率约1%。本研究[10-11]的优先策略组5.56%的气管插管率与之相比较略高,但远远低于人群毛细支气管炎的气管插管率。本研究非优先组气管插管率明显高于优先组气管插管率(P<0.05)。但5≦CSS<9时,两组气管插管率无显著性差异(χ2=0.41,P>0.05),而当9≦CSS≦12时,两组气管插管率具有显著性差异(P<0.05)。提示对于呼吸窘迫非常严重的毛细支气管炎患儿,nCPAP优先策略可降低气管插管的几率,但对于呼吸窘迫不严重的毛细支气管炎患儿可能不需要nCPAP优先策略呼吸支持。
PaCO2是反应通气功能的重要指标,而PaO2/FiO2是反应换气功能的重要指标。传统的CPAP主要用于Ⅰ型呼吸衰竭,主要担心CPAP有可能导致CO2潴留。实际上,合适的CPAP可以使小气道开放,有利于CO2的排出。本研究分析了两组均未气管插插管患儿的PaCO2及PaO2/FiO2情况,结果显示同组内不同时间, 在治疗12 h及24 h,优先组PaCO2、PaO2/FiO2PaCO2均较治疗前改善(P<0.05)。而非优先组在治疗24 h PaCO2、 PaO2/FiO2才较治疗改善(P<0.05)。而同一时间点不同组间比较,优先组PaCO2在治疗2 h、12 h、24 h均较非优先组明显改善(P<0.05),FiO2/PaO2在治疗12 h、24 h较非优先组均明显升高(P<0.05)。提示就改善通气及换气功能而言,优先组效果均优于非优先组。进一步证实nCPAP优先策略对毛细支气管炎通气及换气功能。
Essouri等[12]的研究表明,nCPAP优先策略治疗毛细支气管炎可以缩短机械通气的时间,缩短住在PICU及住院时间,减轻家属的经济负担。本研究结果提示,非优先组为(101.07±18.68)h,优先组为(98.28±13.74)h,优先组并未延长住在PICU的时间(P>0.05)。
综上述,本研究证实nCPAP优先策略可改善毛细支气管炎通气及换气功能,提示nCPAP优先策略治疗毛细支气管炎可减少气管插管,并不会延长住在PICU的时间。但对于呼吸窘迫不严重的毛细支气管炎患儿可能不需要nCPAP优先策略呼吸支持。由于本研究虽为随机对照研究,但是为单中心研究,证据力度有限,尚需多中心随机对照研究进一步明确。
[1] Colom AJ,Teper AM,Vollmer WM,etal.Risk factors for the development of bronchiolitis obliterans in children with bronchiolitis[J].Thorax,2006,61(6):503-506.
[2] 王卫平.儿科学[M].第8版,北京:人民卫生出版社,2013:269-270.
[3] Wang EE,Miner RA,Navas L,etal.Observer agreement for respiratory signs and oximetry in infants hospitalized with lower respiratory infections[J].Am Respir Dis,1992,145(145):106-109.
[4] Martinon-Torres F,Rodriguez-Nunez A,Martinon-Sanchez JM.Nasal continuous positive airway pressure with heliox in infants with acute bronchiolitis[J].Respir Med,2006,100(8):1458-1462.
[5] Al-Balkhi A,Klonin H,Marinaki K,etal.Review of treatment of bronchiolitis related apnoea in two centres[J].Arch Dis Child,2005,90(3):288-291.
[6] Soong W,Hwang B,Tang R.Continuous positive airway pressure by nasal prongs in bronchiolitis[J].Pediatr Pulmonol,1993,16(3):163-166.
[7] Smith TC,Marini JJ.Impact of PEEP on lung mechanics and work of breathing in severe airflow obstruction[J].J Appl Physiol,1988,65(4):1488-1499.
[8] Donlan M,Fontela PS,Puligandla PS.Use of Continuous Positive Airway Pressure (CPAP) inAcute Viral Bronchiolitis:A Systematic Review[J].Pediatric Pulmonology,2011,46(8):736-746.
[9] Lazner MR,Basu AP,Klonin H.non-Invasive Ventilation for Severe Bronchiolitis:Analysis and Evidence[J].Pediatric Pulmonology,2012,47(9):909-916.
[10]Shay DK,Holman RC,Newman RD,etal.Bronchiolitis-associated hospitalizations among US children 1980-1996[J].JAMA,1999,282(15):1440-1446.
[11]Stretton M,Ajizian SJ,Mitchell I,etal.Intensive care course and outcome of patients infected with respiratory syncytial virus[J].Pediatr Pulmonol,1992,13(3):143-150.
[12]Essouri S,LaurentM,ChevretL,etal.Improved clinical and economic outcomes in severe bronchiolitis with pre-emptive nCPAP ventilatory strategy[J].I ntensive Care Med,2014,40(1):84-91.
(学术编辑:陈小菊)
本刊网址:http://www.nsmc.edu.cn
作者投稿系统:http://noth.cbpt.cnki.net
邮箱:xuebao@nsmc.edu.cn
本刊网址:http://www.nsmc.edu.cn
作者投稿系统:http://noth.cbpt.cnki.net
邮箱:xuebao@nsmc.edu.cn
A clinical randomized controlled trials on nCPAP as priority strategy in bronchiolitis
SHEN Yu-cai,CHAO Wei-cong,XU Zhi-song,KUANG Hui-ling,PAN Xiao-su
(PediatricalIntensiveCareUnit,TheFifthAffilitiatedHospitalofSouthernMedicalUniversity,Conghua510900,Guangzhou,China)
Objective:To investigate the influence of nasal continuous positive airway pressure(nCPAP) as priority strategy in treatment of bronchitis,such as oxygenation,ventilation function, strategy trachea intubation rate and in PICU time.Methods:According to whether or not treat with nCPAP as priority strategy,infants were divided into non priority group and priority group randomly.In non priority group infants were given atomization,sputum,nasal catheter or oxygen mask after admission to PICU.When endotracheal intubation indications were present,infants were given mechanical ventilation.In priority group infants were given atomization and sputum suction after admission to PICU,then teated with nCPAP in the first time.When endotracheal intubation indications were present,infants were given mechanical ventilation.Results:PICU times were (101.07±18.68) h in non priority group,and PICU times were (98.28±13.74) h in priority grou (P>0.05).Intubation rate was 26.19% in non priority group,and intubation rate was 5.56% in priority group (P<0.05).However, while 5≦CSS<9,there is no significant difference in tracheal intubation rates betweevn non priority group and priority group(P>0.05).Two groups of children with the success of the treatment,the priority group in the treatment of 12 h and 24 h,PaCO2and PaO2/FiO2were better than those before treatment (P<0.05),non priority group PaCO2,PaO2/FiO2in the treatment of 2 h and 12 h compared with before treatment,there was no obvious improvement (P>0.05),but the comparison between the two groups PaCO2,PaO2/FiO2in 12 h and 24 h the priority group was significantly improved compared with the non priority group (P<0.05).Conclusion:nCPAP can effectively improve the oxygenation and gas exchange function of bronchitis.nCPAP as priority strategy may reduce the rate of airway intubation in bronchiolitis and does not prolong the time of bronchitis in PICU.Howere,for infants with no severe respiratory distress,those infants may not require nCPAP as priority strategy for respiratory support.
Nasal Continuous Positive Airway Pressure;Bronchiolitis;Ventilation;Infant
10.3969/j.issn.1005-3697.2017.03.002
2016年广东省卫生计生适宜技术入库项目
2016-11-07
沈玉才(1974-),男,硕士。E-mail:550409136@qq.com
时间:2017-6-21 18∶09 网络出版地址:http://kns.cnki.net/kcms/detail/51.1254.R.20170621.1809.004.html
R
A
