内镜下侵袭性垂体瘤切除手术的特点分析
2017-06-29邢云飞许红旗牛志强王志斌
邢云飞 许红旗 牛志强 王志斌
1)河南安阳市肿瘤医院神经外科 安阳 455000 2)河南安阳市人民医院神经外科 安阳 455000
·医疗技术·
内镜下侵袭性垂体瘤切除手术的特点分析
邢云飞1)许红旗2)牛志强1)王志斌1)
1)河南安阳市肿瘤医院神经外科 安阳 455000 2)河南安阳市人民医院神经外科 安阳 455000
目的 分析内镜经蝶切除侵袭性垂体瘤的手术特点。方法 回顾我院2014-11—2015-12内镜下侵袭性垂体瘤手术患者32例,统计术中鞍隔破损情况,术后MRI海绵窦内肿瘤残留程度及相关并发症与愈后。结果 32例病例术后病理均为垂体腺瘤,术中鞍隔破损15例,均给予修补。术后尿崩10例,皮质醇功能低下7例,随访半年内均恢复正常。术后脑脊液瘘1例。术后MRI影像全切率59.4%。结论 内镜治疗侵袭性垂体瘤是有效的治疗方法,值得临床应用。
内镜;侵袭性垂体瘤
垂体腺瘤是颅内常见肿瘤,流行病学统计其发生率约为1/10万,仅低于脑胶质瘤和脑膜瘤,占颅内肿瘤的10%左右。现阶段其治疗方法仍以手术为主,配合药物及放射治疗。对2014-11—2015-12 32例内镜经蝶侵袭性垂体瘤手术病例进行回顾,结合既往显微镜治疗经验,分析内镜下侵袭性垂体瘤手术特点及其并发症,现介绍如下。
1 资料与方法
1.1 入组条件 患者均由3.0T MRI检查后满足以下条件入组:(1)肿瘤一侧向海绵窦侵入,Knosp分级II~III级[1];(2)向上明显压迫视神经;(3)形态不规则;(4)二次手术患者(经额入路2例,经蝶入路3例)。
1.2 一般资料 男12例,女20例;年龄31~68 岁,平均54 岁。病程3个月~10余年。主要临床表现:视力下降及视野缺损24例,头痛16例。无功能腺瘤27例,闭经泌乳(PRL型)4例,指端肥大(GH型)1例。术后均经病理检查确诊。
1.3 器械和设备 硬性30°鼻窦镜(德国KARL STORZ及美国STRYKER)及配套的监视系统,德国蛇牌动力系统及相关手术器械。
1.4 手术方法 患者全麻后平卧位,头偏向右侧,术者位于手术台右侧面向头部,一般经右侧鼻腔入路,内镜下致鼻咽后壁,放置1:10 000肾上腺素棉片压迫鼻咽部黏膜。电灼切开蝶窦前壁,掀开黏膜瓣,显露蝶窦前壁及开口,打开蝶窦前壁进入蝶窦,清除蝶窦黏膜,显露鞍底,用磨钻及蝶窦咬骨钳打开鞍底,双氧水冲洗后打开鞍底硬膜,切除肿瘤。切除肿瘤后根据鞍隔破损程度选择修补鞍底的方法。对于鞍隔完整的病例常规填塞明胶后压迫黏膜复位即可,鞍隔缺损病例根据鞍隔缺损和鞍底硬膜边缘完整的程度选择修补方式[2]。术后填塞凡士林纱条24~48 h后拔除。
2 结果
肿瘤全切除19例,大部分切除13例。术后无死亡病例。18例术后随访3~6 个月。术前视力、视野受损者术后均有改善。4例PRL型及1例GH型患者激素水平术后均明显下降。15例术中鞍隔缺损病例术后出现明显皮质醇水平低下7例,给予补充激素治疗,半年内均停止补充治疗。术后一过性尿崩症10例,经口服弥凝治疗均在术后1周~2月内恢复正常。
3 讨论
3.1 手术视野与空间的建立 相较于显微镜下,内镜下磨钻的应用是经鼻内镜颅底手术的优势所在。内镜的良好视野与磨钻的熟练使用是手术得以精确操作的基础。磨钻创造更大的操作空间,内镜提供更广的操作视野,二者相得益彰,缺一不可。
3.2 鞍隔缺损的原因分析 本组病例内镜下较显微镜下鞍隔缺损率明显增加,分析其原因:(1)内镜操作较显微镜的差异:术者操作位置的变化导致对鞍隔的处理有所变化,显微镜下多由鞍隔中部向鞍结节方向剥离,而内镜下则多由鞍结节向中间剥离,这种操作的区别可能导致内镜下更容易分离鞍隔蛛网膜与肿瘤包膜的界面,出现肿瘤包膜外剥离,而显微镜下多数为肿瘤包膜内分块切除。所以内镜剥离后只剩下一层蛛网膜,有的甚至连蛛网膜也被剥离或本身缺如鞍隔蛛网膜(见图1)。而显微镜下剥离剩下的应该是肿瘤包膜及鞍隔蛛网膜。(2)由于内镜下视野的拓宽,使得手术直视下操作的范围扩大,加之颅底重建技术的日趋成熟,进而加大了术者解剖处理鞍隔及鞍底的信心和把握[3]。
3.3 影响全切率的因素分析 本组病例影像全切率59.4%。分析未能全切的原因有:(1)肿瘤生长包绕颈内动脉(9例):对内镜下海绵窦及颈内动脉的处理经验不足,向外侧磨除范围不足,视角限制导致颈内动脉内侧无法处理;(2)质地坚硬肿瘤(4例):行肿瘤大部切除。其中1例患者为外院经蝶术后半年,肿瘤巨大、质地坚硬,手术切除2/3后牵拉致一侧海绵窦及海绵间窦破裂出血剧烈,遂终止手术;1例患者经蝶术后4 a,肿瘤质地硬,鞍底瘢痕和肿瘤混杂导致未能全切。
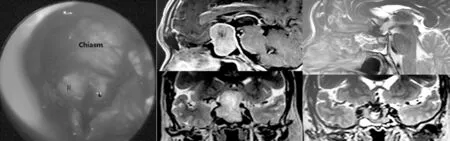
图1 鞍隔去除后的视束与视交叉及手术前后的MRI
3.4 海绵窦内肿瘤的处理 文献报道可采用内镜下磨除鞍底外侧颈内动脉压迹骨质充分显露颈内动脉以求进一步切除肿瘤[4]。本组病例均采用由颈内动脉内侧观察海绵窦内肿瘤并予以切除,相对于显微镜可以提供更好的手术视角,但仍存在操作上的限制,出现“看得到,切不着”的情况。相信在肿瘤可视的前提下,全切率应该随着内镜器械设备的改进和术者配合熟练程度而升高[5]。
3.5 内分泌改变与手术的相关性 对比显微镜下鞍隔包膜的保留,可看到鞍隔包膜剥除与术后尿崩及皮质醇下降呈正相关。尿崩多在术后2月内恢复,皮质醇功能的恢复明显滞后于尿崩。这可能与经额开颅手术具有相似的内分泌影响。切除包膜是否会降低肿瘤的复发率,及包膜内组织构成将是我们进一步研究的方向。
3.6 颅底修补与重建的选择 术者根据鞍隔是否完整考虑是否修补。对于鞍隔完整的病例常规填塞明胶后压迫黏膜复位即可,并根据鼻腔内黏膜损伤情况,酌情选择是否进行术后24 h内的压迫止血。对于较小鞍隔缺损给予明胶填塞后人工硬膜与耳脑胶修补重建,而对于大的鞍隔缺损,采用脂肪颗粒、肌浆、筋膜和耳脑胶修补重建[6]。重建病例给予凡士林纱条鼻腔内压迫24~48 h。均能达到良好愈合。本组1例术后脑脊液鼻瘘患者为术中未发现鞍隔缺损而未行修补,于术后第3天行二期修补治愈。
3.7 内镜操作方式的思考 本组病例全部为单侧鼻孔双人四手操作为主,术者一手持镜、单手操作,助手的辅助功能非常有限,将术者双手解放出来应该是内镜操作的理想状态[7]。内镜治疗团队的分工与配合将是未来着重探讨和实践的内容,也将为内镜下颅底肿瘤切除提供更为广阔的空间。
[1] 张亚卓,邸虓.内镜神经外科学[M].北京:人民卫生出版社,2012:204.
[2] Paluzzi A,Femandez-Miranda JC,Tonya stef ko S,et al.Endoscopic endonasal approach for pituitary adenomas:a series of 555 patients[J].Pituitary,2014,17(4):307-319.
[3] D’Haens J,Van Rompaey K,Stadnik T,et al.Fully endoscopic transsphenoidal surgery for functioning pituitary adeno mas:a retrospective comparison with traditional transsphenoidal microsurgery in the same institution[J].Surg Neurol,2009,72(4):336-340.
[4] Sabit I,Schaefer SD,Couldwell WT.Extradural extran-asal combined transmaxillary transsphenoidal approach to the cavernous sinus:a minimally invasive microsur-gical model[J].Laryngoscope,2000,110(2pt1):286-291.
[5] 位振清,王任直,姚勇,等.多技术辅助神经内镜下侵袭海绵窦的垂体腺瘤的治疗[J].中国医学科学院学报,2014,36(2):189-193.
[6] Komotar RJ,Starke RM,Raper DM,et al.Endoscopic endonasal compared with microscopic transsphenoidal and opentranscranial resection of giant pituitary adenomas[J].Pituitary,2012,15(2):150-159.
[7] Anand VK,Aygun N,Brown SM,et al,候立军,卢亦成,吕立权,等译.实用内镜颅底外科学[M].上海:上海科学技术出版社,2012:46.
(收稿2016-10-15)
河南省安阳市科技攻关计划项目(编号:20150924)
R736.4
B
1673-5110(2017)05-0086-02
