BiPAP通气联合纳洛酮治疗Ⅱ型呼吸衰竭合并肺性脑病的临床价值分析
2017-06-29易浩宇
易浩宇
河南信阳市中心医院呼吸内科 信阳 464000
BiPAP通气联合纳洛酮治疗Ⅱ型呼吸衰竭合并肺性脑病的临床价值分析
易浩宇
河南信阳市中心医院呼吸内科 信阳 464000
目的 探究BiPAP通气联合纳洛酮治疗Ⅱ型呼吸衰竭合并肺性脑病的临床价值。方法 选取我院2013-07—2015-07收治的70例II型呼吸衰竭合并肺性脑病患者,按照患者住院的先后顺序分成观察组和对照组各35例。观察组通过纳洛酮联合BiPAP治疗,对照组给予常规疗法治疗,对比2组临床疗效。结果 观察组和对照组的治疗成功率分别为74.29%、42.86%,差异具有统计学意义(P<0.05)。2组气管插管率、病死率比较,差异有统计学意义(P<0.05)。治疗过程中,2组均未产生不良反应。结论 BiPAP联合纳洛酮治疗Ⅱ型呼吸衰竭合并肺性脑病,临床疗效显著,值得应用。
BiPAP通气;纳洛酮;II型呼吸衰竭合并肺性脑病
II型呼吸衰竭合并肺性脑病,属于呼吸内科的多发病、常见病,为危重病症。这类病症产生的原因和缺氧、二氧化碳潴留有关,进而易发生神经和精神方面的症状[1]。临床多采取经鼻面罩BiPAP呼吸设备辅助通气治疗,在此基础上联合纳洛酮治疗效果显著。对近年来我院收治的70例Ⅱ型呼吸衰竭合并肺性脑病患者行回顾性分析,现报道如下。
1 资料与方法
1.1 一般资料 选取我院近年来收治的70例Ⅱ型呼吸衰竭合并肺性脑病患者,所有患者均通过慢性阻塞性肺疾病的诊治指南标准、Ⅱ型呼吸衰竭和肺性脑病的诊断标准[2]。70例患者均存在显著的咳、痰、喘等症状及意识方面的障碍。随机分为观察组和对照组各35例。观察组男24例,女11例;年龄60~82岁,平均71.6岁。对照组男22例,女13例;年龄64~80岁,平均72.5岁。2组基本资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组:给予常规治疗,保持气道通畅,并有效控制感染,实行解痉平喘和持续低流量吸氧等治疗。同时,维持水电解质平衡,给予营养支持治疗。
1.2.2 观察组:对照组基础上,给予纳洛酮首次0.8 mg静脉注射。然后,每小时给予3 μg,经微量泵进行持续静脉泵入治疗。选择瑞思迈无创呼吸机,实行双水平正压通气治疗,呼吸模式需设置为NPPV SIMV。呼吸频率设置为每分钟15次,吸气压(IPAP)和呼气压(EPAP)分别设置为:4~15 cmH2O;2~6 cmH2O。除此之外,每日还需给予雾化及吸痰等治疗。最后,需对患者治疗前、后的意识情况及咳喘症状进行严格观察,实行动脉血气分析和心电监护、肝肾功能等检查。
1.3 疗效评判 有效:治疗后,临床症状、动脉血气分析,显著缓解,且意识恢复清醒。无效:治疗后,临床症状、意识状态、血气分析等均无显著改善,或更加严重,发生恶化。

2 结果
2.1 2组住院时间对比 观察组住院时间10~52 d,平均31.4 d;对照组住院时间8~32 d,平均20.9 d,组间比较,差异具有统计学意义(P<0.05)。
2.2 2组疗效对比 2组治疗成功率、气管插管率、病死率比较,差异均具有统计学意义(P<0.05)。见表1。
2.3 2组不良反应对比 2组均没有明显的血压波动、恶心、呕吐、肝肾功能损害、皮疹、过敏、局部红肿等不良反应。
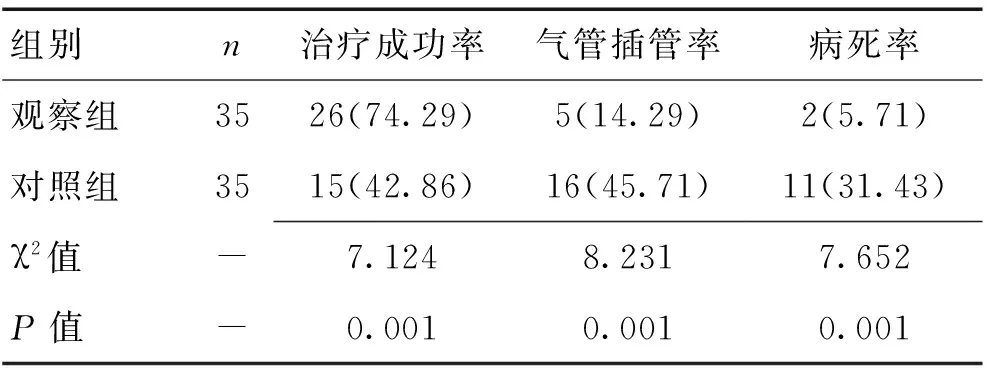
表1 2组疗效比较 [n(%)]
3 讨论
呼吸衰竭,主要因为较多因素下,诱发的肺通气、换气功能障碍,进而使得人体不能实行有效的气体交换,导致缺氧合并二氧化碳潴留情况的发生,引发生理功能、代谢紊乱临床综合征[3]。海平大气压的情况下,静息条件下呼吸室内的空气,可排除心内解剖分流、原发于心排血量降低等现象。这时PaO2<8 kPa/合并PaCO2>6.65 kPa,即可判定为呼吸衰竭。
肺性脑病即为肺心脑综合征,属于慢性支气管炎合并肺气肿、肺源性心脏病、肺功能衰竭等,所致的脑组织损害、脑循环障碍。临床主要表现为意识障碍、神经和精神症状、定位神经体征等。血气分析显示,肺功能不全、高碳酸血症[4]。这类病症的发病机制非常复杂,主要因肺部受损,使二氧化碳潴留、缺氧,进而使得患者发生高碳酸血症、低氧血症。同时,肺部循环出现障碍、肺动脉高压引发脑组织受损,使得肺性脑病发生。临床症状:头痛、记忆力下降和精神不振等。同时,还会产生一定程度的意识障碍,如轻度嗜睡、昏睡、昏迷。这类病症的发生和缺氧、高碳酸血症有归案,进而使得二氧化碳麻醉引发病症。与此同时,病症的发生还和颅内压升高和视神经乳头水肿、全身强直-阵挛样发作等有一定联系,使得患者发生运动方面的障碍。为此,需加强不同类型慢性呼吸道病症的治疗,并严格控制呼吸道感染,合理的应用抗生素治疗。此外,有效改善患者的呼吸功能和缺氧、二氧化碳潴留、纠正酸碱、水、电解质平衡,对病症的治疗也非常有利。
Ⅱ型呼吸衰竭合并肺性脑病的主要生理特点:缺氧、二氧化碳潴留,同时患者的心、肺、脑、循环系统,均会受到严重的损害。使得患者脑组织细胞功能发生阻碍,从而直接对患者的脑神经感觉构成影响。BiPAP呼吸机,IPAP属于压力支持通气,而EPAP对病理状态的PEEPi可实行较强的对抗效果,进而有效的降低呼吸负荷、呼吸耗功,并能改善呼吸中枢自主调节的能力。可改善患者肺泡内压情况,这对于氧进到毛细血管中非常有利,进而能降低肺内分流情况,加强患者动脉血氧的饱和度和心肌供氧情况[5]。机械的方式实行通气治疗,能降低患者衰竭心脏负荷,并降低心肌实际的耗氧量。自主呼吸的过程,胸腔压摆动得以控制,使得心输出量提升。BiPAP通气治疗,还能降低患者左心室前负荷的心功能。纳洛酮,为阿片受体拮抗剂,能够在较短的时间内经血脑屏障,以竞争性的方式拮抗不同类型的阿片受体[6]。同时,可使得呼吸中枢部位达到兴奋的状态,从而从根本上改善患者的呼吸状态,纠正低氧血症、高碳酸血症,促使患者的意识逐渐达到正常。在短时间内控制患者的肺水肿液体外渗情况,改善患者体内高碳酸血症情况,并降低对氧自由基所造成的不良影响[7]。这时患者的血液黏度下降,大脑血液供应提高,逐渐恢复意识。通过纳洛酮进行治疗,能防止长期使用可拉明造成的震颤和呼吸肌疲劳等情况。BiPAP呼吸机无创正压通气、纳洛酮联合对II型呼吸衰竭合并肺性脑病患者进行治疗,临床效果较好,能够充分发挥BiPAP呼吸设备无创正压通气的效果减低呼吸机的疲劳。并且还能够抑制患者自主呼吸的情况,属于治疗COPD合并肺性脑病的有效方式。
临床相关研究显示,和常规疗法比较,NPPV应用于AECOPD中,成功率较高,约为85.42%左右。本次研究结果显示,观察组的治疗成功率,明显高于对照组的治疗成功率,这与左强的报道基本一致[8]。观察组中,2例患者因不能够适应NPPV,调整为其他治疗方式进行治疗。这与患者进行NPPV的医护人员的临床经验、操作水平等均有直接的联系。所以,使用NPPV治疗的过程,需选择有丰富临床操作经验的医护人员,并加强日常的巡视,进而发现异常时可在第一时间进行处理。
综上所述,BiPAP联合纳洛酮,对II型呼吸衰竭合并肺性脑病进行治疗,临床效果较佳,并能提高患者的治疗成功率,降低患者的病死率,具有重要的临床价值。
[1] 严浩,李贝.无创通气抢救海洛因中毒所致急性呼吸衰竭的疗效观察[J].中国急救复苏与灾害医学杂志,2016,11(1):20-22.
[2] 韦艳萍,罗明,黄勤英.纳洛酮治疗慢性呼吸衰竭并发肺性脑病的临床疗效观察[J].国际医药卫生导报,2015,21(8):1 038-1 040.
[3] 刘景平,栾照敏,韩瑜.纳洛酮治疗肺性脑病的临床效果观察[J].国际医药卫生导报,2015,21(12):1 719-1 721.
[4] 王海燕.无创双水平正压通气治疗慢性阻塞性肺疾病急性加重期合并肺性脑病的护理研究[J].基层医学论坛,2015,19(35):4 992-4 993.
[5] 李静.无创正压通气联合醒脑合剂治疗肺性脑病的临床观察[J].中国冶金工业医学杂志,2014,31(6):664-665.
[6] 代春伟.早期应用药物治疗慢性呼吸衰竭并发肺性脑病疗效观察[J].临床医学,2014,34(3):47-48.
[7] 高琦.纳洛酮联合醒脑静治疗肺性脑病的临床效果观察[J].内蒙古中医药,2014,33(28):63-63.
[8] 陈艳.醒脑静联合无创通气治疗COPD合并肺性脑病的临床分析[J].临床肺科杂志,2014,19(3):472-474.
(收稿2016-10-12)
R747.9
B
1673-5110(2017)05-0116-03
