全身麻醉复合表面麻醉在小儿咽喉部手术中的应用
2017-06-28张大志吕建瑞
张大志,吕建瑞
1.陕西省铜川市人民医院麻醉科(铜川 727000),2.西安交通大学第二附属医院 (西安710004)
△通讯作者
全身麻醉复合表面麻醉在小儿咽喉部手术中的应用
张大志1,吕建瑞2△
1.陕西省铜川市人民医院麻醉科(铜川 727000),2.西安交通大学第二附属医院 (西安710004)
目的:探讨小儿咽喉部手术采用全身麻醉复合表面麻醉,对其应激反应的影响。方法:选择ASAⅠ级择期行腺样体刮除及扁桃体摘除患儿40例,随机分为A组(复合表面麻醉组)、B组(常规全身麻醉组)两组;检测两组各时间点HR 、SBP 、DBP、 SaO2、ETCO2(入室后T1,诱导后T2,插管时T3,置入开口器T4,刮除腺样体T5,剥离扁桃体T6)。测量入室(T1)、刮除腺样体时(T5)、术毕(T7)血糖浓度及血乳酸浓度,并进行比较分析。结果:A组患儿在插管时、置入开口器、刮除腺样体、剥离扁桃体时HR 、MAP与诱导时相比均无明显变化(P>0.05);而B组于相应时段均明显升高(P<0.05),且明显高于A组(P<0.05);B组患儿血糖、血乳酸浓度于刮除腺样体及术毕明显高于入室及A组。结论:小儿咽喉部手术采用全身麻醉复合表面麻醉可有效消除手术所导致的应激,保持循环稳定和代谢正常,不失为一种操作简便效果确切的麻醉方法。
小儿咽喉部手术多为腺样体刮除及扁桃体摘除术,部位深视野小,同时又是迷走神经敏感区域,应激反应较其他部位手术更为强烈,可引起心率加快血压升高及一定程度的代谢紊乱,增加了术野渗血、术后咽喉水肿的发生,不利于术后愈合,一般均采用全身麻醉。传统上常用加深麻醉的方法来处理应激反应,但又会带来呼吸循环抑制、术后苏醒延迟等并发症,而且全身麻醉并不能完全消除应激反应[1]。本研究采用全身麻醉复合表面麻醉用于小儿咽喉部手术,观察手术对其应激反应的影响[2],现报告如下。
资料与方法
1 一般资料 选择ASAⅠ级择期行腺样体刮除及扁桃体摘除患儿40例。男22例,女18例,年龄4~8岁,体重18.5~28.6 kg。将40例患儿按麻醉方法的不同分为两组:A组20例,男11例,女9例,采用全身麻醉复合表面麻醉方法;B组20例,男11例,女9例,采用常规全身麻醉方法;两组术前均无呼吸循环及代谢系统疾病,且一般资料相比差异无统计学意义(P>0.05),具有可比性。
2 麻醉方法 两组术前均肌注阿托品0.02 mg/kg、安定0.2 mg/kg,入室前肌注氯胺酮4 mg/kg,待入睡送入室内,开放静脉,按4∶2∶1输注复方氯化钠,以咪达唑仑0.1 mg/kg、芬太尼4 μg/kg、顺式阿曲库铵0.15 mg/kg、丙泊酚1 mg/kg静注进行诱导。A组注药后2 min用地塞米松混合1%地卡因3 ml对鼻腔、咽喉部、气管内行喷雾表面麻醉。B组采用生理盐水。两组均于诱导后3 min插入气管导管,行机械通气,监测呼末CO2浓度,控制于30~35之间;两组患儿术中均以泵入丙泊酚 8 mg/(kg·h),瑞芬太尼0.5 μg/(kg·min)维持麻醉[3],行BIS监测将BIS控制于40~60,行体温监测控制体温于36.4~37.2 ℃之间。
3 监测方法 以PillipsMP50连续监测两组患儿各时间点HR、SBP、DBP、SaO2、ETCO2(入室后T1,诱导后T2,插管时T3,置入开口器T4,刮除腺样体T5,剥离扁桃体T6)。以A-2000TM/BIS值监测仪连续监测BIS。以SureStepIM血糖分析仪测量入室(T1),刮除腺样体时(T5),术毕(T7)血糖浓度。取足背动脉血,以IRMA血气分析仪测量入室(T1)刮除腺样体时(T5),术毕(T7)血乳酸浓度。
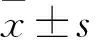
结 果
1 两组一般情况 两组患儿一般资料相比差异无统计学意义(P>0.05),见表1。
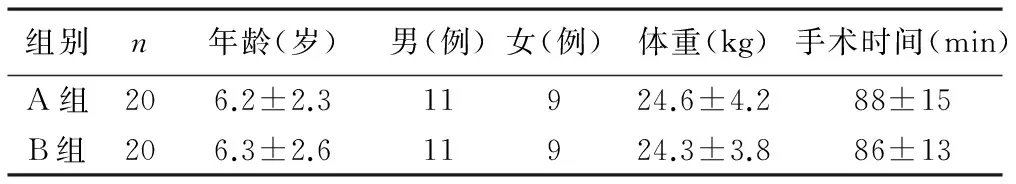
表1 两组患儿一般资料相比
2 两组各观察时段HR和MAP变化 A组患儿在插管时、置入开口器、刮除腺样体、剥离扁桃体时HR、MAP与诱导时相比均无明显变化(P>0.05),而B组于相应时段均明显升高(P<0.05),且明显高于A组(P<0.05),见表2。
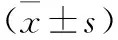
表2 两组患儿各观察时段HR和MAP的变化
3 两组在相应时段血糖浓度及血乳酸浓度变化 A组患儿在入室、刮除腺样体时和术毕血糖、血乳酸浓度无明显变化(P>0.05),而B组患儿血糖浓度及血乳酸浓度于刮除腺样体及术毕明显高于入室及A组(P<0.05),见表3。
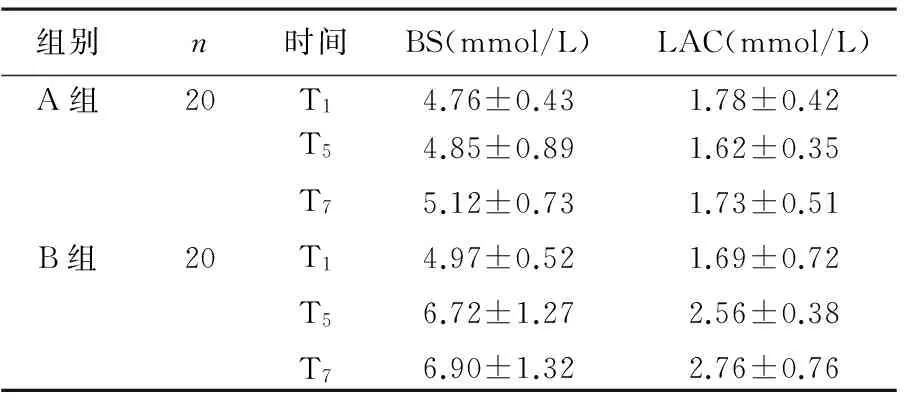
表2 两组患儿相应时段血糖浓度及血乳酸浓度变化
讨 论
小儿咽喉部手术可带来强烈的应激,可引起心率加快、血压增高,在术中引起渗血增多。给术者造成操作困难和组织氧耗增加,剧烈的应激导致应激激素释放,糖耐量下降出现胰岛素相对不足及高血糖等代谢改变,同时可导致外周血管不同程度痉挛收缩,外周血管阻力增加,外周低灌注,血液淤滞,这些改变导致循环障碍产生无氧代谢。
针对这一现象传统上往往采取加大镇静镇痛药物的使用,但单纯的全麻时交感神经—肾上腺髓质轴反应仍然存在,交感肾上腺髓质兴奋,使儿茶酚胺分泌增加,同时又无法阻止肾上腺素及去甲肾上腺素的分泌常发生血压增高心率加快,同时出现胰岛素抵抗产生无氧代谢和高血糖反应[1]。本研究的结果显示,两组虽然应用相同的全身麻醉药物剂量,使BIS值在40~60之间维持相同的麻醉深度,但B组患儿在插管时、置入开口器、刮除腺样体、剥离扁桃体时HR和MAP都显著升高,且血糖浓度及血乳酸浓度都相应升高,验证了上述观点。
有报道证实,局部使用利多卡因能对咽喉部的机械感受器起到直接抑制作用[4],能有效地阻滞手术部位上传神经冲动,还可有效抑制手术部位神经元的兴奋性,使向心传导受阻滞,降低交感神经的紧张性,从而能减弱血中儿茶酚胺等浓度的增高,从根本上抑制交感肾上腺髓质的反应,但利多卡因是一种效能和作用时间均属中等强度的局麻药,利多卡因喷雾表面麻醉缺点是作用时间短、喷雾部位不确切,而地卡因是一种快速强效的耳鼻喉科常用黏膜麻醉剂其特点为穿透力强,麻醉效果好,1~3 min显效, 持续时间为1~3 h,不能用作注射,局部表面麻醉用药时也应严格掌握浓度和用量[5-6]。有研究表明地塞米松可加固局麻药与神经轴索的结合[7],可延长和强化其神经阻滞作用。从A组患儿在地塞米松混合1%地卡因3 ml对鼻腔、咽喉部、气管内行喷雾麻醉后,在手术各相应时点循环指标都保持相对稳定且血糖及血乳酸也保持正常。再次证实有效的消除了手术导致的应激反应。
但由于地卡因吸收所引起的全身过敏性反应及毒性反应国内外屡有报道,故在应用中应严格控制剂量和浓度;在本次研究中采用1%地卡因3 ml属于安全剂量范围内,并在应用前详细询问患儿的药物过敏史,高敏体质慎用;且混合地塞米松亦有减轻过敏发生的作用。
综上所述,小儿咽喉部采用全身麻醉复合表面麻醉可有效消除手术所导致的应激,保持循环稳定和代谢正常,不失为一种操作简便效果确切的麻醉方法。
[1] 邓硕曾.应激与无应激麻醉[J].临床麻醉学杂志,2003,19(9):574-575.
[2] 张玉光,张瑞瑛,张 凌,等.瑞芬太尼丙泊酚复合表面麻醉在扁桃体摘除术的应用[J]. 浙江创伤外科,2012,17(4):551-552.
[3] 张捍平, 周逸刚. 丙泊酚复合雷米芬太尼静脉麻醉在小儿扁桃体摘除术中的应用[J].临床麻醉学杂志, 2010, 26(11):1012.
[4] 卢东雪,成丹丹,熊利泽,等. 表面麻醉减轻婴幼儿气管内插管并发症的效果[J]. 临床麻醉学杂志, 2010, 26(6):97-499.
[5] 陈依君,杜 溢,尤新民,等. 小儿支气管异物取出术的麻醉处理[J].上海医学,2009, 32(1):37-39.
[6] 张 倩,董 辉. 七氟醚复合丙泊酚和芬太尼在表面麻醉下行小儿气管异物取出术中的应用[J]. 陕西医学杂志,2016,45(1):23-25.
[7] 刘月江,王 臻,景 亮,等.地塞米松对0.5%罗哌卡因腰丛-坐骨神经联合阻滞作用的影响[J].临床麻醉学杂志, 2010, 26(2):104-106.
(收稿:2016-08-19)
腺样体切除术 扁桃体切除术 麻醉药,全身 麻醉药,联用 儿童
R543
A
10.3969/j.issn.1000-7377.2017.06.042
