无乳链球菌致新生儿脑膜炎的临床特点
2017-06-21汪月娟李坚旭叶素芬李慧锦李文娟
汪月娟,李坚旭,叶素芬,李慧锦,李文娟
(深圳市妇幼保健院儿科,广东 深圳 518028)
无乳链球菌致新生儿脑膜炎的临床特点
汪月娟,李坚旭,叶素芬,李慧锦,李文娟
(深圳市妇幼保健院儿科,广东 深圳 518028)
目的 探讨新生儿无乳链球菌(GBS)脑膜炎的临床特点,为该病的预防、诊断及治疗提供依据。方法 收集6例GBS脑膜炎(病例组)和2例非GBS脑膜炎患儿(对照组)的临床资料,并对其实验室检测结果进行回顾性分析。结果 病例组较对照组的血白细胞计数、C反应蛋白、脑脊液蛋白水平明显下降,脑脊液白细胞计数、糖化物水平明显升高,住院时间、脑脊液恢复时间明显增加(均P<0.05)。病例组5例治愈/好转,1例未愈转院;对照组2例均治愈出院。结论 新生儿GBS脑膜炎临床表现有着非特异性,住院时间和脑脊液恢复时间较长,预后欠佳。应做好早期预防、诊断以及积极的青霉素治疗。
脑膜炎; 无乳链球菌; 新生儿; 临床特点
无乳链球菌(GBS)是婴儿期败血症、肺炎及化脓性脑膜炎最为常见的致病菌之一,又称B组链球菌,常寄居于妇女生殖道。GBS一直是西方国家新生儿脑膜炎的最常见病原菌,在我国的发病率相对较低,但近年来新生儿感染的GBS报道明显增多[1-2]。怀孕期间GBS可通过产道上行扩散,进而感染子宫和胎膜,可导致早产、流产、胎儿发育不良等妊娠结局;在分娩过程中,还可通过垂直传播使新生儿感染GBS,导致新生儿肺炎、脑膜炎等[3]。一旦感染GBS,新生儿病死率和致残率较高,本文对比分析GBS和非GBS脑膜炎患儿的临床表现,以期为临床早期诊断及治疗提供帮助。
1 资料与方法
1.1 研究对象
选取深圳市妇幼保健院2011年1月至2015年4月新生儿科收治的新生儿脑膜炎46例,排除出现严重并发症者3例。43例患儿中脑脊液培养阳性8例,其中6例GBS脑膜炎患儿作为病例组,另1例大肠埃希菌和1例脑膜败血伊莉莎白菌患儿作为对照组。
1.2 新生儿GBS脑膜炎诊断标准
临床表现为发热、喂养困难、气促呻呤、抽搐等症状,早期有反应欠佳、少哭、少动或烦躁、易激惹等。脑脊液常规、生化检查示:脑脊液白细胞数量>1000×106L-1,以中性粒细胞为主,样本蛋白>0.4 g·L-1;外周血血常规:白细胞>20×109L-1;C反应蛋白(CRP)>10 mg·L-1;血培养或脑脊液培养检出GBS。
1.3 治疗方法
2组新生儿均给予头孢曲松钠,100 mg·kg-1·d-1,静脉滴注,q12 h;氨苄西林,50 mg·kg-1·d-1,静脉滴注,q6 h;疗程2~4周。
1.4 治愈标准
治愈:新生儿体温恢复正常,惊厥消失,脑脊液恢复正常,外周血血常规,CRP检查正常;好转:新生儿体温恢复正常,气促、惊厥等临床症状明显改善,脑脊液、外周血血常规、CRP检查明显改善;未愈:未达到治愈、好转标准。
1.5 观察指标
比较2组血白细胞、CRP,脑脊液检验指标及转归情况。
1.6 统计学方法
采用SPSS20.0软件包对数据进行分析。计数资料采用Fisher’s检验、计量资料采用t检验进行比较,P<0.05为差异有统计学意义。
2 结果
2.1 2组一般情况比较
2组患儿胎龄、发病日龄、出生体质量比较差异无统计学意义(P>0.05),见表1。


组别n胎龄/周发病日龄t/d出生体质量m/kg病例组638.8±2.512.5±9.83.3±0.9对照组238.2±2.313.7±8.63.2±0.7t0.1960.3670.596P>0.05>0.05>0.05
2.2 2组血白细胞、CRP指标比较
病例组血白细胞<4.0×109L-1的患儿比例明显高于对照组,血白细胞(4.0~15.0)×109L-1患儿比例明显低于对照组;病例组血CRP<8 mg·L-1的患儿比例高于对照组,但血CRP>100 mg·L-1的患儿比例低于对照组(P<0.05),见表2。

表2 2组血白细胞、CRP指标比较
2.3 2组脑脊液检验指标比较
病例组不同白细胞水平患儿比例,蛋白(1000~1500)、>2000mg·L-1患儿比例,不同糖化物水平患儿比例均较对照组明显增加(均P<0.05),见表3。
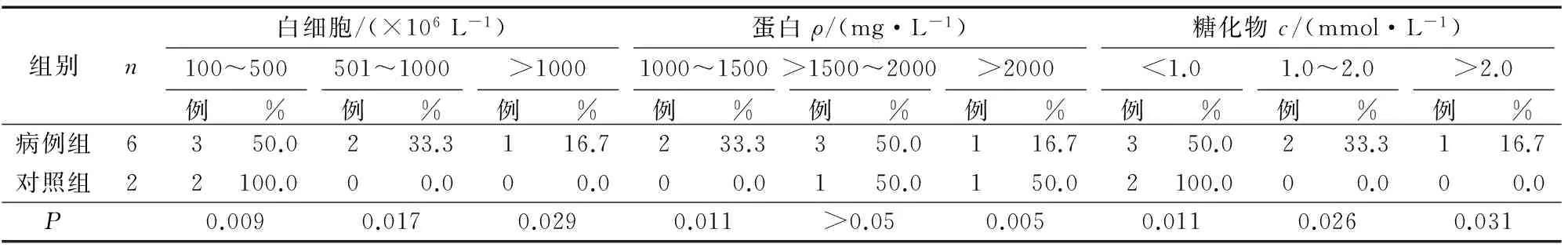
表3 2组脑脊液白细胞、蛋白、糖化物比较
2.4 2组转归情况比较
病例组5例治愈/好转,1例未愈转院。对照组2例均治愈出院。病例组较对照组住院时间、脑脊液恢复时间明显增加(P<0.05),见表4。


组别n住院时间外周血恢复时间脑脊液恢复时间病例组642.9±18.612.5±6.942.1±17.9对照组231.7±20.211.6±5.331.9±13.3t1.9760.4962.138P<0.05>0.05<0.05
3 讨论
GBS是导致新生儿及小婴儿严重感染的致病菌之一,在欧美国家较为常见,被列为新生儿期细菌感染的首位致病菌。我国对新生儿GBS感染的研究较晚、报道较少,可能与临床重视程度和实验室检测水平有关。而近年我国GBS脑膜炎的发病率有上升趋势,特别是重型患者,常引起脑膜炎、脓毒症及严重的全身感染,其发病隐匿,且无特异性,病情十分凶险,容易误诊、漏诊,导致新生儿出现神经系统后遗症,甚至死亡[4]。
GBS与围生期感染密切相关。GBS寄居于母亲泌尿道和胃肠道的黏膜处,产妇携带GBS比例达4%~40%[5],带菌多的产妇其新生儿带菌也多[6]。新生儿感染多为母婴垂直传播,如羊膜早破导致上行感染,羊膜完整者胎儿吸入了受羊膜炎污染的羊水或是接触了产道的细菌等,都可能导致GBS感染[7]。
GBS感染分为早发型(出生≤7 d,平均出生后20 h后发病)、晚发型感染(>7 d,平均出生后24 d发病),本研究中6例均为晚发型。早发型感染者患病率及死亡率是晚发型感染者的2倍[8],随着对GBS预防控制的重视和预防指南的不断修订,早发型感染的发生率有下降趋势,但晚发型感染的发生率无明显变化[9]。
GBS脑膜炎是新生儿时期常见的化脓性脑膜炎,早产儿发生GBS脑膜炎的发病率较足月儿高3%以上[10]。GBS脑膜炎往往病程较长,即使在原发病治愈的情况下,也会出现一系列神经系统症状,以听力、视障碍,癫痫、肢体瘫痪为主,因此,针对GBS脑膜炎做好早期预防、诊断和积极治疗十分必要[11]。
流行病学调查[12]显示,GBS对红霉素和克林霉素有较高的耐药性,而青霉素是GBS最敏感的抗生素。临床研究[13]表明,氨苄西林经过胎盘的转运方式及其胎盘的穿透率与青霉素G相似。目前的抗生素只能部分遏制病情,本研究中,采用头孢曲松钠联合氨苄西林治疗,6例GBS脑膜炎患儿5例治愈/好转,1例未愈转院。由于GBS脑膜炎早期发病隐匿[14],因此,临床需对GBS脑膜炎有足够的认识,以降低其病死率和致残率[15]。
本研究中,病例组较对照组患儿的血白细胞计数和CRP指标明显下降,脑脊液白细胞计数明显增加,脑脊液蛋白水平明显下降,糖化物水平明显升高(均P<0.05);病例组较对照组住院时间、脑脊液恢复时间明显增加(均P<0.05)。提示GBS脑膜炎住院时间及脑脊液恢复耗时长,对脑脊液白细胞计数明显增加,糖化物水平明显升高的脑膜炎患儿应高度警惕GBS脑膜炎的发生。
综上所述,GBS脑膜炎的临床表现为非特异性,因此,产前的预防、早期发现和积极治疗十分重要。有条件的医院可开展GBS脑膜炎的筛查工作。本研究中治愈效果较好,但纳入患儿数量较少,而且排除了治疗药物过敏患儿,故在药物预防的层面上难以分析出各类药物之间耐药性和地区差异,均有待今后完善。
[1] 戴怡蘅,曾立军,高平明.新生儿B族链球菌败血症16例临床分析[J].中国新生儿科杂志,2012,27(1):44-46.
[2] 吴明法.新生儿B族链球菌败血症20例临床分析[J].当代医学,2012,18(16):70-71.
[3] 安晓霞.新生儿无乳链球菌感染的研究进展[J].临床和实验医学杂志,2012,11(20):1670-1671,1673.
[4] 陈海儿,陈群英,张慧萍.无乳链球菌213株标本分布及耐药性分析[J].中国药物与临床,2013,13(2):252-254.
[5] 刘改英,伊文芳,李彬.新生儿化脓性脑膜炎31例诊治分析[J].临床合理用药杂志,2012,5(21):86-87.
[6] 汤洁,马向薇,张宁.孕妇生殖道B族链球菌及其他病原微生物感染情况调查[J].中国微生态学杂志,2010,22(10):942-943.
[7] 吴海军,吕磊,宋柳安,等.B群链球菌在孕妇及新生儿中的带菌调查及耐药性研究[J].重庆医科大学学报,2013,38(10):122-124.
[8] 刘钢,张二清,陈荷英,等.儿童化脓性脑膜炎不良预后危险因素探讨[J].临床儿科杂志,2011,29(2):148-152.
[9] 殷秀娥.产时孕妇B组链球菌的带菌与基因分型对母婴预后影响分析[J].亚太传统医药,2013,9(2):115-116.
[10] 涂丹娜,许慧,夏治,等.脑脊液与血浆蛋白、糖及氯化物含量比值在儿童中枢神经系统感染诊断中的意义[J].武汉大学学报:医学版,2013,34(1):105-108.
[11] 王萍,马建荣,王莹,等.早发型新生儿B族链球菌败血症的围生期临床特征[J].中国新生儿科杂志,2010,25(4):219-222.
[12] 黄惠君,刘哓红,杨军,等.新生儿B族链球菌败血症2例报道并文献复习[J].中国优生优育,2010,16(2):96-97.
[13] 张星虎.中枢神经系统感染的病原学诊断[J].中国神经免疫学和神经病学杂志,2011,18(6):390-391.
[14] 赵宁,王萍,魏谋.无乳链球菌致新生儿脑膜炎的临床特点分析[J].中国小儿急救医学,2015,22(3):177-179.
[15] 鞠慧群,贝斐,孙建华.B族链球菌感染所致新生儿化脓性脑膜炎临床特点分析[J].中国新生儿科杂志,2016,31(3):178-181.
(责任编辑:罗芳)
2016-10-08
R722.13
A
1009-8194(2017)04-0076-03
10.13764/j.cnki.lcsy.2017.04.030
