静脉溶栓流程改造在急性前循环脑梗死中的应用
2017-06-05王红洲王万华陆丽芸马召玺吴亚平钱小燕
王红洲,王万华,陆丽芸,马召玺,吴亚平,唐 晴,钱小燕
静脉溶栓流程改造在急性前循环脑梗死中的应用
王红洲,王万华,陆丽芸,马召玺,吴亚平,唐 晴,钱小燕
目的 探讨急性前循环脑梗死病人静脉溶栓流程改造前后治疗方法的疗效。方法 收集136例急性前循环脑梗死病人的临床资料,所有病例均在发病4.5 h内,均予以静脉溶栓治疗,根据病人诊治时间分为早期溶栓组和流程优化溶栓治疗组。选择同期内科保守治疗病人136例作为对照组。结果 136例溶栓病人,溶栓24 h和2周后进行神经功能评分明显优于保守治疗组。静脉溶栓治疗出血风险相对增高,流程优化组较早期溶栓组出血率降低,而疗效更好。结论 给予急性前循环脑梗死病人进行静脉溶栓流程优化治疗,疗效优于同期保守治疗者。
脑梗死;血栓溶解治疗;院内延迟;绿色通道
急性脑梗死治疗有效的方法为急性脑梗死静脉溶栓治疗和卒中单元。而溶栓治疗是唯一快速有效改善临床转归的方法[1]。2013年7月,我院进一步改造急诊流程,强化规范溶栓治疗。现将我院2011年1月—2015年7月前循环脑梗死溶栓病例予以整理,对前期溶栓和流程优化改造后溶栓的病人进行比较。
1 资料与方法
1.1 研究对象 选择我院2011年1月—2015年7月就诊的急性前循环脑梗死病人136例,年龄21岁~86岁(56.23岁±11.32岁),均为发病4.5 h内,经CT检查排除脑出血、颅内占位性病变。所有病例复查头CT,部分病例行头MR检查。根据诊治时间将2011年1月—2013年6月的病例归为前期溶栓组(A组),2013年7月—2015年6月的病例归为优化流程治疗组(B组)。按照TOAST分型在未溶栓的急性脑梗死中选择和各型静脉溶栓同等病人作为对照组(C组)。排除标准,发作过程中有头外伤病史者;症状发作后美国国立卫生研究院卒中量表(NIHSS)评分短时间内明显下降,保守治疗恢复可能大者;头MR提示为颈内动脉病变或大脑中动脉主干病变,半球梗死面积超过2/3,溶栓再通可能小,出血风险大者;存在其他不符合静脉溶栓指南推荐情况者。
1.2 治疗方法 均在溶栓前签署治疗同意书,发病时间6 h内予以rt-PA静脉溶栓治疗,根据体重给予总剂量为0.9 mg/kg,先将总剂量的10%在1 min内静脉推注,剩余剂量通过输液泵静脉滴注,60 min内静注完毕。溶栓前,溶栓后2周进行NIHSS评分,半年后进行mRS评分,溶栓结束24 h后复查头CT,无出血者常规予以抗血小板治疗。
1.3 流程改造和质量控制方法 开通急诊绿色溶栓通道,怀疑急性脑梗死病人由120院前救护通知急诊室。到达急诊室后立即开通绿色通道,询问病史和查体同时急诊完善随机血糖、血常规、凝血功能检查。加强对急诊医生的静脉溶栓治疗专项培训。急诊室内悬挂静脉溶栓宣教图和静脉溶栓流程图,急诊室内和神经内科病房配备静脉溶栓包,尽量急诊室内静脉溶栓,科室定期静脉溶栓质量控制,每周召开溶栓例会分析静脉溶栓病人溶栓经验和时间窗内未溶栓病人的原因。
1.4 评价指标 入院至静脉溶栓时间(door to needle time,DNT),溶栓后24 h美国国立卫生研究院卒中量表评分,溶栓后2周NIHSS评分,3月后改良Rankin量表(mRS)评分,溶栓出血率。

2 结 果
2.1 临床资料分析 136例静脉溶栓病人中有高血压病85例(65.2%),糖尿病32例(23.5%),高脂血症47例(34.6%),吸烟43例(31.6%),房颤27例(19.8%),脑血管病家族史32.1%。136例病人静脉溶栓的基线资料见表1。分析基线资料发现高血压病、糖尿病、高脂血症、房颤、吸烟史和卒中的发生有明显相关性,病人均至少有一种及以上的危险因素。
按TOAST分型分为大动脉粥样硬化型(LAA),心源性栓塞(CE),小动脉阻塞(SAA)。详见表1。入院至静脉溶栓时间(DNT),A组在48分~109分(76.2分±10.8分),B组32分~78分(60.7分±9.1分)。

表1 TOAST分型和各种危险因素的基线资料 例
2.2 出血情况比较 A组57例,B组79例,溶栓后脑出血16例,其中脑实质出血6例,大量出血3例,因大量脑出血病人死亡1例。梗死区渗血12例。3例大量脑出血病人均为A组病例。与C组比较,溶栓组出风险较大(P<0.05);流程优化后出血风险明显下降(P<0.05)。分析病人脑出血转换相关因素发现溶栓时间大于3 h、治疗前NIHSS评分高和房颤是出血转化的重要原因。详见表2、表3。
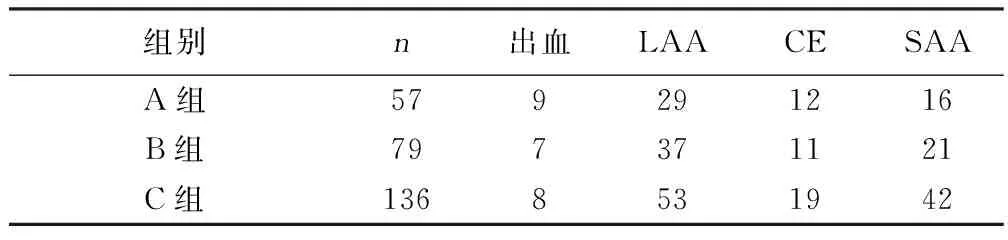
表2 3组病人治疗后出血情况及分型分布比较 例
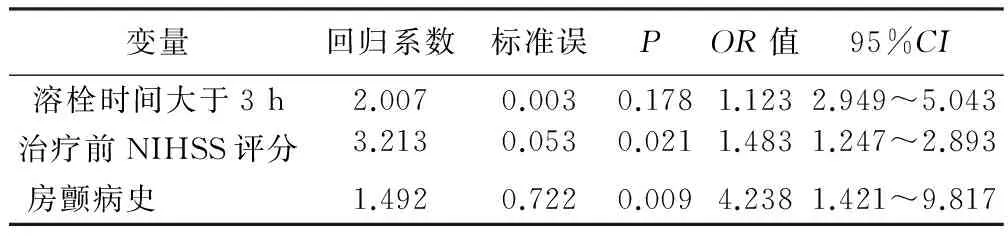
表3 溶栓后病人出血多因素回归分析
2.3 3组病人治疗效果比较 A组溶栓前美国国立卫生院卒中量表评分为(13.6±2.6)分。B组溶栓前美国国立卫生院卒中量表评分为(12.8±3.9)分。两组资料比较有可比性。两组病人溶栓后24 h,2周,半年后的神经功能评分见表4。两组溶栓病人与非溶栓组疗效比较,溶栓组2周和半年后的神经功能改善明显(P<0.05)。优化疗程组与前期治疗组比较流程优化组疗效好(P<0.05)。

表4 3组病人神经功能评分比较
3 讨 论
脑梗死是最常见的脑血管疾病,病人预后常留下严重残障,超早期静脉溶栓治疗是改善急性脑梗死病人预后的最有效方法,脑组织对缺血缺氧十分敏感,脑组织缺血5 min,就可出现严重不可逆性脑损伤。“时间就是大脑”,尽快开通血管,恢复血流,改善缺血半暗带,是改善病人预后的最有效办法[2]。根据中国指南推荐[3],静脉溶栓的时间窗为4.5 h,在很窄的治疗时间窗内,只有很少一部分病人实际接受静脉溶栓标准治疗。院前延迟和院内延误,是卒中溶栓率低的主要原因[4]。缩小院前延迟时间需通过加强卒中知识宣传教育,提高居民对脑卒中认识,改进院前120急救系统的效率,合理规划医院的布局和对医院进行卒中规范诊治资格的认证[5]。而院内时间延误是可在医疗机构内部进行控制的,因此,对于医院和神经内科专科医生需要做的是尽量减少院内延误,优化静脉溶栓诊治流程。2013年AHA/ASA卒中指南提出尽量在院内延迟时间(DNT)60 min内完成评估并给予静脉溶栓治疗[6]。GWTW-Stroke的研究显示,25 504例3 h内静脉溶栓的病人中,到医院至用药时间(DNT)≤60 min的病人仅占26.6%,DNT每缩短15 min,可降低5%的院内死亡[7]。本研究资料显示,静脉溶栓的效果明显优于保守治疗,权衡溶栓获益和出血风险,静脉溶栓明显受益。而在改善静脉溶栓流程,减少了院内延误后,静脉溶栓效果得到进一步的提高。在流程优化前57例急性缺血性卒中病人,静脉溶栓DNT为(76.2±10.8)min,长于AHA/ASA 卒中指南60 min标准,流程优化后DNT时间为60.7 min±9.1 min,院内延迟时间明显缩短。优化流程后,入院后60 min内接受溶栓治疗病人占所有溶栓病人的86%,高于SITS-EAST 研究[8]报道的比例。对比优化流程前和优化流程后的静脉溶栓病人,发现优化流程后治疗效果更好,出血转化率更低。
回顾我院流程改造前的静脉溶栓情况,发现造成时间延误的主要问题是医护人员对急性脑梗死静脉溶栓的指征把握不准确,治疗衔接效率较低。一部分轻型脑梗死病人因为来院时NIHSS评分较低,这部分病人中有部分随后出现了症状进展性加重,却已失去溶栓机会。最新的静脉溶栓指南已建议轻型卒中也应静脉溶栓治疗[9]。另外一个重要原因是获得血常规、凝血功能检查结果至给药时间过长,一部分病人已完成静脉溶栓前的各种准备程序,但是在等待血常规和凝血功能报告阶段被明显延迟。尤其是凝血功能报告,常规急诊化验平均需要45 min,严重影像了静脉溶栓的DNT时间和溶栓效果。流程改造后,开通急诊检验绿色通道,病人抽取标本后由专人紧急送往检验科,在第一时间予以急查,检验结果取得后由急诊检验科医生立即电话通知报告,减少了等待时间,取得凝血功能时间缩短到28 min。
2007年美国缺血性卒中早期管理指南指出,排除凝血功能障碍、血小板减少及抗凝药物的使用,溶栓不应该因等待血小板计数、凝血酶原时间等结果而造成延误[10],目前国内指南仍要求溶栓治疗前应提供病人的血常规、凝血功能指标。华山医院等已在尝试对没有证据提示有凝血功能障碍的病人,不等待急诊凝血功能,直接静脉溶栓,可明显减少等待时间。影像检查过程和等待报告时间过长也是个主要问题,开通绿色通道后,病人在第一时间完成影像检查,有专门培训的高年资神经专科医生读片后即进入静脉溶栓流程,不再等正式影像检查报告,如个别病人诊断有疑问立即与影像科医生沟通。“美国指南”明确推荐对急诊影像结果的解读由“有阅读CT和MR脑实质影像经验的医生”来完成,未特指影像专科医生[11]。开通绿色通道,流程优化后,上述情况均得到明显改善,溶栓效果明显提高,提示改变院内诊治流程而缩短院内延迟是静脉溶栓治疗中医务人员需要解决的重要问题[12]。
对于急性脑梗死病人,静脉溶栓快速有效,虽然有出血风险,仍是现阶段最有效的治疗方法。静脉溶栓流程改造,缩短院内延迟,可降低出血转化风险,改善预后。
[1] Broderick JP,Palesch YY,Demchuk AM,et al.Endovascular therapy after intravenous t-PA versus t-PA alone for stroke[J].N Engl J Med,2013,368:893-903.
[2] Janch EC,Saver ER,Adams HP,et al.Guidelines for the early management of patients with acute ischemic stroke:a guideline for heahhcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2013,44(3):870-947.
[3] 中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊指南撰写组.急性缺血性脑卒中诊治指南2010[J].中华神经科杂志,2010,43(2):146-153.
[4] Faiz KW,Sundseth A,Thommessen B,et al.Prehospital delay in acute stroke and TIA[J].Emergency Medical Journal,2013,30(8):669-674.
[5] 中国脑卒中医疗治疗评估协作组.中国急性缺血性脑卒中治疗现状[J].中华神经科杂志,2009,42(4):223-227.
[6] Mikulik R,Kadlecova P,Czlonkowska A,et al.Factors influencing in-hospital delay in treatment with intravenous[J].Stroke,2012,43 (8):1578-1583.
[7] Fonarow GC,Smith EE,Saver Jl,et al.Timelines of tissue type plasminogen activator therapy in acute ischemic stroke:patient characteristics,hospital factors,and outcomes associated with door to-needle times with 60 minutes[J].Circulation,2011,123:750-758.
[8] Wahlgren N,Ahmed N,Davalos A,et al.Thrombolysis with alteplase for acute ischemic stroke in the Safe Implementation of Thrombolysis in Stroke-Monitoring Study(SITS-MOST):an observational study[J].Lancet,2007,369 (3):275-282.
[9] Laurencin C,Philippeau F,Blanc-Lasserre K,et al.Thrombolysis for acute minor stroke:outcome and barriers to management.results from the RESUVAL stroke network[J].Cerebrovasc Dis,2015,40(1-2):3-9.
[10] Varga V,Waje-Andreassen U,Naess H,et al.Thrombolytic therapy in cerebral infarction[J].Tidsskr Nor Laegeforen,2009,129(21):2214-2217.
[11] Meretoja A,Keshtkaran M,Saver JI,et al.Stroke thrombolysls:save a minute,save a day[J].Stroke,2014,45:1053-1058.
[12] Coote S,Frost T,Singhal S,et al.Direct to CT:overcoming barriers to reduce door to needle time in acute stroke patients[J].Stroke,2014,45:172-177.
(本文编辑王雅洁)
江苏大学附属昆山市第一人民医院(江苏昆山 215300),
E-mail:whzjsks@163.com
R743.3 R255.2
B
10.3969/j.issn.1672-1349.2017.09.036
1672-1349(2017)09-1121-04
2016-01-29)
引用信息: 王红洲,王万华,陆丽芸,等.静脉溶栓流程改造在急性前循环脑梗死中的应用[J].中西医结合心脑血管病杂志,2017,15(9):1121-1124.
