腹腔镜下全子宫切除术的临床效果研究
2017-05-31肖惠琴
肖惠琴
[摘要] 目的 探讨腹腔镜下全子宫切除术与开腹全子宫切除术的临床效果。方法 该次研究方便选择的78例患者均为该院2013年8月—2015年8月期间收治,按照随机数字法将其分为两组。接受传统开腹全子宫切除术的39例患者归入对照组,接受腹腔镜下全子宫切除术的39例患者归入观察组。就两组患者术中出血量、排气时间、下床活动时间、住院时间等方面进行比较,治疗结束后,观察两组患者并发症的发生情况,并就治疗前后患者生活质量改善情况展开分析。结果 观察组患者书中出现量显著低于对照组,且观察组患者排气、下床、住院等项目消耗时间也显著低于对照组,差异有统计学意义(P<0.05)。治疗结束后,观察组患者术后并发症总发生率7.69%显著低于对照组17.95%,差异有统计学意义(P<0.05)。两组患者治疗后生活质量评分均有所改善,且观察组显著优于对照组,差异有统计学意义(P<0.05)。结论 腹腔镜下全子宫切除术的损伤小、恢复快,患者预后佳,可有效避免术后并发症,值得推广。
[关键词] 腹腔镜;全子宫切除术;开腹;并发症
[中图分类号] R713.4 [文献标识码] A [文章编号] 1674-0742(2016)12(c)-0066-03
[Abstract] Objective To investigate the clinical effect of laparoscopic hysterectomy and open hysterectomy. Methods Convenient selection the 78 patients selected in this study were treated in our hospital from August 2013 to August 2015, according to the random number method is divided into two groups. 39 patients undergoing conventional hysterectomy were included in the control group and 39 patients undergoing laparoscopic hysterectomy were included in the observation group. The time of bleeding, the time of getting out of bed and the length of hospital stay were compared between the two groups. After the treatment, the complications of the two groups were observed, and the quality of life of the patients before and after treatment was analyzed. Results The amount of bleeding, the time of exhausting, the time of getting out of bed and the time of hospitalization were all significantly lower in the observation group than in the control group(P<0.05). After treatment, the total incidence of postoperative complications in the observation group was significantly lower than the control group,(7.69% VS 17.95%), the difference was statistically significant(P<0.05). The quality of life scores of both groups improved after treatment, and the observation group was significantly better than the control group, the difference was statistically significant(P<0.05). Conclusion Laparoscopic hysterectomy has the advantages of small injury, quick recovery, good prognosis, and can avoid postoperative complications.
[Key words] Laparoscopy; Total hysterectomy; Laparotomy; Complication
全子宮切除术是妇科临床中常见的手术,多用于针对子宫肿瘤、子宫出血和附件病变等疾病的治疗。传统的全子宫切除术主要是采用开腹的形式将患者子宫完全切除,这种方法对腹腔情况复杂,肿瘤较大的患者比较实用,但手术创伤较大,术后恢复较慢且容易因多重因素影响出现感染、伤口不愈合、尿潴留等情况,患者预后不理想一直以来也是人们关注的焦点。随着腹腔镜技术的发展,在腹腔镜下行全子宫切除术逐渐受到关注,这种手术属于微创手术,不仅创伤小,且对患者的影响小,术后患者恢复较快,也显著减少了并发症的发生,这也是使其逐渐得到广泛应用的关键[1]。该次研究方便选取2013年8月—2015年8月该院收治的78例患者展开分析,探讨腹腔镜下全子宫切除术与开腹全子宫切除术的疗效,现报道如下。
1 资料与方法
1.1 一般资料
78例子宫疾病患者患者均为方便选取该院收治,其中26例为子宫腺肌症、42例为子宫肌瘤、10例宫颈上皮内瘤变。所有患者在接受手术前均经影像学检查和病理组织检查确诊。按照随机数字法将其分为两组,每组39例。对照组39例患者年龄在40~65岁,平均(52.4±4.7)岁,观察组39例患者年龄在42~63岁,平均(51.8±5.2)岁。排除意识障碍、手术禁忌者,研究由患者及其家属签署同意书,两组患者基线资料均衡可比,差异无统计学意义(P>0.05)。
1.2 方法
两组患者均接受全子宫切除术,对照组患者接受传统开腹手术方式。首先,取患者仰卧位,行静吸复合全麻,于患者耻骨联合上两指的位置横向切开,逐层分离皮肤、组织,暴露视野后,行全子宫切除术。用有齿的止血钳将子宫两角夹闭,牵引病阻断子宫动脉上行支血流,以7号线在距离子宫角2~3 cm的位置将圆韧带缝扎好,并与稍离开盆壁处的哦骨盆漏斗韧带行双重缝扎。如果骨盆漏斗韧带中含有卵巢动脉或静脉丛,则应在透光的情况下将其全部缝扎紧。其次,将子宫和缝扎线一并提起,剪短骨盆漏斗韧带和圆韧带,因事先将子宫角的血流阻断,因此切断韧带时不会出现大量回血的情况,因此一般不需要另外用钳夹止血。切开阔韧带前叶并将子宫膀胱覆膜反折,后沿着子宫膀胱结缔组织向下逐渐分离子宫体,直至先露部分宫颈后再向两侧分离,以暴露子宫静脉。同时剪短阔韧带后叶和子宫动脉,游离子宫体后向头侧提出宫体,将膀胱推下宫颈外口,提起子宫后切开阴道前穹隆,钳夹后提起阴道前壁,钳夹宫颈前唇向上提,沿阴道穹窿剪开切除子宫。取出子宫后用碘酒、酒精棉球对阴道断端进行消毒,以1号铬制肠线以8字剪断缝合,仔细检查两侧输尿管有无出血情况,如无异常,则可连续缝合盆腔覆膜,切除后用生理盐水冲洗腹腔,逐层关闭切口,术后给予常规抗感染治疗[2]。
观察组患者行腹腔镜全子宫切除术,同样行静吸复合全麻,取患者膀胱截石位。经过阴道将举宫杯套入患者宫颈,以辅助腹腔操作,于患者脐部、左髂前上棘内侧3 cm及左下腹、右下腹麦氏点分别打4个操作孔,均为0.5~1 cm的小切口,按照常规穿刺置入腹腔镜,以CO2建立人工气腹。同时,使用百克钳、电凝钩子及超声刀进行子宫全切除,切除方法与开腹手术相同,最后在腹腔镜直视下对阴道残端进行缝合,手术标本通过阴道取出并送检。用超声刀将韧带切断以达到切割组织和良好止血的效果,同时,利用剪刀或电刀将阴道壁切断,使用举宫器将子宫颈顶起,让穹隆退入阴道内,以环形方式切断子宫颈托边缘与穹隆杯边缘形成的阴道缝隙,以保证完整的切除子宫体。最后,采取合理的方式缝合阴道残端,术后给予常规抗感染治疗[3]。
1.3 观察指标
观察两组患者书中出血量,并就患者排气、下床、住院所费时间进行比较,治疗结束后,观察两组患者并发症的发生情况。同时,采用生活质量简表(VAS),随访2个月对患者生活质量改善情况展开分析。
1.4 统计方法
该次研究数据均纳入SPSS 20.0统计学软件进行处理,计数资料以χ2验证,计量资料以均数±标准差(x±s)表示,符合正态分析的用t检验,当P<0.05时为差异有统计学意义。
2 结果
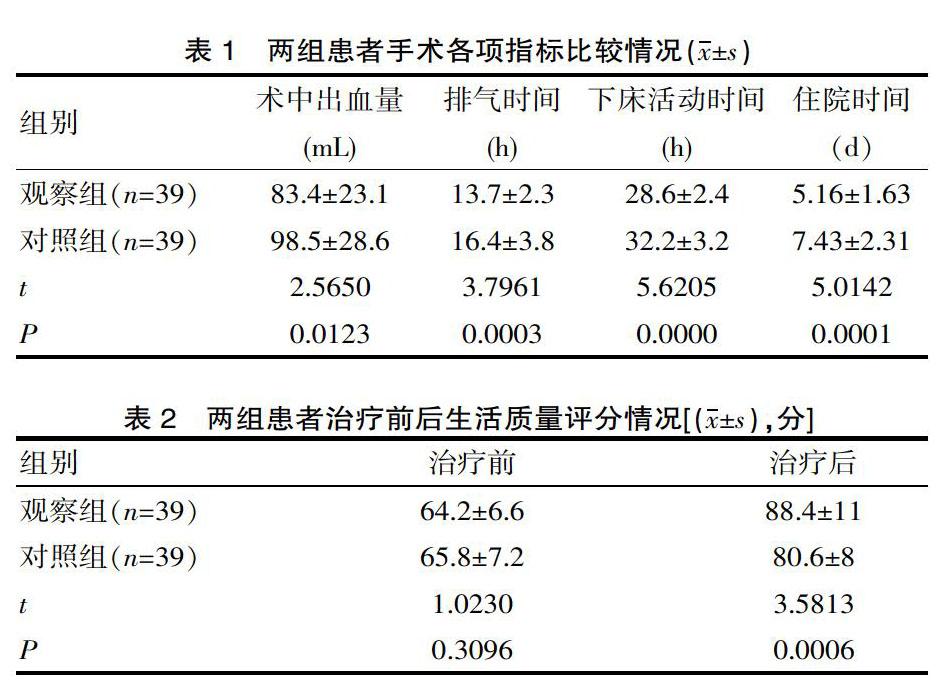
2.1 两组患者手术各项指标比较情况
观察组患者书中出现量显著低于对照组,且观察组患者排气、下床、住院等项目消耗时间也显著低于对照组,差异有统计学意义(P<0.05),详见表1。
2.2 两组患者术后并发症发生情况
治疗结束后,观察组患者发生2例伤口发痒、1例出现尿膀胱损伤,并发症总发生率7.69%;对照组患者术后2例发生尿潴留、3例发生感染、2例出现阴道残端出血,并发症总发生率17.95%。两组比较差异有统计学意义(χ2 = 4.7093,P<0.05)。
2.3 两组患者治疗前后生活质量评分情况
两组患者治疗后生活质量评分均有所改善,且观察组显著优于对照组,差异有统计学意义(P<0.05),详见表2。
3 讨论
全子宫切除术是临床上针对恶性子宫肿瘤、宫颈癌等疾病的主要治疗手段,将病变的子宫全部切除彻底清楚病源和载体,從而控制肿瘤进展。传统的手术方式主要是开腹手术,开腹手术创伤较大、术中出血量较多,且因手术时间长,患者腹腔脏器接触外界的时间长,导致术后容易产生多种并发症和不良反应[4]。而尽管传统的开腹手术有一定的缺陷,但其针对肿瘤较大、脏器情况复杂或者存在子宫粘连的患者比较好操作[5]。
随着微创手术的发展,针对全子宫切除术的患者而言,可借助腹腔镜进行手术。腹腔镜手术具有创伤小、视野清晰、术中出血量少的优势,且其操作方便,术者借助腹腔镜可清楚的观察到患者的腹腔和盆腔情况,再加上切口较小,手术过程中,脏器不会长时间接触外界,减少了感染来源,患者预后的情况也较好[6]。该次研究结果显示,观察组患者书中出现量显著低于对照组,且观察组患者排气、下床、住院等项目消耗时间也显著低于对照组,差异有统计学意义(P<0.05);治疗结束后,观察组患者术后并发症总发生率7.69%显著低于对照组17.95%,差异有统计学意义(P<0.05)。两组患者治疗后生活质量评分均有所改善,且观察组显著优于对照组,差异有统计学意义(P<0.05)。这也显然说明,腹腔镜全子宫切除术较传统开腹切除手术的效果更好。从并发症方面来看,无论是腹腔镜还是开腹手术都有可能造成患者术后并发症。开腹手术由于伤口较大,容易造成术后的切口感染,再加上开腹手术患者恢复比较慢,术后需要长时间的插尿管卧床休养,下床时间少,这也是导致患者尿潴留的主要原因。另外,开腹手术术后患者不能尽早下床活动,容易发生肠粘连,再加上患者营养不良、机体耐受性较低的影响导致阴道残端出血。术后出血、肠道损伤、膀胱或输尿管损伤是腹腔镜下行全子宫切除术的常见并发症,并发症的发生于手术情况紧密相关[7]。
综上所述,针对行全子宫切除术的患者而言,腹腔镜手术的损伤小、恢复快,更利于患者预后,值得推广。
[参考文献]
[1] 苗阳华.腹腔镜与开腹子宫切除术对卵巢功能的影响及疗效比较[J].中国实用医刊,2014,41(2):75-76.
[2] 王金龙,干宁,葛小花等.腹腔镜辅助阴式全子宫切除术在巨大子宫肌瘤治疗中的应用价值分析[J].重庆医学,2014, 43(32):4359-4360.
[3] 李敏香,黄李芸,陈丽娟等.腹腔镜全子宫切除术护理优势的原因分析[J].重庆医学,2015,44(11):1577-1578.
[4] 倪骎骎.腹腔镜下全子宫切除术效果及对患者生活质量影响分析[J].中国计划生育学杂志,2015(3):201-202, 210.
[5] 牛高丽,齐素云,郭淼,等.腹腔镜与传统开腹行宫颈癌根治术的疗效比较[J].山东医药,2014,54(17):68-70.
[6] 王瑞敏,侯懿.腹腔镜子宫肌瘤剔除术与传统开腹手术治疗子宫肌瘤的临床疗效比较[J].重庆医学,2014,43(7):852-853.
[7] 周隽,叶德华.腹腔镜下全子宫切除术与开腹手术应用于子宫肌瘤患者中的临床价值对比[J].湖南师范大学学报:医学版,2016,13(4):116-118.
(收稿日期:2016-09-26)
