丙泊酚和七氟醚对Ⅱ型糖尿病胃癌患者麻醉中血糖和胰岛素的影响
2017-05-16孙正春胡青烽
孙正春, 胡青烽
临床与基础研究
丙泊酚和七氟醚对Ⅱ型糖尿病胃癌患者麻醉中血糖和胰岛素的影响
孙正春, 胡青烽
目的 观察胃癌合并Ⅱ型糖尿病患者麻醉中血糖及胰岛素水平的变化规律,选择最适合的麻醉用药。方法 选取兰州市第一人民医院及甘肃省肿瘤医院2014年1月至2015年12月胃癌合并Ⅱ型糖尿病患者168例,按完全随机法等分为A组与B组,分别采用丙泊酚(A组)与七氟醚(B组)麻醉。分别于麻醉诱导前 5 min(t1)、麻醉诱导后5 min(t2)及麻醉后2 h(t3)抽取中心静脉血,检测并比较两组的血糖、血清胰岛素及白细胞介素-6(IL-6)水平。结果 麻醉诱导前两组患者的各项指标水平差异无统计学意义(P>0.05)。麻醉诱导后,两组在t2及t3的血糖、血清胰岛素及IL-6水平比较差异均有统计学意义(P<0.05);两组在各时间点的血糖浓度、血清胰岛素及IL-6水平组内比较差异也有统计学意义(P<0.05)。结论 麻醉诱导后患者的血糖值及血清IL-6水平持续增加,血清胰岛素水平持续降低;丙泊酚对患者的刺激作用小于七氟醚,更适用于Ⅱ型糖尿病胃癌患者的手术麻醉。
胃癌; Ⅱ型糖尿病; 麻醉; 血糖; 胰岛素; 丙泊酚; 七氟醚; IL-6
胃癌是最常见的消化道恶性肿瘤之一,我国是胃癌重灾区之一,每年新发病例约为40万,占世界总发病例数的42%,并呈现增加趋势,其中12%的胃癌患者合并有Ⅱ型糖尿病[1]。研究表明,高血糖患者更易引发胃癌,且二者存在一定的关联性,但由于对二者相关性的认识不足,缺乏综合性的治疗措施,不利于胃癌合并Ⅱ型糖尿病患者的治疗,从而影响患者的治疗与生活质量[2]。尽管现代医学已经有了很大的进步,但手术依然是胃癌有效甚至是唯一的治疗方法。然而,手术时的麻醉具有伤害性、刺激性等缺陷,容易引起患者免疫系统、内分泌系统等功能紊乱,造成患者重要组织的损伤。本研究将丙泊酚与七氟醚分别用于胃癌合并Ⅱ型糖尿病患者的手术麻醉中,通过检测麻醉前后患者血糖、胰岛素及IL-6水平,了解其变化规律及不同麻醉药对胃癌合并Ⅱ型糖尿病患者的影响。
1 资料与方法
1.1 研究对象与分组
选取兰州市第一人民医院和甘肃省肿瘤医院2014年1月至2015年12月胃癌合并Ⅱ型糖尿病患者168例,采用无差异完全随机分配的方式将患者随机等分为两组。A组男39例,女45例,平均年龄(48.7±7.4)岁;病程1.1~3.7年,平均病程(2.4±1.3)年;B组男43例,女41例,平均年龄(47.5±6.8)岁;病程0.7~3.7年,平均病程(2.2±1.5)年。两组患者的一般资料比较差异无统计学意义(P<0.05)。
168例患者均经胃镜检查及黏膜活检病理组织检查,符合《胃癌规范化综合诊疗手册》中胃癌诊断标准,同时符合1999年世界卫生组织(WHO)发布的糖尿病诊断标准;近3个月内未接收手术、放疗和化疗;年龄在40~60岁,无严重系统性疾病;无严重肝肾功能不全;无感染性及自身免疫系统疾病;自愿签署知情同意书。
1.2 麻醉方法
麻醉前完善各项常规检查,包括血常规、肝肾功能等。对血糖控制良好的患者不做降糖处理,而血糖控制不好的患者给予中性胰岛素注射或静脉泵注,维持患者的空腹血糖值≤7.0 mmol/L。
1.2.1 A组 麻醉诱导:依次静脉滴注咪唑安定0.03 mg/kg、舒芬太尼0.4ug/kg、丙泊酚1.5~2.0 mg/kg;罗库溴铵0.8~1.0 mg/kg插管;麻醉维持:持续泵入丙泊酚4.0~6.0 mg/kg·h。
1.2.2 B组 采用七氟醚吸入麻醉诱导法,呼吸回路预充七氟醚2.5 MAC,新鲜气体流量(FGF)为6 L/min,经面罩给予8%七氟醚2~3 min,待呼出末浓度达2.0 MAC时静脉滴注罗库溴铵0.8 mg/kg;舒芬太尼0.4 μg/kg插管;麻醉维持:持续吸入七氟醚1.0~1.5 MAC。
根据两组患者麻醉中的HR、BP和肌松的变化,每30~50 min间断追加舒芬太尼5.0~10.0 μg及维库溴铵2.0~4.0 mg,保持SpO2为100%,PETCO2维持在30~35 mmHg。麻醉时间持续3~4 h。麻醉结束待患者自主呼吸恢复后以新斯的明及阿托品拮抗肌松药残余作用,将机械通气更改为辅助呼吸,待吞咽反射、意识清醒后,拔出气管导管,将患者送至监护室。
1.3 检测指标
A组及B组患者均在麻醉诱导前5 min(t1)、麻醉诱导后5 min(t2)及麻醉后2 h(t3)分别抽取中心静脉血约5 ml,全部样品经4000 r/min 离心15 min,将血清于-20 ℃保存。采用血糖仪检测两组患者在以上3个时间点的血糖值;采用放射免疫荧光技术检测两组3个时间点的血清胰岛素及血清白细胞介素-6(IL-6)水平。
1.4 统计学方法
2 结果
2.1 麻醉前两组各指标水平的比较
麻醉诱导前,两组患者的血糖、血清胰岛素及IL-6水平(表1~表3)差异无统计学意义(P>0.05)。
2.2 血糖浓度变化
两组血糖浓度比较见表1。与A组相比较,B组在t2与t3时间点的血糖水平较高,差异有统计学意义(P<0.05)。两组患者组内比较显示,t3比t2时间点的血糖水平显著增加,差异有统计学意义(P<0.05)。结果表明,麻醉诱导能够引起患者血糖水平的增加,且不同的麻醉药对患者的影响程度不同。
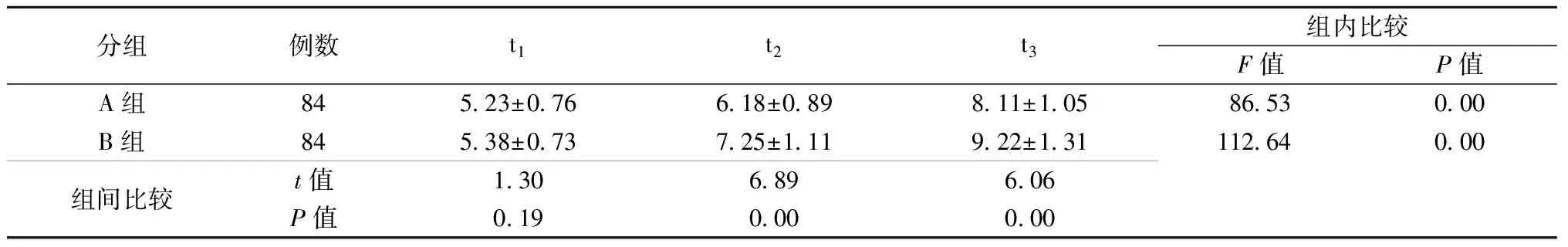
表1 A组与B组不同时间点血糖水平的比较(例,mmol/L)
2.3 血清胰岛素水平比较
由表2可知,在t2及t3时间点,A组的胰岛素水平显著高于B组,差异有统计学意义(P<0.05)。组内比较,两组患者血清胰岛素水平呈逐渐降低趋势,差异有统计学意义(P<0.05)。这表明麻醉药导致患者血清胰岛素水平降低。

表2 A组与B组不同时间点胰岛素水平的比较(例,μIU/ml)
2.4 血清IL-6水平比较
由表3可知,在t2及t3时间点,血清IL-6水平B组高于A组,差异有统计学意义(P<0.05);组内比较,患者血清IL-6水平均显著性增加,差异有统计学意义(P<0.05)。

表3 A组与B组血清IL-6水平比较(例,pg/ml)
3 讨论
麻醉是一个复杂和危险的医疗过程,临床麻醉要求见效快。然而,一旦患者的病情出现变化,则容易对患者造成严重的伤害,如麻醉事故、麻醉差错及麻醉并发症等。麻醉诱导是麻醉的一个首要过程,作为一种伤害性刺激,容易导致患者出现焦虑及紧张等情绪[3]。而麻醉药物可导致患者血中儿茶酚胺、促肾上腺皮质激素及糖皮质激素等激素的分泌量增加,从而表现出交感神经兴奋及肾上腺皮质激素分泌量增加,引起患者各种功能和代谢障碍[4]。本研究通过丙泊酚与七氟醚两种麻醉药物考察麻醉诱导及维持对胃癌合并Ⅱ型糖尿病患者血糖值及激素水平的影响并分析其变化规律。结果显示,麻醉诱导能引起患者血糖值及血清IL-6水平的显著升高,血清胰岛素水平的显著性降低,与麻醉诱导前相比,差异有统计学意义(P<0.05),且在麻醉后2 h时上述各指标水平比麻醉诱导后5 min时增加或减少更明显,这表明麻醉能引起患者血糖值及血清IL-6水平的持续增加,而血清胰岛素水平持续性降低。但A组和B组比较显示,丙泊酚对患者血糖值及激素水平的影响较小,更适合用于胃癌合并Ⅱ型糖尿病患者的麻醉。
本研究过程中,各组患者常规禁食水,体内糖来源途径主要是通过肝糖原分解及糖异生两种方式。人体血糖水平主要依靠胰岛素及胰高血糖素等激素的调节,在应激状态下,人体胰岛细胞的分泌障碍,且各组织对胰岛素的耐受性增强,导致肝糖原合成降低,糖异生作用增强,人体血糖水平升高[5-6]。本研究表明,在麻醉诱导后,患者血清胰岛素水平显著低于麻醉前,而血清IL-6水平显著高于麻醉前,且二者水平的升高及降低均呈现出持续性。IL-6是由单核细胞、吞噬细胞等细胞生成的一种具有调节免疫系统及抗炎性作用的细胞因子。在正常生理状态下,IL-6具有促进脂肪组织分解,调节内脏组织代谢及血液动力学的作用[7];同时,在胰岛细胞分泌过程中,IL-6是胰岛细胞的促进因子,具有维持胰岛素分泌平衡的重要作用[8-9]。然而,血清IL-6水平升高不仅不能促进胰岛素表达,同时对胰岛细胞还具有一定的损伤作用,导致胰岛素的分泌障碍,患者血糖水平升高[10]。
总之,麻醉药物作为一种重要的应激反应因素,能够导致胃癌合并Ⅱ型糖尿病患者的血糖值及血清IL-6水平持续升高,而血清胰岛素水平持续降低,对患者有一定的损伤作用;同时,患者对不同麻醉药物的应激反应的强弱不同。然而,本研究只考虑了两种常用的麻醉药物的影响,未包括手术创伤对患者的影响,其结果具有一定的局限性。下一步我们将扩大麻醉药物筛选的范围,同时考虑手术因素,以便为临床手术中麻醉提供参考。
[1] Kwon Y, Jung Kim H, Lo Menzo E, et al. A systematic review and meta-analysis of the effect of Billroth reconstruction on type 2 diabetes: A new perspective on old surgical methods[J].Surg Obes Relat Dis,2015,11(6):1386-1395.
[2] 谢晓东,朱永康.人参皂苷对胃癌术后化疗患者血清VEGF的影响[J].中国肿瘤外科杂志, 2014,6(3):149-152.
[3] 李美睿. 右美托咪定辅助全麻对胃肠手术患者血流动力学的影响[D]. 延边大学,2014:13-15.
[4] 左武.不同手术方式对老年胆囊切除患者应激反应和血糖水平的影响[J].中国当代医药, 2015,22(30):26-28.
[5] 周兴根.不同麻醉和术后镇痛方式对中老年胸科手术后胰岛素抵抗的影响[J].中国老年学杂志,2014,34(2):521-522.
[6] 扈书军.异丙酚联合异氟醚对下腹部手术围术期麻醉应激反应的影响分析[J].中国医学创新,2014,11(20):146-148.
[7] Liu X,Chen Z,Zhao X,et al.Effects of IGF2BP2, KCNQ1 and GCKR polymorphisms on clinical outcome in metastatic gastric cancer treated with EOF regimen[J].Pharmacogenomics, 2015,16(9):959-970.
[8] 欧武英,李闻文,叶芳丽.妊娠糖尿病患者白细胞介素6、肿瘤坏死因子α及脂联素水平及其相关性研究[J].中国现代医学杂志,2016,26(2):64-67.
[9] Zhou J,Zhou Y,Cao S,et al.Multivariate logistic regression analysis of postoperative complications and risk model establishment of gastrectomy for gastric cancer: A single-center cohort report[J].Scand J Gastroenterol,2016,51(1):8-15.
[10] 张惠萍.妊娠期糖尿病患者细胞免疫功能及hs-CRP、IL-6、TNF-α水平的研究[J].中国妇幼保健,2016,31(6):1189-1190.
Effects of propofol and sevoflurane on the blood glucose and insulin of patients with gastric cancer combined with type Ⅱdiabetes mellitus during anesthesia
SUNZhengchun1,HUQingfeng2.
(1.AnesthesiologyDept,TheFirstPeople’sHospitalofLanzhouCity,Lanzhou730050,China; 2.AnesthesiologyDept,GansuProvinceCancerHospital,Lanzhou730050,China)
Correspondingauthor:SUNZhengchun,Email:sunzhengchun661@163.com
Objective To analyze the changes of blood glucose and insulin in patients with gastric cancer combined with type Ⅱ diabetes during anesthesia. Methods A total of 168 patients with gastric cancer combined with type Ⅱ diabetes in the First People’s Hospital of Lanzhou City and Gansu Province Cancer Hospital from January 2014 to December 2015 were selected and randomly divided into the experimental group A and the experimental group B. The experimental A and B group were anesthetized with propofol and sevoflurane, respectively. The central venous blood of the two experimental groups was extracted at 5 min (t1) before anesthesia induction, 5 min (t2) after anesthesia induction, and 2 h (t3) after anesthesia, respectively. Blood glucose, serum insulin and interleukin-6 (IL-6) levels were detected and compared between the two groups. Results There were no significant differences in each index level between the two groups before anesthesia induction (P>0.05). After anesthesia induction, comparison of blood glucose, serum insulin, and IL-6 levels at t2and t3between the two groups had statistically difference (P<0.05). Comparison of the blood glucose, serum insulin, and IL-6 levels within the two groups was statistically significant (P<0.05). Conclusions After anesthesia induction, the blood glucose and serum IL-6 levels of patients were continuously increased, and the serum insulin level was continuously decreased. The stimulating effect of propofol on patients was less than sevoflurane, which is more suitable for surgery anesthesia in patients with gastric cancer.
Gastric cancer; Diabetes mellitus; Anesthesia; Blood glucose; Insulin; Propofol; Sevoflurane; IL-6
730050 甘肃 兰州,兰州市第一人民医院 麻醉科(孙正春); 730050 甘肃 兰州,甘肃省肿瘤医院 麻醉科(胡青烽)
孙正春,Email:sunzhengchun661@163.com
10.3969/j.issn.1674-4136.2017.01.015
1674-4136(2017)01-0047-04
2016-05-04][本文编辑:钦嫣]
