改良腹式广泛宫颈切除术(MART)在早期宫颈癌保留生育功能治疗中的应用分析
2017-05-10谢娇东
邹 泉 杨 俊 谢娇东
改良腹式广泛宫颈切除术(MART)在早期宫颈癌保留生育功能治疗中的应用分析
邹 泉 杨 俊 谢娇东
目的 探讨改良腹式宫颈广泛切除术治疗有生育要求的早期宫颈癌的疗效及安全性。方法 选择早期宫颈癌患者42例,按照不同手术方式分为改良腹式广泛宫颈切除术(改良组)31例和开腹广泛宫颈切除术(对照组)11例。记录2组患者手术时间、术中出血量、切除淋巴结数目、保留宫颈长度、切除宫旁组织长度,术后引流量、并发症、住院时间、膀胱功能恢复情况及术后病理情况。随访患者宫颈创面愈合情况,月经恢复情况、复发情况及受孕情况。结果
改良腹式广泛宫颈切除术;开腹广泛宫颈切除术;早期宫颈癌;生育功能
(ThePracticalJournalofCancer,2017,32:796~798)
宫颈癌是女性常见生殖系统肿瘤,随着人乳头瘤病毒(HPV)感染率的增加和社会生活的变化,宫颈癌的发病率逐年升高,且呈年轻化趋势。传统的宫颈癌广泛性子宫切除术创伤大,术后并发症多,患者生活质量低,丧失生育功能。随着对广泛宫颈切除术的深入研究,腹式广泛宫颈切除术、腹腔镜广泛宫颈切除术等术式相继出现。近几年,我院在腹式广泛性宫颈切除术的基础上做了部分改良,取得了较好的临床效果。现报告如下。
1 资料与方法
1.1 一般资料
选择2008年1月至2015年1月我院收治的早期宫颈癌患者42例,其中未生育30例,已生育且要求再生育12例,所有患者均要求保留生育功能。纳入标准为:①病理检查结果显示为ⅠA2~ⅠB1期宫颈鳞癌或腺癌;②影像学显示未出现宫旁浸润和区域淋巴结转移;③年龄小于40岁;④无明显不孕因素;⑤患者签署知情同意书。将入选患者按照不同手术方式分为改良腹式广泛宫颈切除术(改良组)31例和开腹广泛宫颈切除术(对照组)11例。改良组患者年龄22~39岁,平均(28.7±5.5)岁;鳞癌26例,腺癌5例;ⅠA2期25例,ⅠB1期6例。对照组患者年龄24~40岁,平均(29.3±5.4)岁;鳞癌9例,腺癌2例;ⅠA2期8例,ⅠB1期3例。2组患者一般情况无统计学差异(P>0.05),具有可比性。
1.2 手术方法
改良组[1]:手术选择月经干净3~7天内进行,术前准备同常规宫颈癌根治术。采用气管插管静脉复合麻醉。开腹后确认子宫及周围韧带有无浸润、腹膜后淋巴结无转移。依次切除髂总、髂外、腹股沟、髂内及闭孔淋巴结送快速冰冻病理检查。分离膀胱侧窝,打开阔韧带后叶,游离输尿管,用细导尿管穿过输尿管隧道将子宫动静脉提起,不切断子宫动静脉。分离直肠旁间隙,打开子宫直肠反折腹膜,分离子宫直肠间隙,暴露并切断骶韧带,切除距子宫附着处2 cm以上宫旁组织。分离和切断膀胱子宫颈韧带,打开输尿管隧道,分离膀胱侧间隙,暴露并切除主韧带和阴道旁组织,使阴道上段2~3 cm完全暴露后切开阴道壁,环形切断阴道。缝扎双侧子宫动脉宫颈支,在宫颈内口水平下方约0.5 cm处横断子宫颈。以可吸收缝线环形缝合阴道断端和子宫体。宫腔内放置一Foley导尿管,72 h后取出。术前宫颈管分泌物HPV阳性者,术后继续用干扰素治疗。
对照组[2]:术前准备及麻醉方法同改良组。手术步骤同改良组,只是分离膀胱侧窝,打开阔韧带后叶,游离输尿管后,电凝、切断子宫动静脉,切除宫颈组织后将子宫动脉两断端吻合起来。
1.3 观察指标
记录2组患者手术时间、术中出血量、切除淋巴结数目、保留宫颈长度、切除宫旁组织长度,术后引流量、并发症、住院时间、膀胱功能恢复情况及术后病理情况。随访患者宫颈创面愈合情况,月经恢复情况、复发情况及受孕情况。
1.4 统计学方法
所得数据采用SPSS 17.0进行统计分析,计数资料以率表示并进行χ2检验,计量资料以均数±标准差表示并进行t检验,检验水准α=0.05,P<0.05表示差异有统计学意义。
2 结果
2.1 2组患者术中情况比较
改良组患者手术时间、术中出血量、子宫动脉损伤率、子宫切除率明显小于对照组,差异有统计学意义(P<0.05);2组患者切除淋巴结个数及切除宫旁组织长度差异无统计学意义(P>0.05)。见表1。
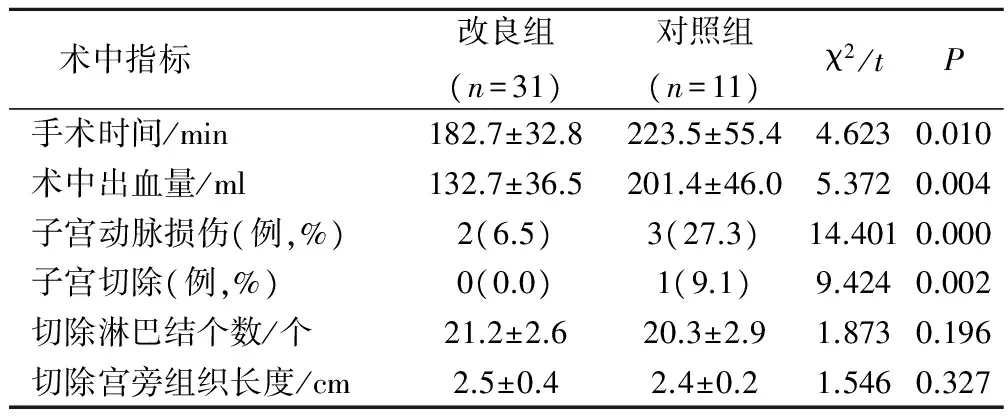
表1 2组患者术中情况比较
2.2 2组患者术后情况比较
改良组患者住院时间、膀胱功能障碍发生率和宫颈黏连发生率显著小于对照组,差异有统计学意义(P<0.05)。见表2。
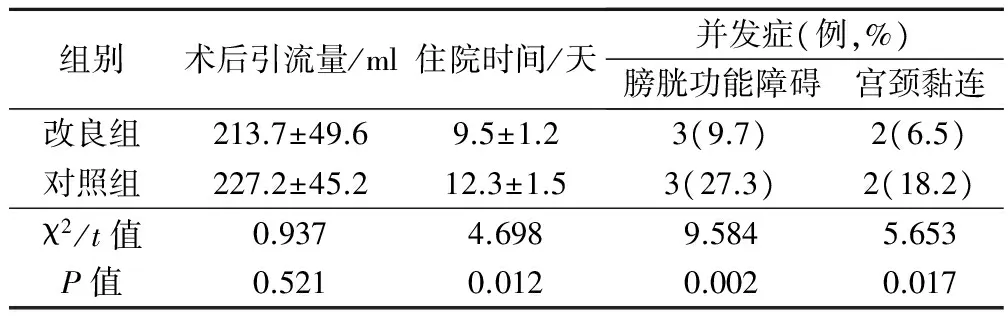
表2 2组患者术后情况比较
2.3 2组随访情况比较
2组患者术后随访均未出现复发,改良组患者术后月经减少发生概率为12.9%(4/31),显著低于对照组的27.3%(3/11)(χ2=6.125,P=0.013)。改良组和对照组患者术后怀孕的概率分别为38.7%(12/31)、45.5%(5/11),差异无统计学意义(χ2=0.995,P=0.318)。
3 讨论
随着宫颈癌发病的年轻化,现代社会生育年龄的推迟,超过30%的宫颈癌患者处于生育年龄,近半数的可切除宫颈癌患者发病年龄<40岁[2]。经典的治疗宫颈癌的方式如子宫广泛性切除术和(或)放疗会使患者失去生育能力。随着宫颈癌手术的研究进展及手术器械的革新,对于未生育早期宫颈癌患者施行保留生育功能的宫颈广泛性切除术应用于临床[3]。目前,宫颈广泛切除术的主要术式包括经阴道宫颈广泛切除术和经腹宫颈广泛切除术。经腹宫颈广泛切除术易被具有开腹经验的高年资妇科医生所掌握,学习曲线相对较短。腹腔镜具有对盆腔脏器干扰小,术后恢复快,术中出血量少的优点,现已逐渐应用于妇科肿瘤的治疗中,腹腔镜辅助宫颈广泛切除术的报道也日益增多[4-6]。传统的腹式宫颈广泛切除术需切断子宫动脉,切除肿瘤组织后再行子宫动脉吻合,此术式增加了手术难度,且可能损害子宫血液供应从而导致术后妊娠困难[5]。王沂峰等[1]在经典的腹式宫颈广泛切除术基础上做了改良,术中用细导尿管将子宫动静脉提起,保留了子宫动静脉,避免血管吻合带来的并发症,结果显示5例有要求生育的患者3例成功妊娠,可见改良的腹式宫颈广泛切除术对患者生育功能的保留有改善作用。本研究参照王沂峰的手术方式治疗31例有生育要求的早期宫颈癌患者,结果显示妊娠率为38.7%。
多数学者认为宫颈腺癌较宫颈鳞癌的术后复发率高,更易早期转移,在术式的选择上应更为严格[7]。也有学者的研究显示宫颈广泛切除术治疗腺癌和鳞癌的结局相似,复发率也无显著差异[4]。本研究中采用宫颈广泛切除术治疗的鳞癌和腺癌患者均未出现复发,但是纳入本次研究的腺癌患者病例数较少,是否宫颈广泛切除术与病理类型无关的结果可信程度尚需要较多的样本给予支持。
本研究中,采用改良的腹式宫颈广泛切除术治疗的ⅠA2~ⅠB1期患者手术时间、术中出血量、子宫动脉损伤率、损伤子宫的概率均较开腹宫颈广泛切除术小,且术后发生膀胱功能障碍和宫颈黏连的概率也相对较小,可能是由于改良的腹式宫颈广泛切除术中未切除子宫动静脉,避免了子宫动静脉切断与吻合的损伤,而且避免了吻合后动脉出血造成的盆腔脏器黏连[8-10]。在切除宫旁组织方面,改良腹式宫颈广泛切除术切除的范围与传统开腹宫颈管广泛切除术无显著差异,可见改良腹式宫颈广泛切除术的预后与传统开腹宫颈管广泛切除术相当,并未增加术后复发的风险。本研究中2组患者均未出现复发患者。但是本研究纳入患者例数较少,且随访时间较短,2种术式的预后情况需要更多样本,更长的随访时间来证实。
综上所述,改良腹式宫颈广泛切除术治疗有生育要求的早期宫颈癌患者疗效确切,安全性高,是一种值得临床推广的早期宫颈癌治疗术式。
[1] 王沂峰,刘 瓅,刘风华,等.改良的腹式广泛性子宫颈切除术治疗早期子宫颈癌的临床观察〔J〕.中华妇产科杂志,2006,41(4):226-228.
[2] 张俊丽,陈 娟,王中凡,等.早期宫颈癌经引导宫颈广泛切除术+腹膜外盆腔淋巴结清扫术后3~5年临床观察研究〔J〕.中华妇幼临床医学杂志(电子版),2010,6(4):262-264.
[3] Morice P,Dargent D,Haie-Meder C,et al.First case of a centropelvic recurrence after radical trachelectomy:literature review and implications for the preoperative selection of patients〔J〕.Gynecol Oncol,2004,92(4):1002-1005.
[4] Helpman L,Grisaru D,Covens A.Early adenocarcinoma of the cervix:is radical vaginal trachelectomy safe〔J〕.Gynecol Oncol,2011,123(1):95-98.
[5] Schneider A,Erdemoglu E,Chiantera V,et al.Clinical recommendation radical trachelectomy for fertility preservation in patients with early-stage cervical cancer〔J〕.Int Gynecol Cancer,2012,22(4):659-666.
[6] 陈梅英,贝玲玲,陈晓琴.腹腔镜下子宫广泛性切除术治疗子宫颈癌的效果分析〔J〕.实用癌症杂志,2016,31(1):142-144.
[7] 程 虹,林秀芬.不同型别宫颈癌的临床特点分析〔J〕.中国医学前沿杂志(电子版),2015,7(5):103-105.
[8] 林小美,王沂峰,简润爱,等.改良的腹式广泛性宫颈切除术治疗早期子宫颈癌的护理〔J〕.国际医药卫生导报,2008,14(23):94-95.
[9] 熊菊香,王沂峰,陈高文,等.改良腹式与全腹腔镜广泛宫颈切除术治疗早期宫颈癌的比较〔J〕.实用妇产科杂志,2015,31(4):310-314.
[10] Li J,Li Z,Wang H,et al.Radical abdominal trachelectomy for cervical malignanicies:surgical,oncological and fertility outcomes in 62 patients〔J〕.Gynecol Oncol,2011,121(3):562-570.
(编辑:甘 艳)
Analysis of the Application of Modified Abdominal Hysterectomy in the Treatment of Early Stage Cervical Cancer
ZOUQuan,YANGJun,XIEJiaodong.
HuaihuaSecondPeople'sHospital,Huaihua,418400
Objective To investigate the efficacy and safety of modified abdominal cervical extensive resection in the treatment of early cervical cancer patients with fertility requirements.Methods Selected 42 patients with early stage of cervical cancer.According to different surgical methods,they were divided into modified abdominal hysterectomy widely (improvement group) 31 cases and abdominal radical trachelectomy (control group) 11 cases.Recorded operation time,intraoperative bleeding volume,resection of lymph node number,keep cervical length,length of cervical fat tissue resection,postoperative drainage volume,complications,hospitalization time,bladder function recovery after operation and pathology of the 2 groups.Followed up cervical wound healing,menstruation recovery,recurrence and pregnancy of the 2 groups.Results The operation time,the amount of bleeding,the rate of uterine artery injury and hysterectomy rate of the modified group were significantly less than that of the control group,the difference was statistically significant (P<0.05).There was no significant difference in the number of lymph nodes resected between the 2 groups (P>0.05).The incidence of hospitalization time,bladder dysfunction and incidence of cervical adhesions were significantly less than that of the control group,the difference was statistically significant (P<0.05).No recurrence occurred in the 2 groups,and the incidence of postoperative menstrual cycle was 12.9%,which was significantly less than 27.3% (P<0.05) in the control group.Conclusion The improvement of abdominal hysterectomy in the treatment of early cervical cancer patients with fertility requirements is accurate with high safety,it is worthy of clinical promotion.
Modified abdominal hysterectomy for cervical resection;Abdominal radical trachelectomy;Early stage cervical cancer;Fertility function
418400 湖南省怀化市第二人民医院
10.3969/j.issn.1001-5930.2017.05.031
R737.33
A
1001-5930(2017)05-0796-03
2016-07-08
2017-03-09)
改良组患者手术时间、术中出血量、子宫动脉损伤率、子宫切除率明显小于对照组,差异有统计学意义(P<0.05);2组患者切除淋巴结个数与切除宫旁组织长度差异无统计学意义(P>0.05)。改良组患者住院时间、膀胱功能障碍发生率和宫颈黏连发生率显著小于对照组,差异有统计学意义(P<0.05)。2组患者术后均未出现复发,改良组患者术后月经减少发生概率为12.9%,显著低于对照组的27.3%(P<0.05)。结论 改良腹式宫颈广泛切除术治疗有生育要求的早期宫颈癌患者疗效确切,安全性高,是一种值得临床推广的早期宫颈癌治疗术式。
