多梗死性痴呆与代谢综合征关系的临床研究
2017-04-14宋冉
宋冉
【摘要】 目的 評估多梗死性痴呆(MID)患者与代谢综合征(Mets)之间的关系。方法 85例神经内科住院治疗的反复发生2次以上脑梗死患者, 将所有患者分为伴代谢综合征组(Mets组, 39例)与不伴代谢综合征组(NMets组, 46例)。所有患者均于入院时、第1个月及第6个月进行痴呆及神经功能缺损评分, 并在空腹状态测量所有研究对象的腰围、血压, 静脉血检测血脂相关指标、空腹血糖(FPG)、餐后2 h血糖、糖化血红蛋白(HbA1c)、空腹胰岛素(FINS), 采用稳态模型(HOMA) 方法评估胰岛素抵抗(IR)=FINS×FPG/22.5, 必要时行口服葡萄糖耐量试验(OGTT)。结果 Mets组入院时、第1个月、第6个月多梗死痴呆发生率分别为59.0%、64.1%、61.5%, NMets组分别为32.6%、34.8%、34.8%。两组患者在入院时、第1个月、第6个月出现多梗死痴呆情况比较差异具有统计学意义(P<0.05);Mets组发生痴呆的严重程度较NMets组明显增加, 其中, 在发病的第1个月内, 发生血管性痴呆的风险明显增高(P<0.05)。结论 代谢综合征使多发脑梗死患者发生多梗死性痴呆的风险明显增高;对于伴有代谢综合征的多发脑梗死患者, 发病第1个月发生血管性痴呆的风险最高;对于早期出现血管性痴呆患者, 合并代谢综合征的患者其痴呆的恶化进程较不合并代谢综合征者明显加快。
【关键词】 多发脑梗死;多梗死性痴呆;代谢综合征
DOI:10.14163/j.cnki.11-5547/r.2017.07.009
Clinical research of relationship between multi-infarct dementia and metabolic syndrome SONG Ran. Department of Neurology, Zaozhuang Municipal Hospital, Zaozhuang 277102, China
【Abstract】 Objective To evaluate relationship between multi-infarct dementia (MID) and metabolic syndrome (Mets) in patients. Methods A total of 85 hospitalized patients with more than 2 recurrent cerebral infarction were randomly divided into complicated metabolic syndrome group (Mets group, 39 cases) and non-complicated metabolic syndrome group (NMets group, 46 cases). Dementia score and neurological functional deficit score in all patients were made at admission, and in 1 and 6 months of treatment. Waistline and blood pressure were measured in fasting state. Venous blood of patients were taken into detection of blood lipid related indexes, fasting plasma glucose (FPG), 2 h postprandial blood glucose, glycosylated hemoglobin (HbA1c), and fasting insulin (FINS). Homeostasis model assessment (HOMA) was applied to evaluated insulin resistance (IR)=FINS×FPG/22.5, and oral glucose tolerance test (OGTT) was taken when necessary. Results Mets group had incidence of multi-infarct dementia at admission, and in 1 and 6 months of treatment respectively as 59.0%, 64.1% and 61.5%, which were respectively 32.6%, 34.8% and 34.8% in NMets group, and their difference of occurred multi-infarct dementia at admission, and in 1 and 6 months of treatment had statistical significance (P<0.05). Mets group had obviously increasing severity of dementia than NMets group, and it had obvious rise in risk of vascular dementia within 1 month of morbidity (P<0.05). Conclusion Metabolic syndrome leads to increasing risk of multi-infarct dementia in patients with multiple cerebral infarction. The highest risk of vascular dementia occurs within 1 month of morbidity in patients with multiple cerebral infarction and complicated metabolic syndrome. Patients with early vascular dementia and complicated metabolic syndrome shows obviously quicker exacerbation process than those without complicated metabolic syndrome.
【Key words】 Multiple cerebral infarction; Multi-infarct dementia; Metabolic syndrome
血管性痴呆(vascular dementia, VaD 或VD)是一组由脑血管疾病导致的智能及认知功能障碍综合征, 是老年性痴呆的常见病因之一。发生MID的直接原因主要是由于动脉粥样硬化、动脉狭窄和动脉硬化斑块不断脱落, 引起反复多发性脑梗死导致的。代谢综合征是一组以多种代谢性疾病为临床特点的临床症候群, 主要表现为2型糖尿病或糖耐量减低、中心性肥胖、高血压病、血脂异常等, 胰岛素抵抗为其共同的病理生理基础。本研究拟通过对反复多发梗死患者入院时、1个月及6个月发生痴呆的情况与Mets及其各组成成份关系的动态观察, 发现Mets与多梗死性痴呆的关系, 为多梗死性痴呆的早期干预提供依据。
1 资料与方法
1. 1 一般资料 连续收集2014年1~12月在枣庄市立医院神经内科住院治疗的反复发生2次以上脑梗死患者85例, 男53例, 女32例, 年龄35~82岁, 平均年龄(64.7±7.43)岁;经脑核磁共振成像(MRI)检查证实为多发皮质或皮质下血管区的梗死;按照2005年国际糖尿病联盟(IDF)公布的代谢综合征全球统一标准对代谢综合征进行诊断。
1. 2 方法
1. 2. 1 实验室检查 入组的所有患者均于入院后24 h内采空腹肘静脉血, 检测FPG、HbA1c、甘油三酯、高密度脂蛋白、FINS。采用HOMA方法評估IR=FINS×FPG/22.5。对于FPG≥5.6 mmol/L, 既往无糖尿病病史患者, 行OGTT检查, 结合HbA1c水平, 排除应激引起血糖升高;既往确诊为2型糖尿病患者, 服用降糖药物治疗。
1. 2. 2 物理检查 ①所有入组患者均在空腹状态下测腰围、血压;②高血压病的诊断:患者平卧位, 安静状态下连续测血压2次, 取平均值, 对于血压≥140/90 mm Hg(1 mm Hg= 0.133 kPa) 者即诊断为高血压病, 既往已诊断高血压病, 应用降压药物的患者。根据以上标准, 将入组患者分为多发脑梗死伴代谢综合征组(Mets组, 39例)及多发脑梗死不伴代谢综合征组(NMets组, 46例)。
1. 2. 3 影像学检查 所有患者均于入院后即刻行脑MRI平扫, 并加做DWI成像, 记录患者梗死的部位及病灶大小。
1. 2. 4 认知功能检查 所有患者均于入院时、第1个月及第6个月进行简易智力状态检查量表(MMSE)、Hachinski 缺血量表(HIS)及临床痴呆评定量表(CDR)评分检查。
1. 2. 5 其他 记录所有入组患者吸烟、饮酒及受教育情况等。
1. 3 统计学方法 采用SPSS16.0统计学软件对数据进行统计分析。服从正态分布的计量资料以均数± 标准差( x-±s)表示, 采用t检验;多样本均数的比较采用方差分析;不服从正态分布的计量资料以p50(p25, p75)表示, 采用秩和检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
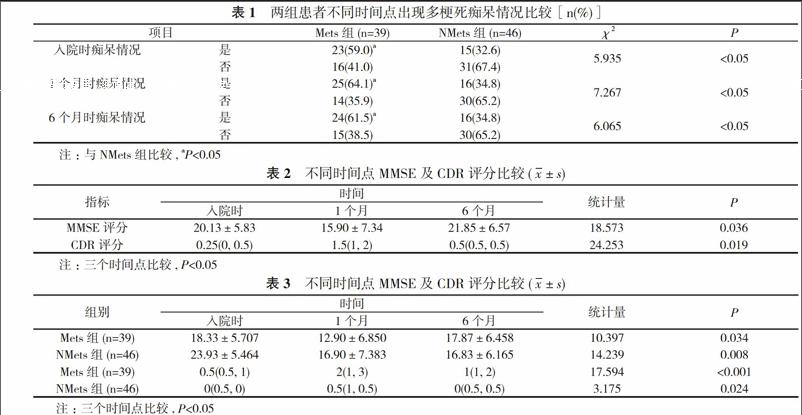
2. 1 不同时间出现多梗死痴呆情况比较 Mets组入院时、第1个月、第6个月多梗死痴呆发生率分别为59.0%、64.1%、61.5%, NMets组分别为32.6%、34.8%、34.8%。两组患者在入院时、第1个月、第6个月出现多梗死痴呆情况比较差异具有统计学意义(P<0.05)。见表1。
2. 2 不同时间两组患者MMSE及CDR评分比较 对三个时间点的研究发现, 1个月后MMSE评分及CDR评分均有所增加, 三个时间点的MMSE评分及CDR评分比较差异具有统计学意义(P<0.05)。见表2, 表3。
3 讨论
3. 1 中心性肥胖与多梗死性痴呆 肥胖可增加高血压、糖尿病、心脏疾病、卒中、血脂异常及某些癌症的发病率及死亡率, 但目前对其破坏性的生物学机制的研究较少。目前有10个相关的前瞻性队列研究的荟萃分析表明, 对于以40~80岁
为基线的人群中, 体质量指数(BMI)与VaD呈U型的关系, 受试者在BMI分布上下两端出现血管性痴呆的比率相对于正常BMI者明显升高, 对于高腰臀比的中心性肥胖患者, 其风险更大[1]。本研究亦发现, 对于腰围大于正常范围的患者, 其血管性痴呆的发生率明显升高, 但与患者肥胖的程度无明显统计学差异。因而, 对于腰围高于正常, BMI增高的患者应加大对缺血性脑血管病病因的筛查力度, 减轻体重, 积极预防脑卒中的发生, 是有意义的。
3. 2 高血压与多梗死性痴呆 高血压病为代谢综合征的重要组成成分之一, 为脑血管病存在的独立危险因素。长期高血压可引起脑内血管痉挛、脑组织缺血, 乃至坏死、萎缩、白质疏松, 因此可加速记忆力和其他认知功能下降, 同时, 认知功能下降可能会影响植物神经系统对血压的调控, 从而形成恶性循环, 加重认知功能的损害。病期越长, 发生认知功能低下、痴呆的危险越大, 这一点大概为所有临床学及流行病学家所公认[2]。通过本研究, 发现对于合并高血压的多发脑梗死患者, 其神经功能缺损程度较无高血压患者重, 其痴呆的进展速度较无高血压患者明显加快。
3. 3 高脂血症与多梗死性痴呆 高脂血症是指血浆中某类或某几类脂质或脂蛋白含量发生异常改变。低密度脂蛋白胆固醇的升高会增加发生脑卒中与血管性痴呆的风险[3], 其主要使患者的记忆力显著减退。一项纵向的人群研究发现, 升高患者高密度脂蛋白胆固醇, 降低甘油三酯及载脂蛋白B, 可以更好的维护患者的认知功能, 但这种情况仅在女性身上出现[4]。本研究发现, 对于伴有高甘油三酯及高低密度脂蛋白胆固醇的患者更易于发生多发脑梗死, 并且出现多梗死性痴呆的几率明显加大, 但对于单纯高胆固醇血症或低高密度脂蛋白患者, 发生上述病变的可能性与对照组并无明显差异。
3. 4 高血糖与多梗死性痴呆 2型糖尿病是一种常见的多发疾病, 几个基于人口的研究均发现[5], 糖尿病与卒中、认知损害及痴呆等均有密切关联。有研究发现, 糖尿病患者发生血管性痴呆的风险较无糖尿病患者高3倍[6]。糖尿病对微血管和大血管的损害引起的心脑血管并发症是其作为VD危险因素的主要机制。通过本研究发现, 对于2型糖尿病或有胰岛素抵抗患者, 其出现多发脑梗死的比率相似, 最终导致多梗死性痴呆的可能性与高血压病患者的相似, 二者无明显统计学差异。
3. 5 代谢综合征与多梗死性痴呆 大量临床和流行病学研究表明, 代谢综合征影响了患者的认知功能, 且这种影响, 随着年龄的增长表现的越来越明显[7]。另外, 代谢综合征组成的糖尿病、高胰岛素血症显著增加与脑卒中相关的痴呆事件发生的风险[8]。因此, 代谢综合征可以被看作血管性痴呆的早期阶段[9]。在SALSA研究(老年萨克拉门托地区拉丁美洲研究)中发现[10], 改善合并代谢综合征的多梗死痴呆患者的高炎症状态, 3年后其MMSE有降低, 说明炎症反应在血管性痴呆的发展过程中也起着重要的作用[11-16]。目前的流行病学研究表明, 代谢相关的危险因素可能在认知的发展中发挥了关键作用[12]。因此, 中枢神经系统的胰岛素抵抗和神经炎症似乎是代谢障碍和认知功能障碍的两个合乎逻辑的重要条件[11]。
综上所述, 伴有代谢综合征的反复多发脑梗死患者, 其出现多梗死性痴呆的风险显著增大, 其原因可能为一系列代谢相关性疾病多重叠加作用的结果。因此早期和有效的管理这些危险因素, 对减少MID的发生具有重要意义。未来的研究需要更进一步确认代谢综合征和MID的关联性, 并确定二者关系的确切的机制, 从而发现预防和治疗MID的新策略。
参考文献
[1] Beydoun MA, Beydoun HA, Wang Y. Obesity and central obesity as risk factors for incident dementia and its subtypes: a systematic review and meta-analysis. Obesity Reviews, 2008, 9(3):204.
[2] Milionis HJ, Florentin M, Giannopoulos S. Metabolic Syndrome and Alzheimer's Disease: A Link to a Vascular Hypothesis? Cns Spectrums, 2008, 13(7):606-613.
[3] Moroney JT, Tang MX, Berglund L, et al. Low-density lipoprotein cholesterol and the risk of dementia with stroke. Jama, 1999, 282(3):254-260.
[4] Reynolds CA, Margaret G, Prince JA, et al. Serum lipid levels and cognitive change in late life. Journal of the American Geriatrics Society, 2010, 58(3):501-509.
[5] Tanne D, Korenmorag N, Goldbourt U. Fasting Plasma Glucose and Risk of Incident Ischemic Stroke or Transient Ischemic Attacks A Prospective Cohort Study. Stroke, 2004, 35(10):2351-2355.
[6] Luchsinger JA, Tang MX, Stern Y, et al. Diabetes mellitus and risk of Alzheimer's disease and dementia with stroke in a multiethnic cohort. American Journal of Epidemiology, 2001, 154(7):635.
[7] Lindeman RD, Romero LJ, Larue A, et al. A biethnic community survey of cognition in participants with type 2 diabetes, impaired glucose tolerance, and normal glucose tolerance: the New Mexico Elder Health Survey. Diabetes Care, 2001, 24(9):1567-1572.
[8] Rorizcruz M, Rosset I, Wada T, et al. Cognitive impairment and frontal-subcortical geriatric syndrome are associated with metabolic syndrome in a stroke-free population. Neurobiology of Aging, 2007, 28(11):1723-1736.
[9] Kumari M, Marmot M. Diabetes and cognitive function in a middle-aged cohort: findings from the Whitehall II study. Neurology, 2005, 65(10):1597.
[10] Kristine Yaffe MD, Mary Haan DrPH MPH, Terri Blackwell MA, et al. Metabolic Syndrome and Cognitive Decline in Elderly Latinos: Findings from the Sacramento Area Latino Study of Aging Study. Journal of the American Geriatrics Society, 2007, 55(5):758-762.
[11] Bhat NR. Linking cardiometabolic disorders to sporadic Alzheimers disease: a perspective on potential mechanisms and mediators. Journal of Neurochemistry, 2010, 115(3):551-562.
[12] Jc DLT. Vascular risk factor detection and control may prevent Alzheimer's disease. Ageing Research Reviews, 2010, 9(3):218.
[13] 王曉强, 张淑伟, 康爱红, 等. 代谢综合征与脑梗死患者早期预后关系的研究. 中国全科医学, 2012. 15(3):245-248.
[14] 李正. 代谢综合征对脑梗死相关性的研究. 中国临床神经科学, 2009, 17(4):425-426.
[15] 王晓强, 尹常敏, 赵淑慧, 等. 代谢综合征与急性脑梗死患者预后的关系. 临床和实验医学杂志, 2015(3):191-193.
[16] 乙成成, 刘雯雯, 张颖秋, 等. 代谢综合征与无症状脑梗死的相关性研究. 第三军医大学学报, 2011, 33(4):408-410.
[收稿日期:2017-01-16]
