脂肪肝患者丙氨酸转氨酶异常与代谢综合征的相关性研究
2016-06-30韩晖高艳阙挺
韩晖+高艳+阙挺

摘 要 目的:探讨脂肪肝患者丙氨酸转氨酶(ALT)异常与代谢综合征(MS)之间的相关性。方法:自2015年1月—12月参加本院健康中心体检人员(n=52 092)中,抽取腹部B超提示脂肪肝并接受全套检查者(n=6 508)的体检结果,其中ALT指标异常者806例纳入病例组,ALT指标正常者5 702例纳入对照组。回顾性分析比较两组体格检查、ALT、FPG、血脂全套、SUA、腹部超声等。结果:病例组的BMI、TC、FPG、SUA、SBP水平均高于对照组(P<0.05),而年龄、HDL-C水平低于对照组(P<0.05)。结论:BMI、FPG、血脂、SBP、SUA水平均是脂肪肝患者ALT异常的危险因素。
关键词 脂肪性肝病 丙氨酸转氨酶 代谢综合征
中图分类号:R589; R575.5 文献标识码:A 文章编号:1006-1533(2016)11-0044-03
Study on the relationship between elevated ALT and metabolic syndrome in the patients with fatty liver disease *
HAN Hui**, GAO Yan, QUE Ting***
(Department of Internal Medicine, Shanghai Postal and Telecommunication Hospital, Shanghai 200040, China)
ABSTRACT Objective: To study the relationship between elevated alanine aminiotransferase (ALT) and metabolic syndrome in the patients with fatty liver disease. Methods: The physical examination results from 6 508 cases with fatty liver prompted by an abdominal B ultrasound examination and receiving a full set of examination were extracted, in which 806 cases with ALT abnormality and the other 5 702 cases with ALT normality were divided into a case group and a control group, respectively. The data including physical examination, ALT, FPG, serum lipid-profile, SUA and ultrasonographic examination of liver were retrospectively analyzed. Results: The levels of BMI, FPG, TC, SUA and SBP were significantly higher in the case group than in the control group (P<0.05). However, the HDL-C level and age were significantly lower in the case group (P<0.05). Conclusion: The levels of BMI, FPG, TC, SUA and SBP are risk factors of ALT abnormality for patients with fatty liver disease.
KEY WORDS fatty liver disease; ALT; metabolic syndrome
作为重要的慢性非传染性疾病,脂肪性肝病现已取代病毒性肝炎,成为全球第一大肝病,对人类健康和社会发展构成严重威胁。丙氨酸转氨酶(alanine aminotransferase,ALT)异常是反映肝细胞损害的肝酶指标之一,监测肝酶、控制肝酶指标对于脂肪肝患者意义重大,影响疾病转归和预后。大多数学者已经将非酒精性脂肪性肝病(nonalcoholic fatty liver disease,NAFLD)作为代谢综合征(metabolic syndrome,MS)的组分之一,或MS在肝脏的表现[1]。本研究旨在探讨脂肪肝患者ALT异常与代谢综合征之间的相关性,寻找导致脂肪肝患者ALT异常的危险因素。
1 资料与方法
1.1 研究对象
2015年1月—12月参加本院健康中心体检人员共52 092人,男性28 567人,女性23 525人,60岁以下41 007人,60岁以上11 085人,与一般体检人群结构相似[2]。抽取其中接受全套检查项目并经腹部超声检查提示脂肪肝的患者6 508例,其中男性4 804例,女性1 704例,平均年龄(45.86±12.49)岁。
1.2 诊断标准
NAFLD诊断:符合中华医学会肝脏病学分会2010年修订的《非酒精性脂肪性肝病诊疗指南》的诊断标准。MS诊断采用改良的2005年国际糖尿病联盟的标准,符合以下5项条件中3项者诊断为代谢综合征: ①肥胖症,腰围>90 cm(男性),>80 cm(女性),和(或)身体质量指数(body mass index,BMI)>25 kg/m2;②甘油三酯(triglyceride,TG)增高,血清TG≥1.7 mmol/L,或已诊断为高TG血症;③高密度脂蛋白胆固醇(highdensity lipoprotein cholesterol, HDL-C)降低,HDL-C<1.03 mmol/L(男性),<1.29 mmol/L(女性);④血压增高,动脉血压≥130/85 mmHg或已诊断为高血压病;⑤空腹血糖(fasting plasma glucose,FPG)增高,FPG≥5.6 mmol/L或已诊断为2型糖尿病。
1.3 检查记录内容
检查记录内容包括: ①个人资料: 包括单位、一般情况、既往病史;②基本情况: BMI、收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP);③血液生化指标: 空腹抽血化验包括FPG、血胆固醇(total cholesterol,TC)、TG、HDL-C、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、ALT、血尿酸(serum uric acid,SUA);④B超检查结果。
1.4 研究方法
血清或血浆ALT测定采用美国BECKMAN公司的UniCel DXC800全自动生化分析仪;B超由2名影像学主治医生采用Aloka实时超声显像仪,探头频率3.5 MHz进行。采用病例对照研究方法进行回顾性分析,符合NAFLD诊断标准的患者中,ALT指标异常者(男性)>63 IU/L、女性>54 IU/L 806例纳入病例组,ALT指标正常者(男性≤63 IU/L,女性≤54 IU/L)5 702例纳入对照组。比较两组患者在年龄、性别、MS、SUA方面的差异。
1.5 统计学方法
采用SAS 9.13软件进行统计分析,计量资料和计数资料分别采用u检验和χ2检验;多因素分析采用二项分类非条件logistic回归模型进行分析,P<0.05为差异有统计学意义。
2 结果
2.1 脂肪肝患者ALT异常检出率
结果显示,ALT异常者806例,检出率为12.38%,各年龄组间检出率差异均有统计学意义(χ2=324.698,P<0.01,表1)。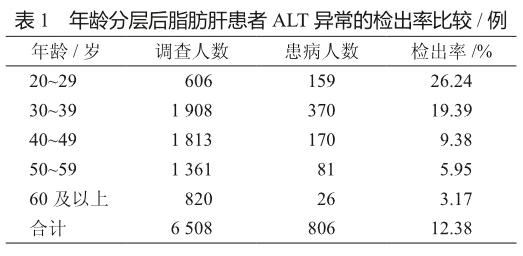
2.2 不同性别脂肪肝患者ALT异常检出率
本研究中,男性4 804例,其中ALT异常者655例,检出率为13.63%,女性1 704例,ALT异常者151例,检出率8.86%,χ2=26.408,男女脂肪肝患者ALT异常检出率存在差异(P<0.01)。
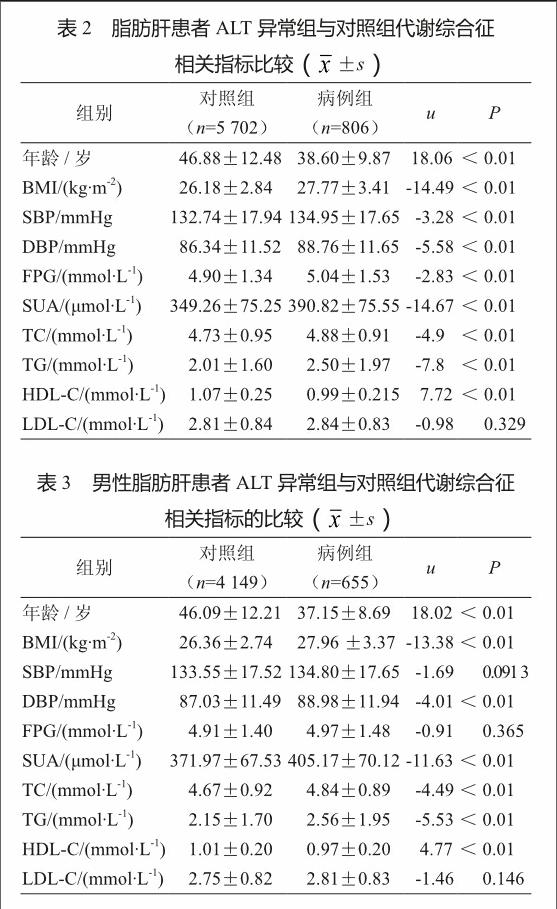
2.3 代谢综合征指标比较
结果发现,病例组在年龄、SBP、DBP、BMI、FPG、TC、TG、HDL-C、SUA方面与对照组差异均有统计学意义(表2)。
2.4 男性脂肪肝患者ALT异常危险因素
男性脂肪肝患者ALT异常组在年龄、BMI、DBP、SUA、TC、TG、HDL-C均与对照组存在显著差异(表3)。
2.5 女性脂肪肝患者ALT异常危险因素
女性脂肪肝患者ALT异常组在年龄、BMI、SBP、DBP、PFG、SUA、TG、HDL-C与对照组均存在显著差异(表4)。

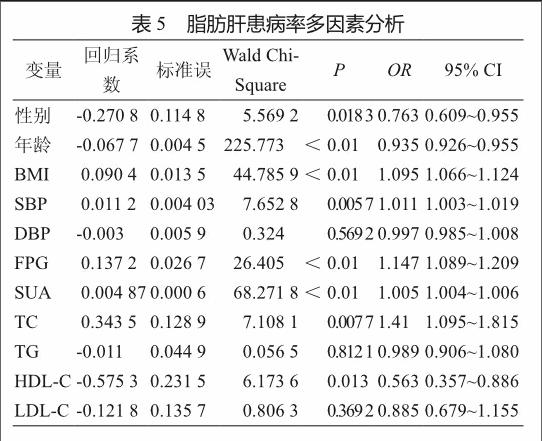
2.6 脂肪肝患病率多因素分析
采用二项分类非条件logistic回归模型进行多因素分析,结果提示,DBP、TG、LDL-C 3个因素与脂肪肝患者ALT异常均无明显关联(P>0.05);性别、BMI、TC、FPG、SUA、SBP这些因素均为脂肪肝患者ALT异常的危险因素(P<0.05),HDL-C、年龄的OR值分别为0.563,0.935,是脂肪肝患者ALT异常的保护性因素(见表5)。
3 讨论
根据病因分类,脂肪性肝病分酒精性与非酒精性脂肪性肝病,与国外相比,我国酒精性肝病的流行现状并不严重[3]。范建高[4]等查上海市3 175名成人中,NAFLD占92.44%,酒精性脂肪性肝病仅3.48%,提示上海市成人脂肪肝主要为NAFLD。由于本研究为回顾性研究,因此无法进一步探讨乙醇在研究人群脂肪肝中的作用。结合我国脂肪肝流行病学现状,本研究对象是NAFLD患者中ALT异常者。
本研究结果显示,脂肪肝患者ALT异常检出率为12.38%,与有关报道相似[5],男性脂肪肝患者ALT异常检出率为13.63%,女性为8.86%,男性检出率显著高于女性,20~30岁患者ALT异常检出率最高,达26.24%,此后随年龄增长呈下降趋势,在60岁以后达到最低,这可能与年轻患者工作忙碌、不重视检后随访诊治、不注意改良不健康的饮食、少动等生活习惯,而大部分患者退休以后注意健康保健、饮食清淡、适当锻炼、及时就医等因素有关。本研究显示脂肪肝患者ALT异常检出率存在性别差异,故分别将他们与对照组的MS组分进行比较。男性脂肪肝患者中,SBP、FPG、LDL-C组间差异无统计学意义,女性脂肪肝患者中,TC、LDL-C组间差异无统计学意义;提示性别不同,脂肪肝患者ALT异常的危险因素存在差异。
本研究多因素分析显示,在FPG、TC、SBP、BMI、SUA、HDL-C、性别、年龄组间差异均有统计学意义。FPG、TC、SBP、BMI、SUA是NALFD患者ALT异常的危险因素,HDL-C、年龄为保护因素。以上研究结果证实脂肪肝患者ALT异常与MS中大部分组分密切相关。
本研究多因素分析提示SUA异常是脂肪肝患者ALT异常的危险因素,虽然SUA异常尚未列入MS,仍值得引起关注。尿酸是嘌呤代谢的最终产物,高尿酸血症是一组嘌呤代谢紊乱和(或)尿酸排泄障碍所致的慢性代谢性疾病,研究发现,MS患者SUA水平常较高[6]。尿酸可引起炎性因子增加,可诱导氧化应激和凋亡,在加重肝脏损伤的过程中起重要作用。一项美国人群研究发现NAFLD的患病率随着SUA水平的升高而增加,高尿酸血症患者更易出现血清肝酶升高[7]。另有研究发现,在T2DM合并NAFLD的人群中,logistic回归分析表明SUA是2型糖尿病合并NAFLD的独立风险因素,并且SUA水平与肝酶显著相关[8]。增加的SUA本身,也可能产生促炎和促氧化应激的效应。Ruggiero等[9]发现,在意大利男性人群中SUA和许多炎症标志物之间存在显著正相关。有研究显示,SUA水平与慢性肝病如NAFLD的进展相关,并且高尿酸血症与NAFLD患者的肝脏损伤严重程度独立相关[10]。
NAFLD是以胰岛素抵抗为中心环节的一种MS,更是2型糖尿病、动脉粥样硬化、心脑血管事件的重要预警信号。肥胖和MS导致的NAFLD为发达国家和我国富裕地区愈来愈重要的慢性肝病。更为严峻的是,肥胖和MS、NAFLD促进其他慢性肝病肝纤维化的进程,增加肝硬化和肝细胞癌的发生,并影响某些肝病的治疗效果,而早期评估和有效处理并存的肥胖和代谢紊乱则可改善患者的预后。综上所述,NAFLD诊断一旦确定,应该对患者的代谢紊乱状况和心血管风险进行评估,关注20~40岁患者,积极控制BMI、FPG、SBP、血脂(TC、HDL-C)、SUA等指标,有效预防肝细胞损伤;对于脂肪肝患者出现ALT异常是否需要通过降糖调脂、胰岛素增敏剂、降低血尿酸等药物将其控制在正常水平甚至更低而获益,有待进一步前瞻性临床研究证实。
参考文献
[1] 高鑫. 中华医学会内分泌学会“非酒精性脂肪性肝病与相关代谢紊乱诊疗共识”[J]. 中华内分泌代谢杂志, 2010, 26(7): 71-75.
[2] 张敏璐, 范竹萍, 曹琴, 等. 健康体检者肿瘤检出的资料分析[J]. 中华健康管理学杂志, 2014, 8(5): 310-315.
[3] 范建高. 非感染性肝病诊疗新进展[M]. 北京: 人民军医出版社, 2010: 56-90.
[4] 范建高, 朱军, 李新建, 等. 上海市成人脂肪肝患病率及其危险因素流行病学调查[J]. 中华肝脏病杂志, 2005, 13(2): 83-88.
[5] 李锋, 王吉耀, 范建高, 等. 脂肪肝或丙氨酸氨基转移酶升高的患者中代谢异常的患病情况比较[J]. 临床消化病杂志, 2007, 19(4): 217-220.
[6] Babio N, Martínez-González MA, Estruch R, et al. Associations between serum uric acid concentrations and metabolic syndrome and its components in the PREDIMED study[J]. Nutr Metab Cardiovasc Dis, 2015, 25(2): 173-180.
[7] Afzali A, Weiss NS, Boyko EJ, et al. Association between serum uric acid level and chronic liver disease in the United States[J]. Hepatology, 2010, 52(2): 578-589.
[8] Jin HB, Gu ZY, Yu CH, et al. Association of nonalcoholic fatty liver disease with type 2 diabetes: clinical features and independent risk factors in diabetic fatty liver patients[J]. Hepatobiliary Pancreat Dis Int, 2005, 4(3): 389-392.
[9] Ruggiero C, Cherubini A, Ble A, et al. Uric acid and inflammatory markers[J]. Eur Heart J, 2006, 27(10): 1174-1181.
[10] Petta S, Camma C, Cabibi D, et al. Hyperuricemia is associated with histological liver damage in patients with non-alcoholic fatty liver disease[J]. Aliment Pharmacol Ther, 2011, 34(7): 757-766.
