饮食运动指导对妊娠期糖尿病患者血糖水平及妊娠结局的影响
2017-04-01王秀梅李微
王秀梅 李微
饮食运动指导对妊娠期糖尿病患者血糖水平及妊娠结局的影响
王秀梅 李微
目的 探讨饮食与运动指导对妊娠期糖尿病产妇血糖水平及妊娠结局的影响。方法 选择确诊为妊娠期糖尿病患者142例为研究对象,采用随机数字表法分为观察组和对照组,每组71例;对照组患者根据门诊医师的建议在家进行自我调节,观察组患者住院治疗,实施运动疗法及饮食干预,干预持续至分娩时,比较2组孕妇分娩时血糖水平及母婴结局。结果 分娩前1 d观察组患者空腹血糖、餐前、餐后及夜间血糖分别为(3.92±0.65)mmol/L、(3.75±0.64)mmol/L、(5.76±0.89)mmol/L和(5.16±0.92)mmol/L,明显低于对照组的(4.96±0.81) mmol/L、(4.83±0.87)mmol/L、(8.46±1.02)mmol/L和(7.07±0.94)mmol/L,差异均有统计学意义(P<0.05);观察组妊娠期高血压、羊水过多、产后出血、产后感染的发生率分别为9.86%、7.04%、8.45%、1.41%,明显低于对照组的25.35%、15.49%、19.72%、9.86%,组间比较差异有统计学意义(P<0.05);观察组胎儿畸形、NRDS、新生儿窒息、早产及死胎的发生率分别为0、1.41%、1.41%2.82%及0,明显低于对照组的7.04%、12.68%、14.08%、15.49%及5.63%,组间比较差异有统计学意义(P<0.05)。结论 饮食与运动指导能明显改善GDM孕妇血糖水平,降低母婴并发症的发生率。
妊娠期糖尿病;运动疗法;饮食指导;血糖水平;妊娠结局
妊娠期糖尿病(gestationaldiabetesmellitus,GDM)是指妊娠前糖代谢正常或有潜在糖耐量减退、妊娠期才出现或确诊的糖尿病,占糖尿病孕妇的80%以上,国内GDM的发病率约1%~5%[1,2]。GDM属于高危妊娠,对产妇及新生儿危害甚大。GDM的治疗,目的是在确保孕妇在妊娠及分娩过程中保持血糖正常,避免因代谢异常而引发母婴并发症[3]。饮食干预与运动疗法是一种重要辅助治疗手段。然而,关于运动与饮食疗法在GDM治疗过程中是否具有重要的意义这一问题目前还存在争议[4]。本文以124例GDM患者为对象,采用临床随机对照实验探讨饮食与运动指导对GDM产妇分娩时的血糖水平控制效果及对母婴结局的影响,旨在为提高GDM的临床治疗水平提供参考。
1 资料与方法
1.1 一般资料 选择2014年6月至2016年4月经我院确诊为GDM的患者142例为对象。纳入标准:(1)符合中华医学会妇产科学分会产科学组制定的GDM的诊断标准[5],即:①孕24周糖耐量实验异常;②空腹血糖≥5.1mmol/L;③餐后1h血糖≥10mmol/L;④餐后2h血糖≥8.52mmol/L;满足其中任意一项或多项的即诊断为GDM。(2)产妇年龄20~40岁,均为单胎妊娠。(3)产妇的一般人口学资料完整,产妇及家属签署知情同意书。排除标准:(1)妊娠前有先兆流产、先兆早产者;(2)妊娠前有心脏病、高血压;(3)前置胎盘或宫内胎儿发育迟缓者;(4)合并严重感染、恶性肿瘤及精神疾病者;(5)未能完成全程干预及年龄>45或<20岁者。按照临床随机分组法分为观察组和对照组,每组71例。观察组年龄20~40岁,平均年龄(28.97±4.26)岁;初产妇42例,经产妇29例,平均产次(1.25±0.46)次;有剖宫产史的11例(15.49%);开始干预时平均孕龄(23.45±1.42)周;文化程度初中至大专35例,本科29例,本科以上7例。对照组年龄20~40岁,平均年龄(29.42±4.37)岁;初产妇41例,经产妇30例;平均产次(1.32±0.49)次;有剖宫产史10例(14.08%);开始干预时平均孕龄(23.62±1.47)周;文化程度初中至大专32例,本科30例,本科以上9例。2组患者一般资料匹配较好,平均年龄、孕产次、开始干预时孕周及文化程度构成等组间比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 对照组患者根据门诊医师的要求,在家进行自我调节,进行低糖饮食和散步等运动;每周检查血糖情况,如有必要则进行胰岛素治疗。观察组患者住院治疗,给予饮食干预及运动疗法治疗,每周进行血糖监测,若血糖控制效果不佳则进行胰岛素治疗。
1.2.1 饮食指导:①根据患者的体重指数、孕周、血糖水平计算需提供的总热量[计算公式:每天需提供总热量=25-35×(身高-105)],根据总热量需求提供食物,并将食物科学分配到一日多餐中。②其中蛋白质比例为20%~30%,脂肪30%~40%,碳水化合物40%~50%,适量的铁、钙剂及维生素。③按照少食多餐的原则进行饮食,每日总热量分5~6餐摄入。④摄入热量的餐次分配为早餐10%,加早餐(9∶00~10∶00点进餐)10%,午餐30%,加午餐(下午3∶00~4∶00点)10%,晚餐30%,睡前1h加餐10%。⑤进餐应定时、定量,食物品种粗细粮搭配,品种多样,饮食中应适当增加膳食纤维,主食中增加蛋白质。
1.2.2 运动疗法:①由经验丰富的康复科医师根据患者的一般情况制定个体化运动方案。②运动方式以漫步行走为主(3~4次/d,10~15min/次为宜),同时可选择慢跑、游泳、孕妇体操等方式。③患者在康复医师的指导下进行运动,合理把握运动的强度,运动时心率不宜过快,控制在(220-年龄)×65%以下为宜。④运动时机选择在餐后进行。
1.3 观察指标 (1)控制血糖:采用葡萄糖氧化酶法检测血糖,利用全自动生化分析仪(Roche-P800)进行分析,每天检测空腹、餐前(餐前30min检测)、餐后2h、夜间(每天晚上10∶00检测)血糖水平;血糖控制效果理想的标准:空腹血糖控制在3.3~5.0mmol/L,餐前血糖控制在3.3~5.0mmol/L,餐后血糖控制在4.4~6.7mmol/L,夜间血糖控制在4.4~6.7mmol/L[5];比较2组患者分娩前1d空腹、餐前(取早中晚三餐前30min检测的平均值)、餐后2h(取早中晚三餐后2h检测的平均值)及夜间血糖水平。(2)比较2组产妇分娩方式(根据产妇情况及意愿选择分娩方式,如果产妇情况允许,则建议和鼓励选择自然分娩)及并发症(主要包括妊娠期高血压、羊水过多、产后出血、产后感染)情况。(3)比较2组新生儿并发症,包括胎儿畸形、新生儿呼吸窘迫综合征(neonatalrespiratorydistresssyndrome,NRDS)、新生儿窒息、早产及死胎的发生情况。

2 结果
2.1 2组患者血糖控制效果比较 分娩前1 d,观察组患者空腹血糖水平、餐前血糖水平、餐后血糖水平及夜间血糖水平均明显低于对照组,差异有统计学意义(P<0.05)。见表1。
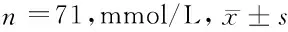
表1 2组患者血糖控制效果比较
2.2 2组孕产妇分娩方式及并发症发生情况比较 观察组孕产妇自然分娩率明显高于对照组,剖宫产率明显低于对照组,差异有统计学意义(P<0.05);观察组妊娠期高血压、羊水过多、产后出血、产后感染发生率明显低于对照组,差异有统计学意义(P<0.05)。见表2。
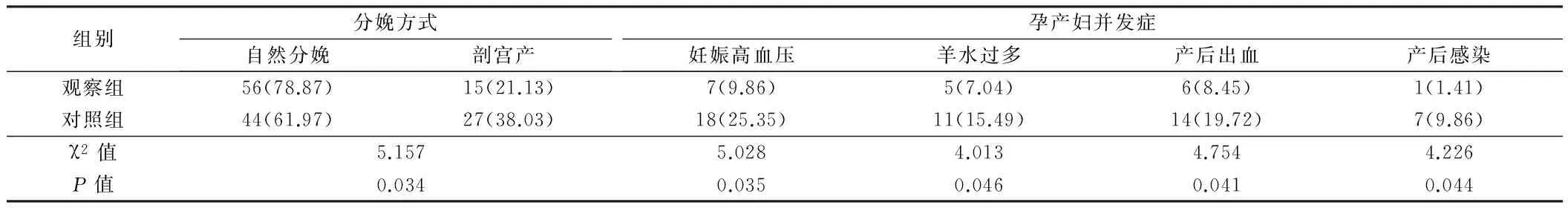
表2 2组孕产妇分娩方式及并发症发生情况比较 n=71,例(%)
2.3 2组新生儿并发症发生情况比较 观察组胎儿畸形、NRDS、新生儿窒息、早产及死胎的发生率明显低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 2组新生儿并发症发生率比较 n=71,例(%)
3 讨论
GDM是孕妇常见病,其发病机制为:胎儿发育所需的能量主要来源于胎盘从母体获取的葡萄糖,随着孕周的增加,胎儿对营养物质的需求量增大,从而导致孕妇血浆葡萄糖水平随妊娠进展而降低,胰岛素水平不能代偿孕期生理变化,引起血糖水平升高[6]。从GDM的发病机制看,饮食调节是GDM最基础的治疗方法[7]。对于多数人而言,制定出妊娠期合理的饮食方案是相当困难的,甚至部分人对饮食与妊娠期的重要性存在知识盲区,因而医院有必要对妊娠期孕妇开展饮食指导活动。运动疗法作为一种非药物性干预措施,可以改善胰岛素抵抗和高血糖状态[8],多数学者及临床医师认为饮食指导与运动疗法在GDM的治疗中占有重要地位,但部分学者持有不同的观点[9,10]。
本文探讨饮食运动指导对妊娠期糖尿病患者血糖水平及妊娠结局的影响,结果显示:(1)观察组孕妇分娩前1d空腹、餐前、餐后及夜间血糖水平明显低于对照组,且组间比较差异有统计学意义(P<0.05)。这一结果提示:对GDM者实施饮食与运动指导能够有效降低其血糖水平。王颖等[11]的报告指出运动和饮食控制能很好的改善GDM孕妇的血糖水平,本研究这一结果与其具有一致性。(2)观察组孕产妇妊娠期高血压、羊水过多、产后出血、产后感染等并发症的发生率均明显低于对照组,且组间比较差异有统计学意义(P<0.05)。这一结果提示:对GDM患者实施饮食与运动指导能明显降低孕产妇并发症的发生率。(3)观察组胎儿畸形、NRDS、新生儿窒息、早产及死胎等并发症的发生率明显低于对照组,且组间比较差异有统计学意义(P<0.05)。这一结果说明:对GDM者实施饮食与运动指导能够有效降低胎儿及新生儿并发症的发生率。赵卓姝等[12]研究指出:“孕期个性化营养指导能有效改善GDM孕妇血糖水平,降低母婴并发症发生率。”王贻英等[13]研究认为:“联合饮食与运动干预能有效控制GDM孕妇的血糖水平,改善母婴预后。”本研究与其基本一致。
本研究证实,饮食与运动指导能有效降低GDM孕妇的血糖水平,降低母婴并发症的发生率,说明GDM孕妇血糖控制水平与妊娠结局具有一定关系。然而,本研究未对GDM孕妇的血糖水平与妊娠结局的具体关系进行深入研究,也未探讨血糖水平对妊娠结局的影响机制。因此,在未来的研究中,将对GDM孕妇的血糖水平与妊娠结局的具体关系及血糖水平对妊娠结局的影响机制开展专题研究。
综上所述,饮食与运动指导是降低GDM孕妇血糖水平、降低母婴并发症发生率的有效手段之一,对确保GDM患者母婴健康有重要作用,值得临床推广。
1 李会琴,刘云,任利容,等.妊娠期糖尿病的流行病学调查分析.中国妇幼保健,2015,30:1744-1746.
2 熊秀兰.护理干预对妊娠糖尿病患者血糖控制及妊娠结局的影响探讨.现代中西医结合杂志,2014,23:558-560.
3 耿庆霞,李文英.妊娠期糖尿病非药物治疗的新进展.现代妇产科进展,2014,23:653-655.
4 聂艳华.饮食和运动干预对妊娠期糖尿病母儿健康的改善效果评价.中国生育健康杂志,2014,25:53-55.
5 中华医学会妇产科学分会产科学组,中华医学会围产医学分会妊娠合并糖尿病协作组.妊娠合并糖尿病诊治指南(2014).中华妇产科杂志,2014,49:561-569.
6 姚宝林,程海东.妊娠期糖尿病的病因及发病机制.现代妇产科进展,2014,23:73-75.
7 鲍筠,于桂云.综合治疗妊娠期糖尿病对妊娠结局的影响.河北医药,2014,36:3715-3717.
8 张婵,许冬炜,张华,等.三因素三水平正交试验用于运动疗法对妊娠期糖尿病母婴结局的观察.护士进修杂志,2014,29:680-684.
9 尚画雨,张丹,贾明涛,等.妊娠期糖尿病运动疗法研究进展.中国康复医学杂志,2015,30:963-967.
10 李增新,许娟,郑开呈.糖化血红蛋白在妊娠期糖尿病筛查中的价值探讨.中华全科医学,2014,12:1993-1994.
11 王颖,顾平,朱珠,等.运动和饮食控制法对妊娠期糖尿病孕妇血糖和妊娠结局影响分析.中国妇幼保健,2015,30:3575-3577.
12 赵卓姝,关海兰,何洁云,等.孕期个性化营养指导对妊娠期糖尿病患者妊娠结局的影响.中国计划生育和妇产科,2014,6:63-65.
13 王贻英,姜瑞华.联合饮食与运动的行为干预对妊娠期糖尿病患者的影响.中国妇幼保健,2015,30:5170-5171.
10.3969/j.issn.1002-7386.2017.03.021 ·论著·
100037 北京市,中国人民解放军海军总医院妇产科
R
A
1002-7386(2017)03-0397-03
2016-06-08)
