单核细胞趋化因子蛋白1、白细胞介素8的动态变化对急性胰腺炎严重度评估价值分析
2017-03-23朱琼媛王明春陶清元周林华李丽莉薛云松
朱琼媛,王明春,陶清元,周林华,李丽莉,薛云松
(云南省第二人民医院 1.检验科 2.普通外科 3.核医学科, 云南 昆明 650021 )
急性胰腺炎(acute pancreatitis,AP)近年来为消化内科以及急诊科较为常见的需要多学科合作的疾病,饮食节律的变化以及外伤等因素均可诱发胰腺炎发作,临床上可表现为上腹部持续性钝痛或者锐痛,难以缓解。经过生长抑素抑制胰酶分泌、针对格兰阴性杆菌的抗生素以及解痉药物治疗后,多数患者的病情可明显缓解。目前临床上应用于AP治疗的预后判断的指标包括血淀粉酶、血清降钙素原以及白细胞介素或者肿瘤坏死因子等,但均具有一定的局限性[1-2]。随着对于AP患者的基础病理生理机制的认识加深,越来越多的学者认识到AP的基础性胰腺损伤以及修复过程为炎症趋化和作用的过程,炎症因子在这一过程中发挥了重要作用[3-5]。本研究重在探讨动态检测AP患者血清中单核细胞趋化因子蛋白1(MCP-1)白细胞介素8(IL-8)的水平变化及其临床意义。
1 资料与方法
1.1 一般资料
选取本院收治的120例AP患者,根据中国AP诊治指南(草案)标准分为:急性轻症胰腺炎(MAP组)72例,急性重症胰腺炎(SAP)4 8例,同时选取本院体检中心收集的健康自愿者6 0例作为对照组。M A P组7 2例患者,其中男3 9例,女3 3例;年龄2 3~6 5岁,平均年龄(4 7.2±1 2.9)岁;急性生理与慢性健康(APACHE II)评分(5.29±2.17)分,急性胰腺炎严重程度床边指数(BISAP)(0.54±0.31)。S A P组4 8例患者,其中男2 8例,女2 0例;年龄2 3~6 3岁,平均年龄(4 5.9±1 3.0)岁;A PA C HE I I评分(9.5 7±3.4 4)分,BI S A P(2.0 2±0.6 7)。对照组6 0例研究对象,其中男35例,女25例;年龄25~65岁,平均年龄(45.1±12.2)岁。三组研究对象的年龄、性别比较差异无统计学意义(P>0.05)。
1.2 纳入排除标准
1.2.1 纳入标准 ⑴ AP患者的诊断依据2004年中华医学会消化病学分会胰腺病学组制定的急性胰腺炎诊疗指南(草案),并依据该标准分为MAP 72例、SAP 48例;⑵ 患者在入院前均为接受任何其他治疗措施,入院后在本院接受治疗,未转院;⑶ 本研究取得患者的知情同意。
1.2.2 排除标准 ⑴ 合并消化系统肿瘤、全身急慢性感染性疾病的患者;⑵ 诊断不明确的患者。
1.3 观察指标
1.3.1 观察指标 检测并比较MAP组、SAP组和对照组的外周血抵抗素、超敏C反应蛋白(hs-CRP)、血淀粉酶、降钙素原(PCT)、MCP-1、IL-8的变化情况;对比MAP组、SAP组入院第1、3、7、11天 APACHE II评分、BISAP指数、Balthazar CT评分、MCP-1、IL-8变化差异。
1.3.2 检测方法 患者于入院时采肘静脉血,2mL血样在室温下静置30 min 后,4 000r/min 离心 10 min分离血清,将血清置于Eppendorf 管中,-80 ℃超低温冰箱保存,避免反复冻融。放射免疫试剂盒(LINCO,美国)检测血清血淀粉酶、降钙素原(PCT)、MCP-1、IL-8浓度,免疫放射试剂盒(北京佳科生物技术公司)检测血清hs-CRP浓度。
1.4 统计学处理
数据分析及统计在专业软件SPSS 16.0软件包中处理,计量指标采用均数±标准差()表示,三组间计量资料比较采用单因素方差分析,组间两两比较采用LSD-t检验;两组间比较采用t检验,相关性分析采用Pearson线性相关分析法;P<0.05表示差异具有统计学意义。
2 结 果
2.1 各组研究对象的实验室指标变化情况
入院第1天,SAP组患者的抵抗素、hs-CRP、血淀粉酶、PCT、MCP-1、IL-8水平均显著的高于MAP组和对照组(P<0.05),MAP组的抵抗素、hs-CRP、血淀粉酶、PCT、MCP-1、IL-8水平均显著的高于对照组(P<0.05)(表1)。
表1 各组各项指标变化情况(±s)

表1 各组各项指标变化情况(±s)
注:1)与MAP组比较,P<0.05;2)与对照组比较,P<0.05
2.2 MAP、SAP 组 患 者 的 APACHE II评 分、BISAP 指数、Balthazar CT 评分、MCP-1、IL-8的变化
入院后第3天MAP、SAP组APACHE II评分、BISAP指数、Balthazar CT评分、MCP-1、IL-8检测值均达到高峰,之后逐渐下降;入院后第1、3、7、11天 SAP组APACHE II评分、BISAP指数、Balthazar CT评分、MCP-1、IL-8值均显著的高于MAP组,差异均具有统计学意义(P<0.05)(表2)(图1-3)。
2.3 相关性分析
120例AP患者的MCP-1、IL-8、APACHE II评分、Balthazar CT评分与BISAP指数均呈现显著的正相关关系(P<0.05)(表3)。
表2 各项指标的动态观察(±s)

表2 各项指标的动态观察(±s)
注:1)与本组第1天比较,P<0.05
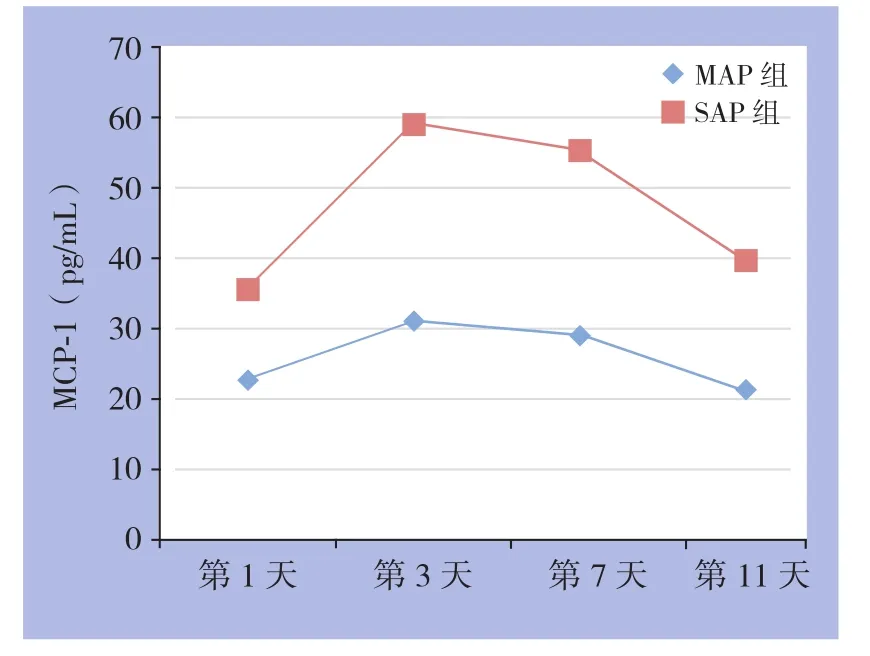
图1 MCP-1的变化趋势图

图2 IL-8的变化趋势图
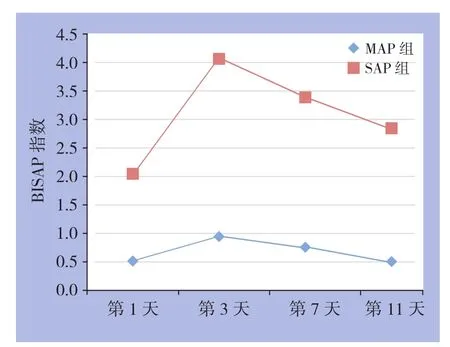
图3 BISAP指数的变化趋势图

表3 相关性分析结果
2.4 IL-8与MCP-1鉴别诊断MAP及SAP患者的价值
以第3天的检测值绘制R O C曲线,当血清MCP-1临界值为30.0 pg/mL是有最大的ROC曲线下面积AUC值为0.828;当血清IL-8临界值为45.0 pg/mL时有最大的ROC曲线下面积AUC值为0.804(图4)。

图4 IL-8与MCP-1鉴别诊断MAP及SAP患者的ROC曲线图
3 讨 论
急性胰腺炎是多种病因导致胰酶在胰腺内被激活后引起胰腺组织自身消化、水肿、出血甚至坏死的炎症反应。临床以急性上腹痛、恶心、呕吐、发热和血胰酶增高等为特点。病变程度轻重不等,轻者以胰腺水肿为主,重症患者可出现明显的胰腺出血坏死,部分患者可因为胰酶对于自身组织的消化作用而出现多器官功能障碍,出现肾功能衰竭以及肺部重度感染[6-8]。临床上对于AP的预后分析可以指导内科治疗、预测出院后疾病转归以及病死率等,特别是对于经过内科积极治疗72 h后血清淀粉酶仍然持续性升高的患者,或者CT持续表现为胰腺组织周边出血无明显吸收以及胰头部分的破坏、边界模糊[9-11],此时有效的血清学预后参考指标能够反应病情变化,进而指导临床决策。血清淀粉酶以及降钙素原虽然可以反应病情变化,但在入院后48 h后外周血清中才见明显的上升,灵敏度较差,且多数学者认为血清淀粉酶与AP的病情程度并不呈正比的关系。hs-CRP作为非特异性的急性时相反应蛋白,其各种原因导致的炎症性疾病以及损伤性器官张啊中均明显上升,但其对于反应AP病情变化的特异度较低[12-15]。而APACHE II评分、Balthazar CT评分虽然通过反应AP患者生理病理性评分或者胰腺影像学改变反应病情,但整体评估过程时间较长,对于病情变化较快的AP的临床应用价值不高。
本研究发现SAP组患者的抵抗素、hs-CRP、血淀粉酶、PCT均显著高于轻症组以及正常组,血清淀粉酶在入院第1天可达(915.68±329.85)U/L,而轻症组血清淀粉酶不足8 0 0 U/L,P C T达(2.093±0.947)mg/L,为MAP组的3倍,提示了SAP组的病情相对较重。同样MAP组的抵抗素、hs-CRP、血淀粉酶、PCT明显高于正常组,进一步提示了抵抗素、hs-CRP、血淀粉酶、PCT在评估AP患者病情严重程度中的意义。一项汇集了5项研究包括198样本量的Meta分析可见,虽然hs-CRP、血淀粉酶对于反应AP患者的病情具有一定的局限性,但两者指标同时升高或者联合PCT评估时,其灵敏度可达80%以上、特异度达85%以上。MCP-1激活后可富集局部白细胞浸润,引起局部胰腺损伤并释放炎症介质到全身而累及远隔脏器,IL-8在急性炎症介导以及下游损伤性炎症因子的趋化中发挥了重要的介导作用,引起肾脏损伤以及多器官功能衰竭[16-19]。重症组以及轻症组的MCP-1、IL-8水平均显著的高于对照组,各组升高水平不一,重症组AP患者在入院后24 h后MCP-1升高40%左右,而IL-8升高30%左右,提示了MCP-1、IL-8水平变化在AP患者中的评估价值。本研究重在动态分析各组指标的变化趋势,发现在入院后第3天 MAP、SAP组患者的APACHE II评分、BISAP指数、Balthazar CT评分、MCP-1、IL-8检测值均达到高峰,之后逐渐下降,然而MCP-1以及IL-8的下降速度较慢,APACHE II评分、BISAP指数、Balthazar CT评分在入院后11 d后基本恢复正常,而MCP-1以及IL-8仍然维持在较高的水平,IL-8达(38.74±7.19)mg/L,而MCP-1也维持在(39.26±9.87)左右,提示MCP-1和IL-8的血清浓度的升高与AP病情的严重程度呈正相关。不同时间点上,SAP组的MCP-1、IL-8及BISAP指数均高于MAP组,提示在动态随访的过程中,也可以发现相关血清学指标的显著,MCP-1和IL-8可能作为临床上评估SAP患者病情变化的潜在指标。急性肺损伤以及多器官功能障碍好发于入院后第7天至第11天,全身炎症反应综合征(systemic inflammatory response syndrome,S I R S)好发于入院后第1 0天左右[20],提示了MCP-1和IL-8的血清浓度的升高与患者的全身炎症反应、疾病的转归具有一定的内在联系。相关分析也可见AP患者的MCP-1、IL-8、APACHE II评分、Balthazar CT评分与BISAP指数均呈现显著的正相关关系,临床上可以依据MCP-1、IL-8的变化作为预测病情发展的重要依据,并有助于预测并发症的发生。以第3天的检测值绘制ROC曲线,当血清MCP-1临界值为30.0 pg/mL,IL-8临界值为45.0 pg/mL时,两者在诊断MAP及SAP的过程中具有一定的价值,当MCP-1、IL-8大于相关临界值时,其对于SAP的诊断,能够为临床上早期的内外科的干预提供契机。
AP患者的MCP-1、IL-8与其病情变化具有一致性,入院后动态观察MCP-1、IL-8的变化有助于评估患者的病情变化,进而指导临床工作。
[1]曹刚.急性胰腺炎138例B超漏诊原因分析[J].实用医学杂志,2013,29(14):2399.doi:10.3969/j.issn.1006–5725.2013.14.066.Cao G.Analysis of causes of B ultrasound misdiagnosis of 138 cases of acute pancreatitis[J].The Journal of Practical Medicine,2013,29(14):2399.doi:10.3969/j.issn.1006–5725.2013.14.066.
[2]郑吉敏,高俊茶,赵红伟,等.四种评分系统对急性胰腺炎预后评估价值的比较[J].天津医药,2015,43(2):217–220.doi:10.11958/j.issn.0253–9896.2015.02.028.Zheng JM,Gao JC,Zhao HW,et al.Clinic significance of four clinical scoring systems in evaluating prognosis of acute pancreatitis[J].Tianjin Medical Journal,2015,43(2):217–220.doi:10.11958/j.issn.0253–9896.2015.02.028.
[3]陈丽芬,周群燕,陆国民,等.改良Ranson评分评估胆源性胰腺炎严重度及预后的价值[J].天津医药,2013,41(1):37–40.doi:10.3969/j.issn.0253–9896.2013.01.011.Chen LF,Zhou QY,Lu GM,et al.Evaluation of Biliary Ranson Score in Predicting Severity and Prognosis of Biliary Acute Pancreatitis[J].Tianjin Medical Journal,2013,41(1):37–40.doi:10.3969/j.issn.0253–9896.2013.01.011.
[4]田学昌,刘吉盛,曲畅,等.联合检验血清淀粉酶、脂肪酶与C反应蛋白在急性胰腺炎早期诊断中价值[J].现代仪器与医疗,2015,21(2):76–78.doi:10.11876/mimt201502028.Tian XC,Liu JS,Qu C,et al.Value of combined assessment of serum amylase,lipase and C-reactive protein in early diagnosis of acute pancreatitis[J].Modern Instruments &Mediccal Treatment,2015,21(2):76–78.doi:10.11876/mimt201502028.
[5]赵昊云,张秦,吴元赭.妊娠合并急性胰腺炎的高危因素及预后评估[J].医学研究生学报,2015,28(1):64–66.doi:10.3969/j.issn.1008–8199.2015.01.018.Zhao HY,Zhang Q,Wu YZ.High risk factors and prognosis of acute pancreatitis in pregnancy[J].Journal of Medical Postgraduates,2015,28(1):64–66.doi:10.3969/j.issn.1008–8199.2015.01.018.
[6]金洲祥,刘海斌,王向昱,等.早期肠内营养对肥胖急性重症胰腺炎患者预后的影响[J].中国病理生理杂志,2014,30(2):347–350.doi:10.3969/j.issn.1000–4718.2014.02.028.Jin ZX,Liu HB,Wang XY,et al.Effects of early enteral nutrition on prognosis of severe acute pancreatitis in obese patients[J].Chinese Journal of Pathophysiology,2014,30(2):347–350.doi:10.3969/j.issn.1000–4718.2014.02.028.
[7]马竹芳,陈保银,王超智,等.早期24 h内血浆BNP动态变化与重症急性胰腺炎近期死亡的相关性研究[J].中国急救医学,2015,35(1):72–77.doi:10.3969/j.issn.1002–1949.2015.01.016.Ma ZF,Chen BY,Wang CZ,et al.Correlation between 24 h dynamic changes of plasma BNP and the death of severe acute pancreatitis[J].Chinese Journal of Critical Care Medicine,2015,35(1):72–77.doi:10.3969/j.issn.1002–1949.2015.01.016.
[8]杨院平,仝巧云,黄若,等.血清降钙素原测定对重症急性胰腺炎的诊断价值[J].中国老年学杂志,2013,33(12):2795–2796.doi:10.3969/j.issn.1005–9202.2013.12.029.Yang YP,Tong QY,Huang R,et al.Diagnostic value of serum procalcitonin determination for severe acute pancreatitis[J].Chinese Journal of Gerontology,2013,33(12):2795–2796.doi:10.3969/j.issn.1005–9202.2013.12.029.
[9]陈军,汤净,曾世平.急性胰腺炎患者血清chemerin水平及对预后的影响[J].中国老年学杂志,2012,32(16):3530–3531.doi:10.3969/j.issn.1005–9202.2012.16.091.Chen J,Tang J,Zeng SP.Level of serum chemerin in acute pancreatitis patients and the effect on prognosis[J].Chinese Journal of Gerontology,2012,32(16):3530–3531.doi:10.3969/j.issn.1005–9202.2012.16.091.
[10]杨双汇,杨慧明,黄耿文,等.ESKAPE血流感染对急性坏死型胰腺炎预后的影响[J].中国普通外科杂志,2015,24(3):393–397.doi:10.3978/j.issn.1005–6947.2015.03.017.Yang SH,Yang HM,Huang GW,et al.Impact of ESKAPE bloodstream infection on prognosis of acute necrotizing pancreatitis[J].Chinese Journal of General Surgery,2015,24(3):393–397.doi:10.3978/j.issn.1005–6947.2015.03.017.
[11]高友兵,田少林,刘伟,等.区域动脉灌注治疗对重症急性胰腺炎患者炎性因子的影响[J].中国现代普通外科进展,2015,18(4):285–287.doi:10.3969/j.issn.1009–9905.2015.04.007.Gao YB,Tian SL,Liu W,et al.Effect of local intral arterial infusion on cytokines IL-1 and IL-6 and TNF-α of medicine with severe acute pancreatitis[J].Chinese Journal of Current Advances in General Surgery,2015,18(4):285–287.doi:10.3969/j.issn.1009–9905.2015.04.007.
[12]于清霞,夏永宏,王静,等.急性胰腺炎严重程度和预后与降钙素原、C反应蛋白、高迁移率族蛋白B1的关系[J].中华实验外科杂志,2014,31(9):2036–2038.doi:10.3760/cma.j.issn.1001–9030.2014.09.069.Yu QX,Xia YH,Wang J,et al.The correlation of procalcitonin,C-reactive and protein high mobility group box protein 1 with severity and prognosis of acute pancreatitis[J].Chinese Journal of Experimental Surgery,2014,31(9):2036–2038.doi:10.3760/cma.j.issn.1001–9030.2014.09.069.
[13]龚晓莹,李国福,臧彬,等.重症急性胰腺炎早期液体复苏对氧合指数及预后的影响[J].中华危重病急救医学,2014,26(8):576–580.doi:10.3760/cma.j.issn.2095–4352.2014.08.011.Gong XY,Li GF,Zang B,et al.The effects of fluid resuscitation on oxygenation index and prognosis in early stage of severe acute pancreatitis[J].Chinese Critical Care Medicine,2014,26(8):576–580.doi:10.3760/cma.j.issn.2095–4352.2014.08.011.
[14]朱一凡,栾富娟,唐文,等.急性胰腺炎床边指数对急性胰腺炎严重程度及预后判断价值的多中心研究[J].中华消化杂志,2014,34(9):629–630.doi:10.3760/cma.j.issn.0254–1432.2014.09.014.Zhu YF,Nuan FJ,Tang W,et al.Multicenter study of value of acute pancreatitis bedside indices to judge the level of severity and prognosis of acute pancreatitis [J].Chinese Journal of Digestion,2014,34(9):629–630.doi:10.3760/cma.j.issn.0254–1432.2014.09.014.
[15]徐俊,严苏,沈佳庆,等.急性胰腺炎患者血浆中性粒细胞明胶酶相关脂质运载蛋白测定及其临床意义[J].中华消化杂志,2014,34(3):175–177.doi:10.3760/cma.j.issn.0254–1432.2014.03.008.Xu J,Yan S,Shen JQ,et al.Testing and its clinical significance of plasma neutrophil gelatinase-associated lipocalin in patients with acute pancreatitis[J].Chinese Journal of Digestion,2014,34(3):175–177.doi:10.3760/cma.j.issn.0254–1432.2014.03.008.
[16]郑吉敏,张建,高俊茶,等.BISAP评分联合C反应蛋白对急性胰腺炎严重程度的早期评估价值[J].中华医学杂志,2015,95(12):925–928.doi:10.3760/cma.j.issn.0376–2491.2015.12.012.Zheng JM,Zhang J,Gao JC,et al.Early evaluations of BISAP plus C-reactive protein in predicting the severity of acute pancreatitis[J].National Medical Journal of China,2015,95(12):925–928.doi:10.3760/cma.j.issn.0376–2491.2015.12.012.
[17]Skouras C,Davis Z A,Sharkey J,et al.Lung ultrasonography as a direct measure of evolving respiratory dysfunction and disease severity in patients with acute pancreatitis[J].HPB (Oxford),2015,doi:10.1111/hpb.12515.
[18]Teich N,Mohl W,Bokemeyer B,et al.Azathioprine-induced Acute Pancreatitis in Patients with Inflammatory Bowel Diseases--A Prospective Study on Incidence and Severity[J].J Crohns Colitis,2016,10(1):61–68.doi:10.1093/ecco-jcc/jjv188..
[19]Bukowczan J,Cieszkowski J,Warzecha Z,et al.Therapeutic Effect of Obestatin in the Course of Cerulein-Induced Acute Pancreatitis[J].Pancreas,2016,45(5):700–706.doi:10.1097/MPA.0000000000000517.
[20]Kadiyala V,Suleiman SL,McNabb-Baltar J,et al.The Atlanta Classification,Revised Atlanta Classification,and Determinant-Based Classification of Acute Pancreatitis:Which Is Best at Stratifying Outcomes?[J].Pancreas,2016,45(4):510–515.doi:10.1097/MPA.0000000000000477.
