束带提拉法在腹腔镜辅助中低位直肠癌前切除术中的应用
2017-03-23刘流朱志强何义仁刘少军梁力川万晓
刘流,朱志强,何义仁,刘少军,梁力川,万晓
(安徽医科大学附属省立医院 普通外科,合肥 安徽 230001)
直肠癌是我国常见的消化道恶性肿瘤之一[1],且中低位直肠癌比例可达70%以上[2]。随着直肠癌临床研究的不断发展和深入,近年来直肠癌的治疗效果有了较大的提高。2017年的直肠癌NCCN指南推荐直肠癌以手术治疗为主,联合放疗、化疗和靶向治疗等措施的综合治疗。全直肠系膜切除(total mesorectal excision,TME)的广泛开展,提高了中低位直肠癌的根治率,降低了局部复发率[3-4]。与传统开腹直肠癌根治术相比,腹腔镜辅助直肠癌根治术降低了手术创伤,有利于术后恢复,为广大胃肠外科医生所青睐[5-8]。从2010开始,我科就逐步开展了腹腔镜辅助直肠前切除术[9-10];目前为止,我科70%以上的直肠癌患者选择了腹腔镜手术,取得了良好的手术效果。在腹腔镜辅助中低位直肠癌前切除术(以Dixon手术为例)中,因盆腔空间狭小和有限的手术操作空间,无法将肠管有效牵拉进入腹腔镜切割闭合器的钉仓内,造成一次性闭合和切割直肠肠管存在较大困难,常需要多个钉仓来完成;这样将导致直肠残端切割线形成交角,增加术后吻合口瘘的风险[11]。因此,为了避免使用多个腔镜切割闭合器钉仓离断直肠肠管和降低术后吻合口瘘的风险,笔者尝试采用束带提拉法实现腔镜切割闭合器单钉仓闭合和离断直肠肠管,取得良好临床效果。束带提拉法是指在肿瘤下缘3~5 cm处或盆底肌平面裸化直肠肠管,设定预切线,在预切线和肿瘤下缘之间使用束带绕直肠肠管1周并系紧;术者左手使用腹腔镜无损伤钳提拉束带,从而使得直肠肠管被有效牵拉,右手置入一次性腹腔镜切割闭合器,调整腹腔镜切割闭合器关接头尽量与裸化处直肠肠管垂直;向患者头侧及右侧牵拉束带,术者将直肠牵拉进入腹腔镜切割闭合器钉仓内,保证钉仓能够有效夹住整个直肠肠管并一次性闭合和离断直肠。本研究通过查阅2016年4月—2017年4月在我院行腹腔镜辅助中低位直肠癌前切除术(Dixon手术)患者的临床资料,回顾性分析肠管提拉法在腹腔镜辅助中低位直肠癌前切除术中的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
本研究患者选自2016年4月—2017年4月在安徽医科大学附属省立医院普外科就诊,行腹腔镜辅助中低直肠癌位前切除术的73例患者。纳入本研究的患者术前均行电子大肠镜检查,癌肿下缘距肛门5~12 cm,术前或术后病理确诊为直肠癌。所有患者术前均完善肝肾功能检查、盆腔CT或磁共振、肝胆胰脾彩超及心肺功能检查。手术适应证和禁忌证参照《腹腔镜结肠直肠癌根治手术操作指南(2006版)》。排除标准:⑴ 术前临床诊断高度怀疑直肠癌,术后病理确诊为良性疾病;⑵ 有严重心肺功能障碍,血液系统或免疫系统疾病,无法耐受手术治疗;⑶ 急诊患者,如直肠癌伴出血、穿孔、梗阻等,需急诊手术治疗的患者;⑷ 行术前新辅助放化疗的患者;⑸ 因吻合口瘘是本研究的重要观察指标之一,故本研究排除行腹腔镜辅助直肠癌切除、远端封闭和近端造瘘术(Hartmann手术)及腹腔镜辅助腹会阴联合直肠癌根治术(Miles手术)的患者。对于术前检查提示癌肿累及周围脏器或有区域淋巴结转移的患者,建议行新辅助同步放化疗。所有手术均由1名具有丰富临床和手术经验的主任医师开展。通过查阅临床资料总共纳入73例患者;分为两组,分别为常规组(42例患者)和提拉组(31例)。
1.2 手术方法
麻醉成功后,患者取改良截石位,取脐上1.5 cm小切口,置入气腹针并建立气腹;置入12 mm Trocar后置入腹腔镜,探查腹腔内有无癌转移及明确原发肿瘤病灶。提起乙状结肠,超声刀沿右侧切开上段直肠系膜进入直肠后间隙;沿直肠后间隙向上解剖进入Tolt间隙至肠系膜下动脉根部,清扫其根部脂肪淋巴组织,并于根部离断肠系膜下动脉,注意保护肠系膜下神经。沿Tolt间隙向左侧解剖,显露并解剖肠系膜下静脉、降结肠动静脉升支,直至降结肠系膜与左侧腹壁融合处;显露和保护左侧生殖血管及输尿管避免损伤。于胰腺下缘离断肠系膜下静脉;分离出降结肠动静脉升支后予以离断。超声刀切开降结肠和乙状结肠系膜与左侧壁腹膜融合处,游离降结肠、乙状结肠和直肠中上段;向头侧提拉直肠,沿Tolt间隙向下游离进入直肠后间隙,注意保护上腹下丛和腹下神经;并沿盆筋膜脏、壁两层间游离骶前间隙至肿瘤下缘约3~5 cm或盆底肌平面;沿直肠系膜两侧和前间隙向下游离至肿瘤下3~5 cm或盆底肌平面,注意保护上腹下神经丛、腹下神经和盆丛神经;距肿瘤下缘约2~3 cm处裸化直肠肠管,设定预切线。常规组:在腹腔镜下游离直肠肠管至癌肿下缘3 cm或盆底肌平面后,裸化肠管,在第一助手的协助下,主刀医师使用爱惜龙及60 cm钉仓(美国强生公司)切割闭合直肠肠管,如单个钉仓无法完全切割闭合直肠,可加用钉仓直至直肠肠管完全离断。提拉组:腹腔镜下游离直肠肠管至癌肿下缘3 cm或盆底肌平面后,裸化肠管;使用束带绕直肠肠管一周后,在预切线和癌肿下缘之间结扎、系紧肠管,术者左手提拉束带将肠管向切割闭合器钉仓内牵拉,右手使用爱惜龙及60 cm钉仓切割闭合直肠肠管,如单个钉仓无法完全切割闭合直肠,可加用钉仓直至直肠肠管完全离断(图1)。因棉带牵拉直肠过程中不会对肠管组织产生切割作用和不易拉断,棉带可作为束带的选择之一。

图1 束带提拉法协助腹腔镜切割闭合器单钉仓成功切割闭合直肠 A:解剖分离直肠肠管至肛提肌平面,并裸化直肠肠管,使用束带绕直肠1周后使用Hem-lock夹住束带,并向患者头侧和右侧牵拉直肠肠管进入腹腔镜切割闭合器钉仓内;B:腹腔镜切割闭合器钉仓完全夹住直肠肠管;C:腹腔镜切割闭合器单钉仓成功切割闭合直肠;D:切除的直肠肠管,见直肠残端切割闭合线Figure 1 Successful division and closure of the intestinal canal by laparoscopic stapler cartridge under assistance of band lifting A:Dissection and isolation of the rectum down to the plane of the levator,baring the rectum,and clamping with Hem-lock the band after its encircling the rectum;B:Complete clamping of the rectum by using the laparoscopic stapler cartridge;C:Successful division and closure of the rectum by laparoscopic stapler cartridge;D:The excised rectum with evident cutting line on the stump
1.3 观察指标
术中指标:手术时间、术中出血量、使用单个钉仓成功离断和闭合直肠肠管的例数、离断肠管使用的钉仓数目、直肠充气试验、吻合口需缝合加固例数和总医疗费用。依据术中情况,术者决定是否行吻合口和直肠残端加固;吻合不满意、术中直肠充气试验阳性、吻合圈不完整、直肠残端残缺、吻合口出血等高危因素,提示需要行吻合口缝合加固。术后指标:术后肛门排气时间、进食流质时间、术后并发症发生率、术后住院时间和术后病理分期。病理分期依据美国AJCC第八版标准。
1.4 统计学处理
计量资料采用独立样本的t检验或M a n n-WhitneyU秩和检验;计数资料采用χ2检验或Fisher精确概率检验。应用SPSS 22.0软件进行数据分析,P<0.05为差异有统计学意义。
2 结 果
2.1 术前资料与术中情况
两组患者的一般资料,如年龄、性别、体质量指数(BMI)、ASA分级等均无统计学差异(均P>0.05),具有可比性(表1)。提拉组患者的手术时间长于常规组[(192±51.5)minvs.(169±42.8)min,P=0.038];提拉组术中出血量与常规组无统计学差异[(119±81.3)mLvs.(102±63.5)mL,P=0.32]。术中直肠充气试验提示常规组4例和提拉组1例为阳性(P=0.39),存在吻合口或直肠残端漏气,术中予以缝合加固。因术中吻合口吻合不满意,常规组有8例和提拉组1例行术中吻合口缝合加固,具有统计学差异(P=0.04)。此外,提拉组中25例使用腹腔镜切割闭合器单钉仓完成直肠离断和闭合,而常规组为12例,差异有统计学差异(P<0.001)。提拉组使用腹腔镜切割闭合器钉仓的中位数为1个,而常规组使用钉仓的中位数位2个,差异有统计学差异(P<0.001)(表2)。
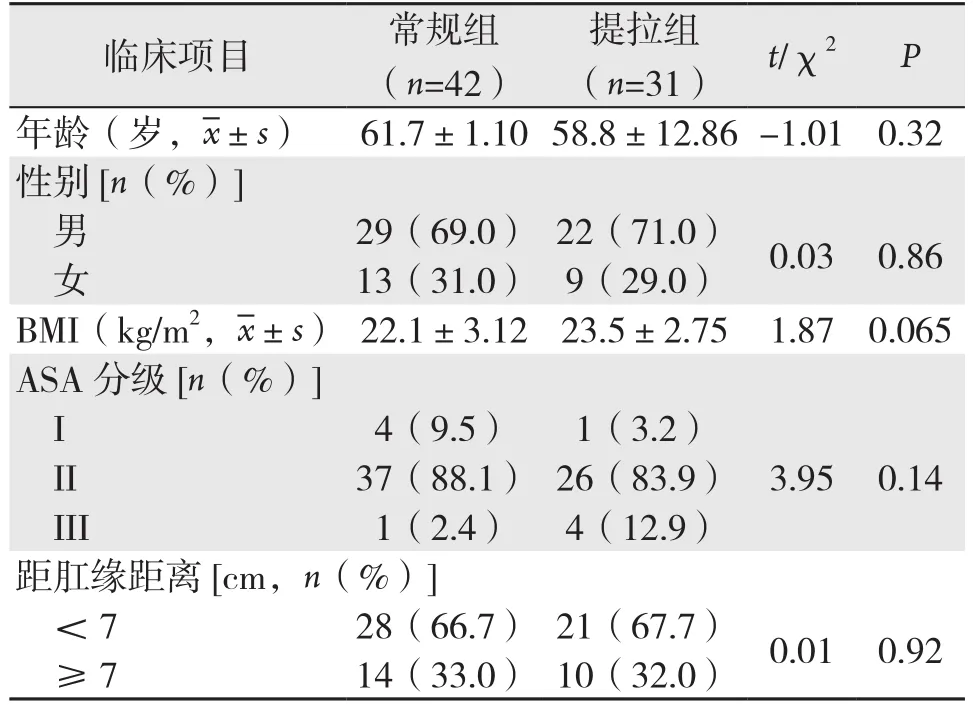
表1 两组患者一般临床资料比较Table 1 Comparison of the general data between the two groups of patients

表2 两组患者术中情况比较Table 2 Comparison of the intraoperative variables between the two groups of patients
2.2 术后情况
两组患者术后肛门通气时间、进食流质时间、术后住院时间和肿瘤的病理分期均无统计学差异(均P>0.05)(表3)。常规组患者术后3例患者发生吻合口瘘,其中2例吻合口瘘患者经保守治疗后治愈,1例吻合口患者经过二次手术(横结肠造瘘及盆腔冲洗引流)治疗后痊愈;提拉组患者发生1例术后吻合口瘘,经过保守治疗后治愈;两组患者发生术后吻合口相关并发症无统计学差异(P=0.47)。常规组和提拉组分别有6例和3例患者发生术后并发症,均治愈出院(P=0.72);两组患者均无死亡病例。提拉组患者医疗费用为(3.82±0.37)万元,常规组患者人均医疗费用为(4.13±0.64)万元,两者相比具有统计学差异(P=0.02)(表3)。
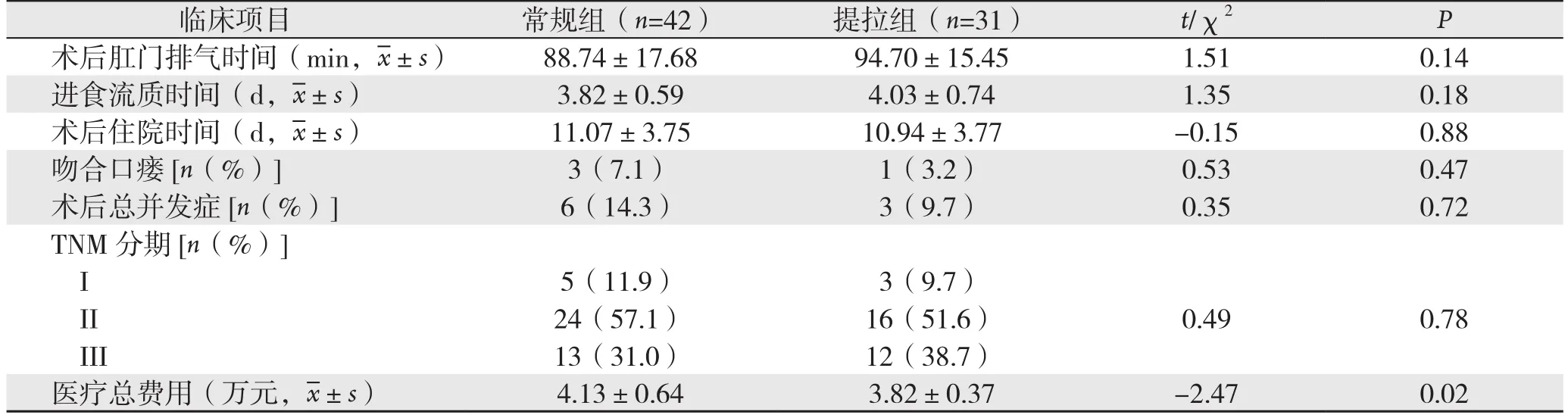
表3 两组患者术后指标比较Table 3 Comparison of the postoperative variables between the two groups of patients
3 讨 论
经过20多年的快速发展,腹腔镜技术在直肠癌手术中的运用逐步成熟和完善。腹腔镜辅助直肠癌根治性手术不但能够达到传统开腹直肠癌手术的根治性效果,还具有一定的优势:⑴ 与传统开腹直肠癌根治术相比,腹腔镜辅助直肠癌根治性手术具有创伤小、术后肠道功能恢复快、并发症发生率低(特别是切口感染)和住院时间短的优势[5,12-13];⑵ 腹腔镜技术在低位和超低位直肠癌根治手术中具有巨大优势。因盆腔空间狭小(特别是男性和肥胖患者),传统开腹手术难度大,无法在直视下完成解剖,导致盆腔植物神经损伤[14-15]和直肠系膜切除不完整的风险。腹腔镜技术能够在狭小的盆腔内完成直肠系膜的分离和解剖,降低手术操作难度和避免直肠系膜的残留,降低局部复发风险。更重要的是,因腹腔镜技术能够将直肠解剖到低位极限并实现括约肌间切除(intersphincteric resection,ISR),提高了保肛率[16-18];⑶ 腹腔镜辅助直肠癌根治手术的远期生存率和传统开腹直肠癌根治手术的远期生存率相当[6,19]。
与传统开腹直肠癌根治手术类似,术后吻合口相关并发症(特别是术后吻合口瘘)是腹腔镜辅助直肠癌根治手术的严重并发症之一。如何降低术后吻合口相关并发症的发生,一直是重要的临床课题。术后吻合口瘘和吻合口出血与多种因素相关,如低蛋白血症、肿瘤的大小和位置、肠道准备情况、吻合口肠管的血供和吻合口肠管的张力、吻合技术、术后营养支持治疗等[20-22]。
众所周知,因盆腔空间狭小,使用腹腔镜切割闭合器单钉仓离断和闭合直肠肠管存在较大的困难,需要多个钉仓;多钉仓离断的直肠肠管残端切割线存在交角,增加术后吻合口瘘的发生风险[11,22]。Qiu等[22]系统评价了腹腔镜直肠癌术后吻合口瘘的危险因素,发现使用多个钉仓(≥3个)的患者发生吻术后吻合口瘘的比例为13.2%,而单个或2个钉仓的患者术后吻合口瘘的发生率为5.8%,具有统计学差异。笔者的临床研究发现,使用多个腹腔镜切割闭合器钉仓离断直肠肠管后,直肠充气试验阳性的比例为9.5%,以直肠残端的切割线交角和吻合口与切割线的交角处最为常见。因此,为了降低术后吻口瘘的风险,可通过腹腔镜下游离直肠系膜,然后开腹使用凯途弧形切割闭合器闭合直肠肠管和常规缝合加固吻合口和直肠残端,降低术后吻合口瘘的发生。通过束带提拉法将直肠肠管向患者头侧及右侧牵拉进入腹腔镜切割闭合器钉仓内,实现单钉仓离断直肠肠管。本研究发现,与常规腹腔镜辅助直肠癌根治手术相比,通过提拉束带使得直肠肠管被有效牵拉,显著提高了腹腔镜切割闭合器单钉仓离断、闭合直肠肠管的成功率,增加肠管吻合的满意度,降低需缝合加固的吻合口比例。此外,常规腹腔镜辅助直肠癌根治术患者术中直肠充气试验阳性和术后吻合口瘘的比例均高于提拉组(充气试验阳性:9.5%vs.3.2%;吻合口瘘:7.1%vs.3.2%)。
在常规腹腔镜辅助直肠癌根治手术中,腹腔镜切割闭合器常无法1次成功闭合直肠肠管,存在多种可能原因;从笔者的临床经验来看,主要有以下因素:⑴ 肠管肥厚,导致现有的腹腔镜切割闭合器无法完成离断。但是从日常临床工作来看,因肠管肥厚、腹腔镜切割闭合器偏小而无法成功离断直肠肠管的情况较少;现有的腹腔镜切割闭合器基本能够满足临床要求。⑵ 因盆腔空间狭小,腹腔镜切割闭合器钉仓常无法充分弯曲并垂直于直肠肠管,导致直肠肠管切割、闭合不全。⑶ 直肠远段肠管游离不充分(特别是骶前间隙游离不充分),导致直肠肠管活动度受限而无法被充分牵拉进入切割闭合器订舱内。⑷ 助手和主刀配合不满意,导致腹腔镜切割闭合器钉仓常无法完整夹闭直肠肠管,造成单次闭合和离断直肠肠管不全。与传统腹腔镜辅助直肠癌根治术相比,束带提拉法具有众多优势。一方面,使用束带系紧直肠肠管后,可使得直肠管径变小,在被切割闭合器夹闭过程中肠管不会被向边缘过度挤压;另一方面,充分游离直肠远段肠管后,腹腔镜下提拉束带,直肠远段被有效牵拉;这些都十分有利于闭合器钉仓完整钳夹直肠肠管,提高单钉仓闭合直肠肠管的成功率,降低腹腔镜下肠管吻合难度和增加了肠管吻合的满意度。此外,提拉法因降低使用闭合钉仓的数目及降低术后吻合口瘘发生的比例,因而降低了医疗费用,具有统计学意义。
本研究发现,提拉法患者的手术时间略长于常规组,具有统计学差异。这可能与腔镜下操作的熟练程度、选择适合提拉肠管位置等因素有关。随着此技术的开展,两组患者的手术时间差异将会大大缩短。
综上所述,束带提拉法能够有效提高腹腔镜切割闭合器单钉仓离断中低位直肠肠管的成功率,提高肠管吻合安全性,降低术后吻合口瘘发生风险和降低医疗费用,值得临床运用。
[1]Leung WK,Chen WQ,Gu L,et al.Distributions of colorectal cancer in two Chinese cities with contrasting colorectal cancer epidemiology[J].J Gastroenterol Hepatol,2015,30(12):1726–1730.doi:10.1111/jgh.13018.
[2]李泓澜,高玉堂,郑莹,等.上海市区居民1973–2005年结直肠癌发病趋势分析[J].中华预防医学杂志,2009,43(10):875–879.doi:10.3760/cma.J.Issn.0253–9624.2009.10.009.Li HL,Gao YT,Zheng Y,et al.Incidence trends of colorectal cancer in urban Shanghai,1973–2005[J].Chinese Journal of Preventive Medicine,2009,43(10):875–879.doi:10.3760/cma.J.Issn.0253–9624.2009.10.009.
[3]Pucciarelli S,Giandomenico F,De Paoli A,et al.Bowel function and quality of life after local excision or total mesorectal excision following chemoradiotherapy for rectal cancer[J].Br J Surg,2017,104(1):138–147.doi:10.1002/bjs.10318.
[4]Moszkowicz D,Rougier G,Julié C,et al.Total mesorectal excision for cancer:histological and immunohistochemical evidence of nerve removal and risk-factor analysis [J].Colorectal Dis,2016,18(10):O367–375.doi:10.1111/codi.13501.
[5]Jiang JB,Jiang K,Dai Y,et al.Laparoscopic Versus Open Surgery for Mid-Low Rectal Cancer:a Systematic Review and Meta-Analysis on Short- and Long-Term Outcomes[J].J Gastrointest Surg,2015,19(8):1497–1512.doi:10.1007/s11605–015–2857–5.
[6]Martínez-Pérez A,Carra MC,Brunetti F,et al.Pathologic Outcomes of Laparoscopic vs Open Mesorectal Excision for Rectal Cancer:A Systematic Review and Meta-analysis[J].JAMA Surg,2017,152(4):e165665.doi:10.1001/jamasurg.2016.5665.
[7]Zhao D,Li Y,Wang S,et al.Laparoscopic versus open surgery for rectal cancer:a meta-analysis of 3-year follow-up outcomes[J].Int J Colorectal Dis,2016,31(4):805–811.doi:10.1007/s00384–016–2506–9.
[8]王国森,周建平,盛伟伟,等.手助腹腔镜手术与腹腔镜手术治疗结直肠癌的Meta分析[J].中国普通外科杂志,2016,25(4):497–509.doi:10.3978/j.issn.1005–6947.2016.04.007.Wang GS,Zhou JP,Sheng WW,et al.Hand-assisted laparoscopic surgery versus laparoscopic-assisted surgery for colorectal cancer:a Meta-analysis[J].Chinese Journal of General Surgery,2016,25(4):497–509.doi:10.3978/j.issn.1005–6947.2016.04.007.
[9]陆朋云,梁伟,朱志强,等.直肠癌腹腔镜与开腹手术者凝血纤溶功能的影响[J].中国临床保健杂志,2010,13(6):609–611.doi:10.3969/j.issn.1672–6790.2010.06.018.Lu PY,Liang W,Zhu ZQ,et al.Comparative study of Laparoscopic surgery and laparotomy for rectal cancer on blood coagulation and fibrinolvsis[J].Chinese Journal of Clinical Healthcare,2010,13(6):609–611.doi:10.3969/j.issn.1672–6790.2010.06.018.
[10]朱志强,宁忠良,梁伟,等.腹腔镜与开腹手术治疗进展期直肠癌的疗效比较[J].安徽医科大学学报,2010,45(6):795–797.doi:10.3969/j.issn.1000–1492.2010.06.019.Zhu ZQ,Ning ZL,Liang W,et al.Control study of outcome of open and laparoscopic resection for advanced rectal cancer[J].Acta Universitatis Medicinalis Anhui,2010,45(6):795–797.doi:10.3969/j.issn.1000–1492.2010.06.019.
[11]Kawada K,Hasegawa S,Hida K,et al.Risk factors for anastomotic leakage after laparoscopic low anterior resection with DST anastomosis[J].Surg Endosc,2014,28(10):2988–2995.doi:10.1007/s00464–014–3564–0.
[12]韩越俊,王建平,王庆华,等.高龄患者腹腔镜辅助结直肠癌切除术的临床疗效[J].中国普通外科杂志,2017,26(4):463–467.doi:10.3978/j.issn.1005–6947.2017.04.010.Han YJ,Wang JP,Wang QH,et al.Clinical efficacy of laparoscopicassisted resection of colorectal cancer in elderly patients[J].Chinese Journal of General Surgery,2017,26(4):463–467.doi:10.3978/j.issn.1005–6947.2017.04.010.
[13]张贵聪,罗光辉.腹腔镜直肠癌手术的常见并发症及其防治措施[J].中国普通外科杂志,2015,24(11):1613–1617.doi:10.3978/j.issn.1005–6947.2015.11.023.Zhang GC,Luo GH.Common complications of laparoscopic rectal cancer surgery and preventive measures[J].Chinese Journal of General Surgery,2015,24(11):1613–1617.doi:10.3978/j.issn.1005–6947.2015.11.023.
[14]谯瞧,车向明,樊林.直肠癌腹腔镜全直肠系膜切除术对排尿功能的影响研究[J].中国普通外科杂志,2015,24(10):1427–1432.doi:10.3978/j.issn.1005–6947.2015.10.016.Qiao Q,Chen XM,Fan L.Analysis of impact of laparoscopic total mesorectal excision on urinary function[J].Chinese Journal of General Surgery,2015,24(10):1427–1432.doi:10.3978/j.issn.1005–6947.2015.10.016.
[15]曾志强,霍景山,陶世明.腹腔镜直肠癌全系膜切除根治术与开放手术对盆腔自主神经的影响[J].中国普通外科杂志,2013,22(6):800–802.doi:10.7659/j.issn.1005–6947.2013.06.031.Zeng ZQ,Huo JS,Tao SM.Study on of sex and urination functions of male rectal cancer patients after pelvic autonomic nervepreserving total mesorectal excision:laparoscopic resection versus open resection[J].Chinese Journal of General Surgery,2013,22(6):800–802.doi:10.7659/j.issn.1005–6947.2013.06.031.
[16]Chi P,Huang SH,Lin HM,et al.Laparoscopic transabdominal approach partial intersphincteric resection for low rectal cancer:surgical feasibility and intermediate-term outcome[J].Ann Surg Oncol,2015,22(3):944–951.doi:10.1245/s10434–014–4085–8.
[17]Smedh K,Sverrisson I,Chabok A,et al.Hartmann's procedure vs abdominoperineal resection with intersphincteric dissection in patients with rectal cancer:a randomized multicentre trial(HAPIrect)[J].BMC Surg.2016,16(1):43.doi:10.1186/s12893–016–0161–2.
[18]李龙振,齐红海.腹腔镜辅助直肠癌保肛手术治疗的临床研究[J].中国普通外科杂志,2014,23(3):398–400.doi:10.7659/j.issn.1005–6947.2014.03.030.Li LZ,Qi HH.Laparoscopic-assisted anus-preservation operation for rectal cancer:a clinical study[J].Chinese Journal of General Surgery,2014,23(3):398–400.doi:10.7659/j.issn.1005–6947.2014.03.030.
[19]Guo C,Zhang Z,Ren B,et al.Comparison of the long-term outcomes of patients who underwent laparoscopic versus open surgery for rectal cancer[J].J Buon.2015,20(6):1440–1446.
[20]Kawada K,Sakai Y.Preoperative,intraoperative and postoperative risk factors for anastomotic leakage after laparoscopic low anterior resection with double stapling technique anastomosis[J].World J Gastroenterol,2016,22(25):5718–5727.doi:10.3748/wjg.v22.i25.5718.
[21]Park JS,Huh JW,Park YA,et al.Risk Factors of Anastomotic Leakage and Long-Term Survival After Colorectal Surgery[J].Medicine (Baltimore),2016,95(8):e2890.doi:10.1097/MD.0000000000002890.
[22]Qu H,Liu Y,Bi DS.Clinical risk factors for anastomotic leakage after laparoscopic anterior resection for rectal cancer:a systematic review and meta-analysis[J].Surg Endosc,2015,29(12):3608–3617.doi:10.1007/s00464–015–4117–x.
