无症状体检人群结直肠息肉检出情况及相关因素分析
2017-03-23黄招红荣颜婷刘灵丽MAYALALEritier黄昊苏彭杰
黄招红,荣颜婷,刘灵丽,MAYALALE Héritier,黄昊苏,彭杰
(中南大学湘雅医院 消化内科,湖南 长沙 410008)
随着我国人民工作方式、生活习惯和饮食结构的改变,下消化道疾病的发病率有上升趋势,疾病的结构也发生了相应的改变。2010年以来,癌症成为我国排在第一位的病死原因,其中结直肠癌的发病率仍呈增高趋势,是最常见的消化道肿瘤之一[1],是全球发病率第三、病死率第四的恶性肿瘤[2]。而结直肠息肉是癌前疾病,全结肠镜检查的一个重要目的是发现结直肠息肉,尤其是结直肠腺瘤[3]。对腺瘤性息肉进行早期诊断和内镜下切除是结直肠癌筛查和预防的重要措施[4-7]。结直肠息肉又是健康体检人群常见的下消化道疾病之一[8-9]。因此了解健康体检人群结直肠息肉的发病特点及相关因素至关重要。本文对健康体检者结直肠息肉检出率及其相关因素报告如下。
1 资料与方法
1.1 研究对象
纳入2011年6月—2015年12月份在中南大学湘雅医院健康管理中心行体检,且体检项目中包含电子结肠镜检查,并由该院消化内镜中心实施电子结肠镜检查的无症状体检者1 741例。剔除结直肠术后和因不能耐受而未完成全结肠镜检查者22例,共纳入1 719例,其中体质量指数(BMI)资料齐全者1 383例,结直肠息肉检出295例,送病检且证实为结直肠息肉者293枚(少数小息肉在检查中行结肠镜下电凝治疗,未获得病理标本)。
1.2 方法
对1 719例无症状体检者进行回顾性分析,描述结直肠息肉检出率;按性别分为男性、女性组,按年龄分为<30岁、30~44岁、45~59岁、60~74岁和≥75岁组,按BMI(kg/m2)分为非肥胖(BMI<24)、超重(24≤BMI<28)和肥胖组(BMI≥28),分析结直肠息肉与性别、年龄、BMI之间的关系[10]。
1.3 统计学处理
将性别、年龄、BMI量化,使用SPSS 19.0统计软件进行数据处理,以构成比或率来表示计数资料,用χ2检验或χ2趋势检验来进行组间比较,P<0.05为差异有统计学意义。
2 结 果
2.1 一般情况
1 719例无症状体检者中,结直肠息肉共检出295例,检出率17.16%(295/1 719),好发部位依次为直肠、乙状结肠、横结肠、升结肠、回盲部、降结肠。送检的293枚息肉中,腺瘤性息肉达163枚,占55.6%;非腺瘤性息肉130枚,包括炎性息肉107枚,占36.5%,增生性息肉21枚,占7.2%,潴留性息肉2枚,占0.7%(图1)。
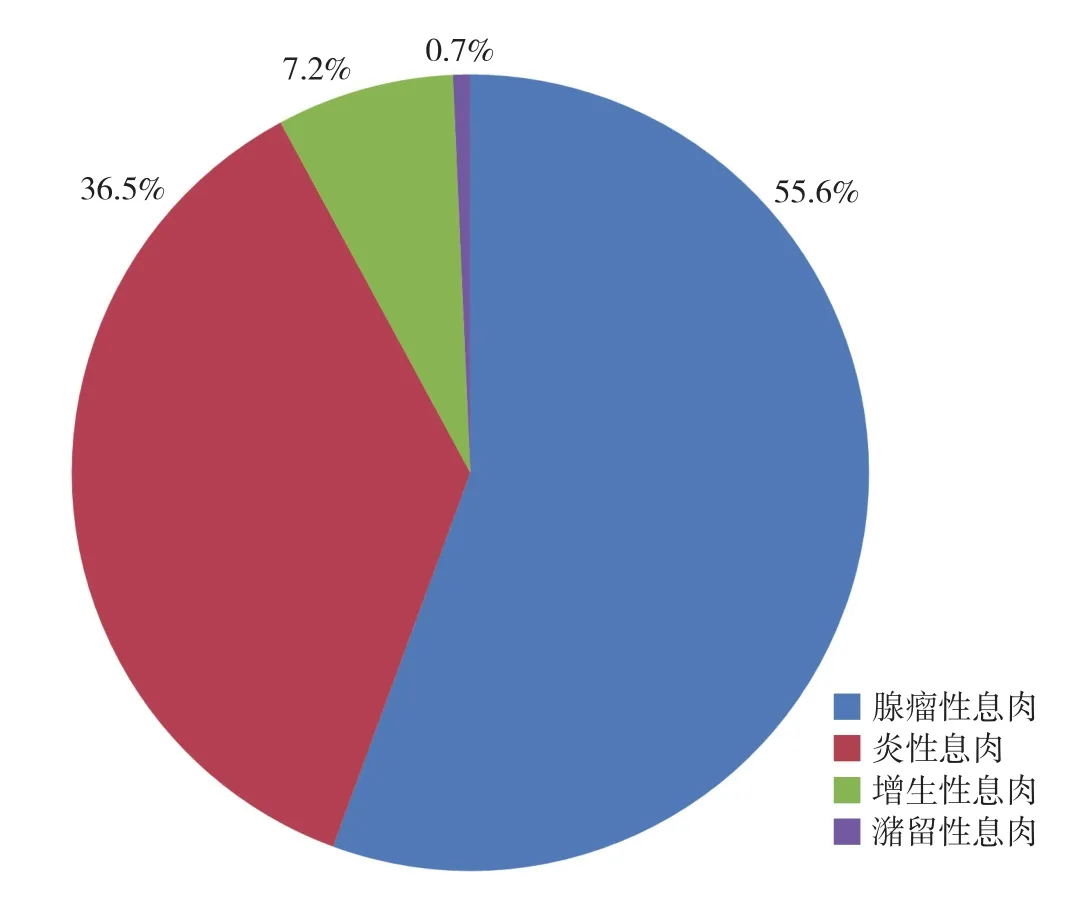
图1 体检人群结直肠息肉病理类型分布
2.2 结直肠息肉与性别的关系
1 719例无症状体检者中男性组1 187例,女性组532例。结直肠息肉检出人数男性241例,检出率20.3%(241/1 187);女性54例,检出率10.2%(54/532)。结直肠息肉检出率男性明显高于女性,差异有统计学意义(P<0.05)(表1)。
2.3 结直肠息肉与年龄的关系
1 719例无症状体检者中年龄<30岁69例,30~44岁643例,45~59岁811例,60~74岁53例,≥75岁12例。年龄<30岁组结直肠息肉检出人数3例,阳性检出率为4.3%(3/69);30~44岁组阳性检出人数67例,检出率10.4%(67/643);45~59岁组阳性检出人数169例,检出率20.8%(169/811);60~74岁组阳性检出人数53例,检出率28.8%(53/184);≥75岁以上组阳性检出人数3例,检出率25.0%(3/12)。即随着年龄的增高,结直肠息肉检出率有增加趋势,且行趋势χ2检验,有统计学意义(P<0.05)(表2)。
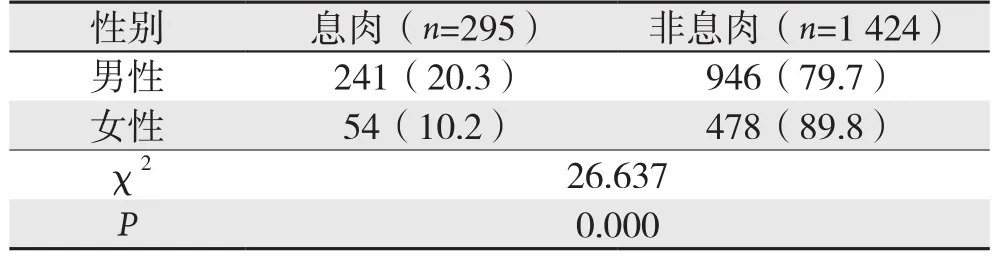
表1 不同性别直肠息肉检出率的差异[n(%)]
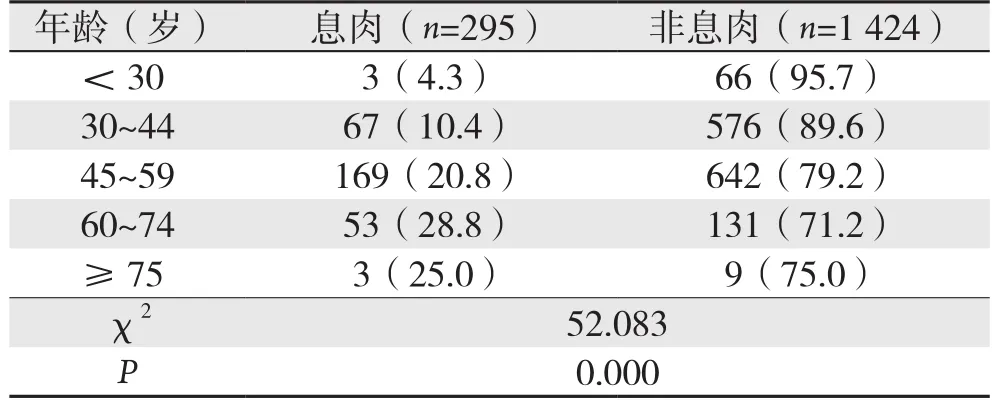
表2 不同年龄段直肠息肉检出率的差异[n(%)]
2.4 结直肠息肉与 BMI的关系
1719例体检者中选取B M I资料完整者1 3 8 3例进行分析,其中非肥胖(B M I<2 4)651例,超重(24≤BMI<28)558例,肥胖组(BMI≥28)174例。BMI<24组结直肠息肉检出人数92例,阳性检出率14.1%(92/651);2 4≤B M I<2 8组检出人数1 0 6例,阳性检出率19.0%(106/558);BMI≥28组阳性检出人数39例,阳性检出率22.4%(39/174)。不同BMI组两两比较(α'=0.0125)发现BMI<24组结直肠息肉检出率低于BMI≥28组,差异有统计学意义(P=0.0125),其余各组间差异无统计学意义(表3)。按BMI<24和≥24分组,发现BMI<24组结直肠息肉检出率为14.1%(92/651),明显低于BMI≥24组的19.8%(145/732),差异有统计学意义(P<0.05)(表4)。
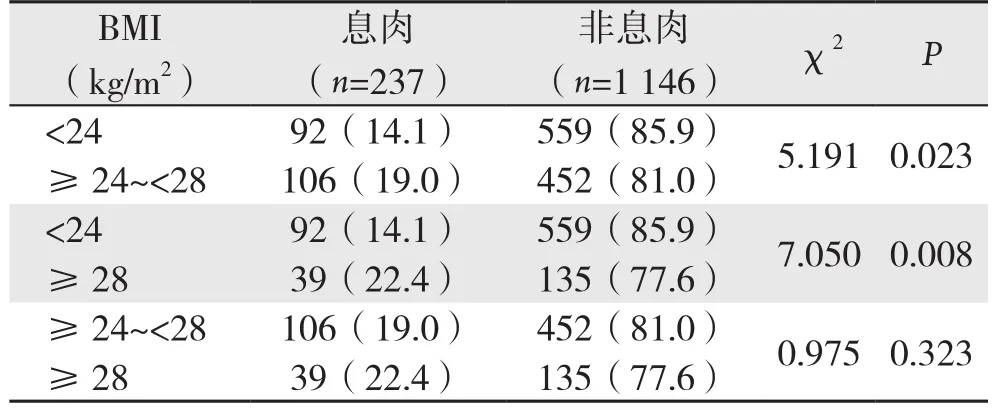
表3 不同BMI组结直肠息肉检出率的两两比较[n(%)]

表4 BMI<24和≥24组结直肠息肉检出率的比较[n(%)]
3 讨 论
研究[8]发现北京地区健康体检者结直肠疾病总检出率35.9%,结直肠息肉19.7%。山东地区无症状体检者下消化道疾病总检出率24.3%,其中结直肠息肉13.7%[11]。新疆地区无症状健康体检人群结直肠息肉检出率19.1%[12]。本研究结直肠息肉检出率为17.16%,较北京地区低,可能与北京地区经济发展水平较华中地区高,人们生活工作压力大相关;华中地区主要为汉族人口,而新疆地区为少数民族聚居地,维吾尔族与哈萨克族人口多见,汉族与少数民族间存在遗传与生活方式方面的差异,可能与本研究结直肠息肉检出率低于新疆地区有关。本研究结直肠息肉的特点与国内外文献[3,13-14]报道大体相同。男性检出率20.3%,女性10.2%,男性明显高于女性,差异有统计学意义(P<0.05)。此后,随着年龄的增加息肉的检出率增加。
随着生活水平的提高和饮食结构的西化,国人开始面临肥胖问题。早在2002年,中国肥胖与超重人口已达19%[15]。肥胖所带来的健康问题中就包括结直肠息肉的发病率增加。目前有较多关于肥胖与疾病关系的研究。肥胖与肠道微生态相互影响而致病[16-18]。大部分学者[19]认为肥胖与结直肠腺瘤的发生有关。有研究[20]认为腺瘤性息肉患者BMI较非息肉患者BMI高,而增生性息肉患者与非息肉患者不存在这种区别,并且认为中国人代谢综合征与乙状结肠直肠腺瘤相关,代谢综合征各要素共同作为腺瘤性息肉的风险因素。还有学者[21]认为肥胖与乙状结肠直肠息肉相关,肥胖者乙状结肠直肠息肉检出率为20.4%,大于非肥胖者的16%。本研究与韩国学者的较为相似,肥胖与非肥胖者结直肠息肉检出率为19.8%和14.1%(P<0.05)。本研究显示,BMI≥24的体检者结直肠息肉检出率明显高于BMI<24的体检者,但超重(24≤BMI<28)与肥胖者(BMI≥28)结直肠息肉检出率无明显差异,不能证明BMI越高结直肠息肉检出率越高。说明肥胖与否和结直肠息肉检出率有关,但是未发现肥胖程度与结直肠息肉检出率间存在明显相关性。
结直肠息肉是大肠癌的重要癌前病变,大肠癌是西方国家发病率前三位的恶性肿瘤,在我国,结肠及直肠癌的发病率呈明显上升趋势,目前是发病率3~5位的恶性肿瘤,局部地区如江浙沪一带大肠癌发病率的增长速度,西方发达国家已望尘莫及。根据世界卫生组织2012年的数据,全球每年结直肠癌的新发病例和病死病例的20%均在中国。即我国每年都有超过25万的新发病例,大概有14万的病死病例。对结直肠腺瘤采取内镜下切除措施,可以阻断75%[22]的结直肠癌的发生,切除后平均15.8年内减少53%[23]的病死率。实现结直肠癌的一级预防。2015年我国肿瘤登记中心报道,结直肠癌的总体5年生存率47.2%。并且研究表明结肠、直肠癌的远期预后与病变的分期息息相关[24]。早期、局部进展期及晚期结直肠癌的5年生存率呈显著下降趋势,分别为90%、70%和12%[7]。因此,能在结直肠癌的早期发现和检出癌灶显得尤为重要,结直肠息肉的防治任重而道远。
综上,无症状健康体检人群结直肠息肉检出率较高,结直肠息肉与性别、年龄和BMI有一定关系。
[1]Chen W,Zheng R,Baade PD,et al.Cancer statistics in China,2015[J].CA Cancer J Clin,2016,66(2):115–132.doi:10.3322/caac.21338.
[2]Brenner H,Kloor M,Pox CP.Colorectal cancer[J].Lancet,2014,383(9927):1490–1502.doi:10.1016/S0140–6736(13)61649–9.
[3]Asadzadeh Aghdaei H,Nazemalhosseini Mojarad E,Ashtari S,et al.Polyp detection rate and pathological features in patients undergoing a comprehensive colonoscopy screening[J].World J Gastrointest Pathophysiol,2017,8(1):3–10.doi:10.4291/wjgp.v8.i1.3.
[4]Sung JJ,Ng SC,Chan FK,et al.An updated Asia Paci fi c Consensus Recommendations on colorectal cancer screening[J].Gut,2015,64(1):121–132.doi:10.1136/gutjnl-2013–306503.
[5]Dizon DS,Krilov L,Cohen E,et al.Clinical Cancer Advances 2016:Annual Report on Progress Against Cancer From the American Society of Clinical Oncology[J].J Clin Oncol,2016,34(9):987–1011.doi:10.1200/JCO.2015.65.8427.
[6]Benson AB 3rd,Venook AP,Cederquist L,et al.Colon Cancer,Version 1.2017,NCCN Clinical Practice Guidelines in Oncology[J].J Natl Compr Canc Netw,2017,15(3):370–398.
[7]中华医学会消化内镜学分会,中国抗癌协会肿瘤内镜学专业委员会.中国早期结直肠癌筛查及内镜诊治指南(2014,北京)[J].中华医学杂志,2015,95(28):2235–2252.doi:10.3760/cma.j.issn.0376–2491.2015.28.002.Chinese Society of Digestive Endoscopy,Chinese Medical Association,Society of Tumor Endoscopy,Chinese Anti-Cancer Association.Guidelines for early screening and endoscopy of colorectal cancer in China (2014,Beijing)[J].National Medical Journal of China,2015,95(28):2235–2252.doi:10.3760/cma.j.issn.0376–2491.2015.28.002.
[8]吴军,钱家鸣,盖小荣,等.529例健康体检者结肠镜检查结果分析[J].中华消化内镜杂志,2012,29(5):272–275.doi:10.3760/cma.j.issn.1007–5232.2012.05.009.Wu J,Qian JM,Gai XR,et al.Analysis of colonoscopy examination in 529 healthy adults[J].Chinese Journal of Digestive Endoscopy,2012,29(5):272–275.doi:10.3760/cma.j.issn.1007–5232.2012.05.009.
[9]陶文武,高峰.1970例健康体检者结肠镜检查结果分析[J].胃肠病学,2014,19(4):221–224.doi:10.3969/j.issn.1008–7125.2014.04.007.Tao WW,Gao F.Colonoscopy in Health Examination:1 970 Cases Analysis[J].Chinese Journal of Gastroenterology,2014,19(4):221–224.doi:10.3969/j.issn.1008–7125.2014.04.007.
[10]中国肥胖问题工作组.中国成人超重与肥胖症预防与控制指南(节录)[J].营养学报,2004,26(1):1–4.doi:10.3321/j.issn:0512–7955.2004.01.001.The Working Group on Obesity in China.Guidelines for Prevention and Control of Overweight and Obesity in Chinese Adults[J].Acta Nutrimenta Sinica,2004,26(1):1–4.doi:10.3321/j.issn:0512–7955.2004.01.001.
[11]滕春媛,李梅,陈世耀,等.226例无症状体检者结肠镜检查结果分析[J].中国内镜杂志,2007,13(3):307–308.doi:10.3969/j.issn.1007–1989.2007.03.031.Teng CY,Li M,Chen SY,et al.Colonoscopic analysis of 226 asymptomatic individuals who asked health examination[J].China Journal of Endoscopy,2007,13(3):307–308.doi:10.3969/j.issn.1007–1989.2007.03.031.
[12]陶文武,高峰.无症状体检者结直肠息肉分布特征1990例[J].世界华人消化杂志,2014,22(7):1037–1041.Tao WW,Gao F.Distribution characteristics of colorectal polyps in 1990 cases of asymptomatic subjects[J].World Chinese Journal of Digestology,2014,22(7):1037–1041.
[13]Park YM,Kim HS,Park JJ,et al.A simple scoring model for advanced colorectal neoplasm in asymptomatic subjects aged 40–49 years[J].BMC Gastroenterol,2017,17(1):7.doi:10.1186/s12876–016–0562–9.
[14]姜磊,焦宇飞.大肠非肿瘤性息肉的分类及病理学特征[J].中华结直肠疾病电子杂志,2015,4(4):64–66.doi:10.3877/cma.j.issn.2095–3224.2015.04.16.Jiang L,Jiao YF.Classi fi cation and pathological features of colon neoplastic polyps[J].Chinese Journal of Colorectal Diseases,2015,4(4):64–66.doi:10.3877/cma.j.issn.2095–3224.2015.04.16.
[15]Koh JC,Loo WM,Goh KL,et al.Asian consensus on the relationship between obesity and gastrointestinal and liver diseases[J].J Gastroenterol Hepatol,2016,31(8):1405–1413.doi:10.1111/jgh.13385.
[16]Nieuwdorp M,Gilijamse PW,Pai N,et al.Role of the microbiome in energy regulation and metabolism[J].Gastroenterology,2014,146(6):1525–1533.doi:10.1053/j.gastro.2014.02.008.
[17]Harley IT,Karp CL.Obesity and the gut microbiome:Striving for causality[J].Mol Metab,2012,1(1/2):21–31.doi:10.1016/j.molmet.2012.07.002.
[18]Zhao L.The gut microbiota and obesity:from correlation to causality[J].Nat Rev Microbiol,2013,11(9):639–647.doi:10.1038/nrmicro3089.
[19]Feakins RM.Obesity and metabolic syndrome:pathological effects on the gastrointestinal tract[J].Histopathology,2016,68(5):630–640.doi:10.1111/his.12907.
[20]Wang YY,Lin SY,Lai WA,et al.Association between adenomas of rectosigmoid colon and metabolic syndrome features in a Chinese population[J].J Gastroenterol Hepatol,2005,20(9):1410–1415.
[21]Ji JH,Park BJ,Park YS,et al.Clinicopathologic study of colorectal polyps and obesity in Korean adult[J].Korean J Gastroenterol,2007,49(1):10–16.
[22]Zauber AG,Winawer SJ,O'Brien MJ,et al.Colonoscopic polypectomy and long-term prevention of colorectal-cancer deaths[J].N Engl J Med,2012,366(8):687–696.doi:10.1056/NEJMoa1100370.
[23]Winawer SJ,Zauber AG,Ho MN,et al.Prevention of colorectal cancer by colonoscopic polypectomy.The National Polyp Study Workgroup[J].N Engl J Med,1993,329(27):1977–1981.
[24]张利飞,裴海平.结直肠癌预后预测研究进展[J].中国普通外科杂志,2015,24(4):581–588.doi:10.3978/j.issn.1005–6947.2015.04.022.Zhang LF,Pei HP.Prognosis prediction of colorectal cancer:research progress[J].Chinese Journal of General Surgery,2015,24(4):581–588.doi:10.3978/j.issn.1005–6947.2015.04.022.
