大肠埃希菌在医院病房的分布及耐药性分析
2017-03-17孙敏徐永成
孙敏 徐永成
大肠埃希菌在医院病房的分布及耐药性分析
孙敏 徐永成
目的 分析医院2014年病房大肠埃希菌分离株的分布及其耐药性情况。方法 使用西门子医学诊断公司的M/W-96全自动细菌鉴定/药敏鉴定仪对临床大肠埃希菌分离株进行药敏实验,药敏结果根据2012版临床和实验室标准协会(CLSI)M100-S22文件判读。结果 8 486例送检标本共检出大肠埃希菌(EC)261株,其中大肠埃希菌药敏株(DS-EC)47株, 大肠埃希菌多重耐药株(MDR-EC)88株,产超广谱β-内酰胺酶大肠埃希菌(ESBLS-EC)124株,碳青霉烯类耐药大肠埃希菌(CR-EC)2株。不同标本EC检出率差异有统计学意义(P=0.000);不同病房EC检出率差异有统计学意义(P=0.000);EC对不同抗生素耐药率、敏感率差异有统计学意义(P=0.000)。结论 大肠埃希菌对常用抗生素耐药率处于较高水平,必须引起临床和院感部门的重视,并采取一定的监管措施。
大肠埃希菌;耐药性;抗生素
20世纪60年代,氨苄西林作为第一种治疗大肠埃希氏菌有效的青霉素应用临床不久便出现产β-内酰胺酶的菌株,虽然大肠埃希菌对包括β-内酰胺类在内的常见药物不具有天然耐药性,但由于β-内酰胺酶可由染色体和/或质粒介导产生[1],而且大多数β-内酰胺酶类抗生素本身诱导细菌产生β-内酰胺酶[2],所以大肠埃希菌对β-内酰胺酶类抗生素耐药日趋严重。2014年国家发布了专家共识[3],指出肠杆菌科细菌是临床最重要的致病菌,而其最重要的耐药机制是产超广谱β-内酰胺酶(extended-spectrumbeta-1actamases,ESBLS),同时对产ESBLS肠肝菌科细菌诊治等提供了指导意见。我们对2014年病房标本分离出的大肠埃希菌的分布及其耐药性进行回顾性分析,旨在加强对大肠埃希菌的重新认识并帮助临床合理使用抗生素,同时协助院感部门有效控制大肠埃希菌的医院感染。
1 资料与方法
1.1 一般资料 收据2014年1~12月我院各病房各类标本中分离的病原菌。送检标本共8 486例,包括穿刺液9例、胆汁95例,导管尖端27例、房水19例、分泌物260例,粪便212例、腹水16例、腹透液14例、关节腔积液4例、角膜刮片13例、脑脊液25例,尿液1 451例,浓汁63例,全血1 539例,痰4 559例,胸腹水18例、胸水31例、咽拭子33例,引流液74例,其他标本24例。
1.2 菌株鉴定 大肠埃希菌培养、分离严格按照《全国临床检验操作规程》(第3版)进行,细菌鉴定及药敏实验采用西门子医学诊断公司的M/W-96全自动细菌鉴定/药敏鉴定仪,质控菌株为大肠埃希菌(ATCC25922)。细菌药敏结果判读根据临床和实验室标准协会(CLSI)M100-S22文件(2012版大肠埃希菌抑菌圈直径和MIC解释标准)[4]:与克拉维酸钾联合的药物MIC相对单独药物(头孢他啶或头孢噻肟)MIC降低≥3个倍比稀释度判为产超广谱β-内酰胺酶大肠埃希菌(ESBLS-EC)[4];对一种或多种碳青霉烯类药物中介或耐药(厄他培南不敏感是菌株产碳青霉烯酶最敏感的指示剂),同时对头孢菌素Ⅲ亚类中(头孢哌酮、头孢噻肟、头孢他啶、头孢唑肟、头孢曲松)中的一种或多种耐药视为碳青霉烯类耐药大肠埃希菌(carbapenem-resistantEscherichiacoli,CR-EC)[4];大肠埃希菌对潜在有抗菌活性的三类及以上抗菌药物耐药判为多重耐药株(multidrug-resistantescherichiacoli,MDR-EC)[5];出于流调需要,我们将其他大肠埃希氏菌株记为大肠埃希菌药敏株(drug-sensitiveescherichiacoli,DS-EC)。
1.3 统计学分析 应用SPSS11.5统计软件,组间比较采用crosstabs分析,采用PearsonChi-Square法检验,P<0.05为差异有统计学意义。
2 结果
2.1 2014年医院不同标本大肠埃希菌检出情况 8 486 例标本检出细菌1 956株,其中大肠埃希菌261例,DS-EC47株,MDR-EC88株,ESBLS-EC124株,CR-EC2株。采用PearsonChi-Square法检验,不同标本EC检出率不同(P=0.000),DS-EC分离率差异无统计学意义(P=0.069),MDR-EC分离率差异无统计学意义(P=0.059),ESBLS-EC分离率差异无统计学意义(P=0.079),CR-EC分离率差异无统计学意义(P=0.221);EC分离株构成比前三位依次为尿液(48.7%)、痰(20.7%)、全血(17.2%),差异有统计学意义(P=0.000),同时EC检出率前三位依次为尿液(43.79%)、腹水(33.33%)、胆汁(23.40%),其检出率不同(P=0.024)。见表1。
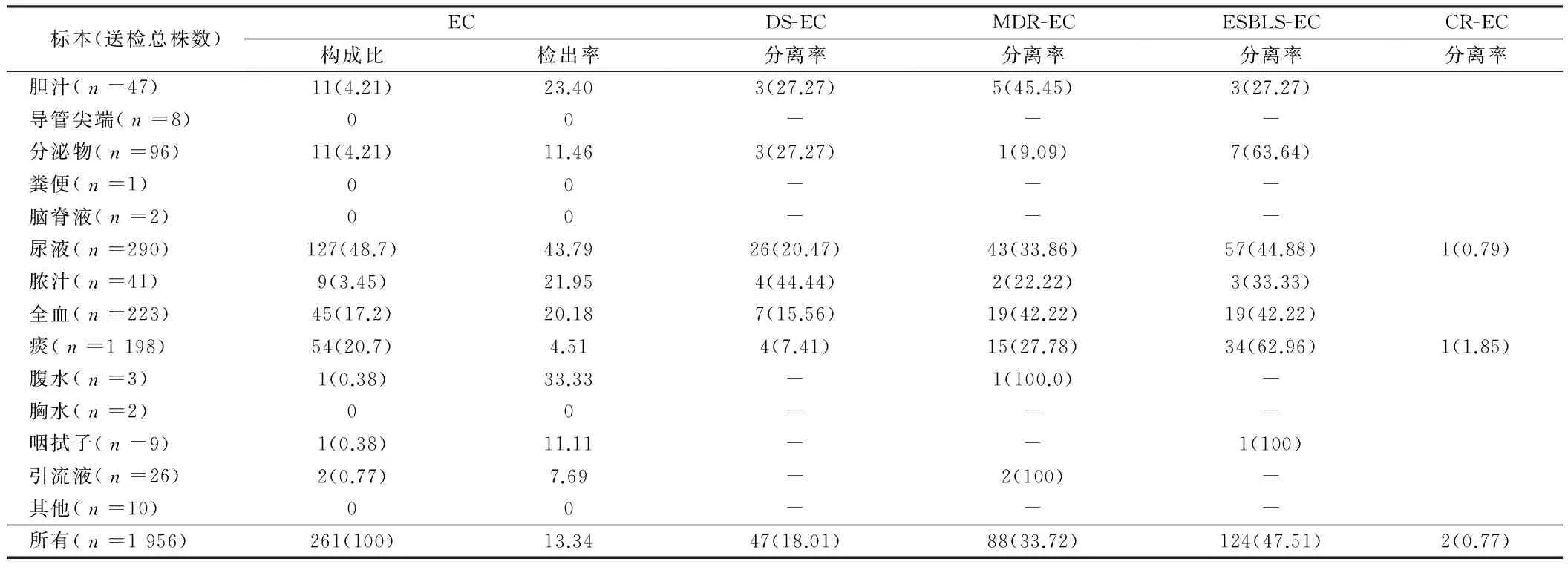
表1 2014年医院不同标本大肠埃希菌检出情况 例(%)
注:不同标本EC检出率不同(P=0.000)
2.2 2014年261株大肠埃希菌医院不同科系病房分布情况 全院不同科系病房EC检出率不同(P=0.000),检出率前三位病房内分泌(36.36%)、泌内(29.12%)、普外(28.57%)检出率差异无统计学意义(P=0.615),而检出率后三位病房重症(1.53%)、胸外(0)、眼科(0)检出率差异也无统计学意义(P=0.778)。DS-EC分离率差异无统计学意义(P=0.686),各病房MDR-EC分离率差异有统计学意义(P=0.015 ),全院ESBLS-EC分离率差异有统计学意义(P=0.016 )。见表2。
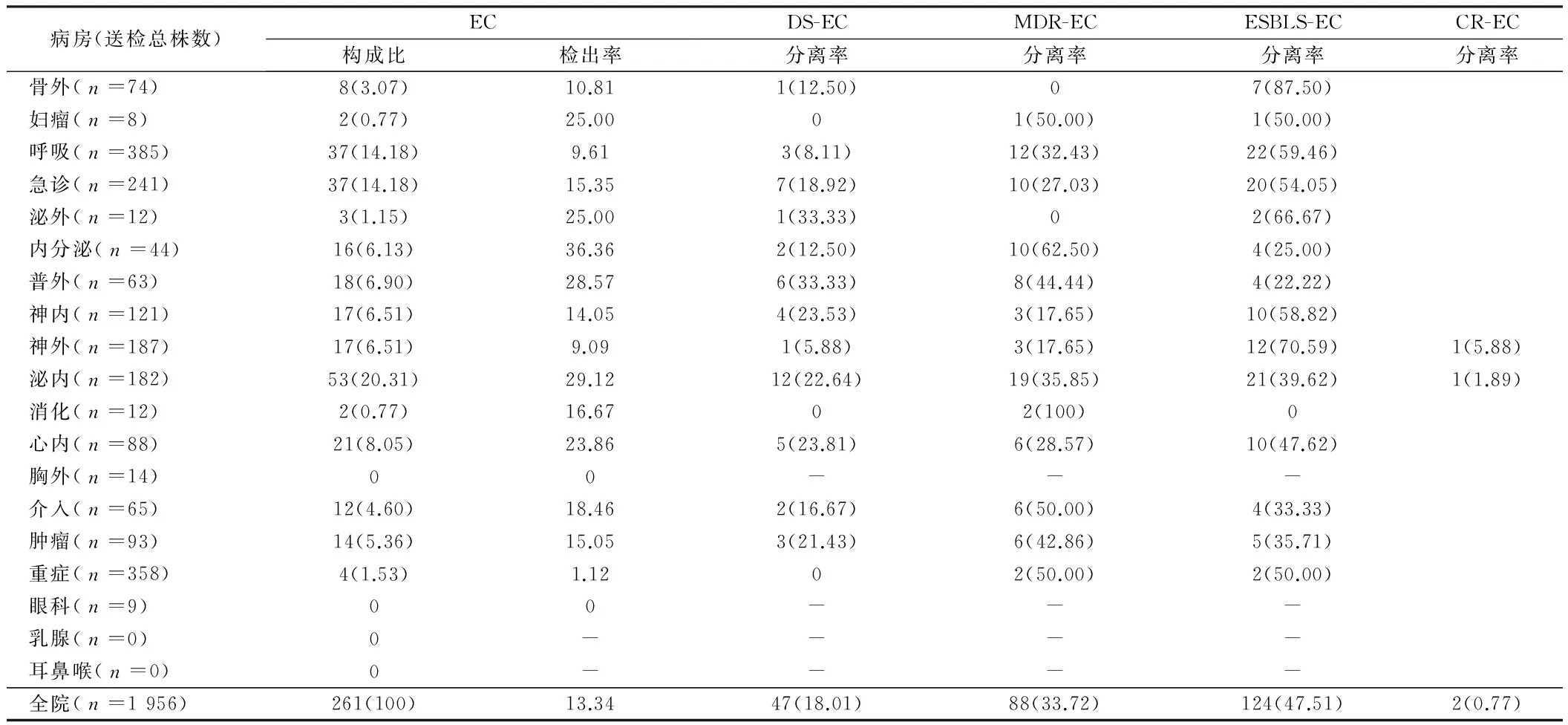
表2 2014年261株大肠埃希菌医院不同科系病房分布情况 例(%)
注:不同病房EC检出率不同(P=0.000)
2.3 2014年医院大肠埃希菌抗生素药敏试验耐药率情况EC、DS-EC、ESBLS-EC、MDR-EC耐药率及敏感率均不同(P=0.000)。见表3、4。
3 讨论
大肠埃希菌属于肠杆菌科、埃希菌属,是肠道中重要的正常菌群,并为宿主提供一些具有营养作用的合成代谢产物;但当宿主免疫力或细菌侵入肠道外组织器官后,可成为机会致病菌,引起肠道外感染,以化脓性感染和泌尿道感染最为常见。国家最具代表性的大型流调机构“中国CHINET细菌耐药性监测”近十年资料显示,肠杆菌科占全部临床分离株的40%左右(2005年肠杆菌科占35.1%,2014年肠杆菌科占45.3%),而大肠埃希菌分离株始终占临床分离株的第一位,约为20%(2005年为17.3%,2014年为20.9%)[6-10],说明大肠埃希菌是近十年临床最主要病原菌,而2014年我院大肠埃希菌分离率为13.34%(261/1 956),排在医院所有临床分离株的第三位,低于全国主要地区教学医院的平均水平,提示不同地区、不同医院主要临床病原菌分离株可能存在差异。
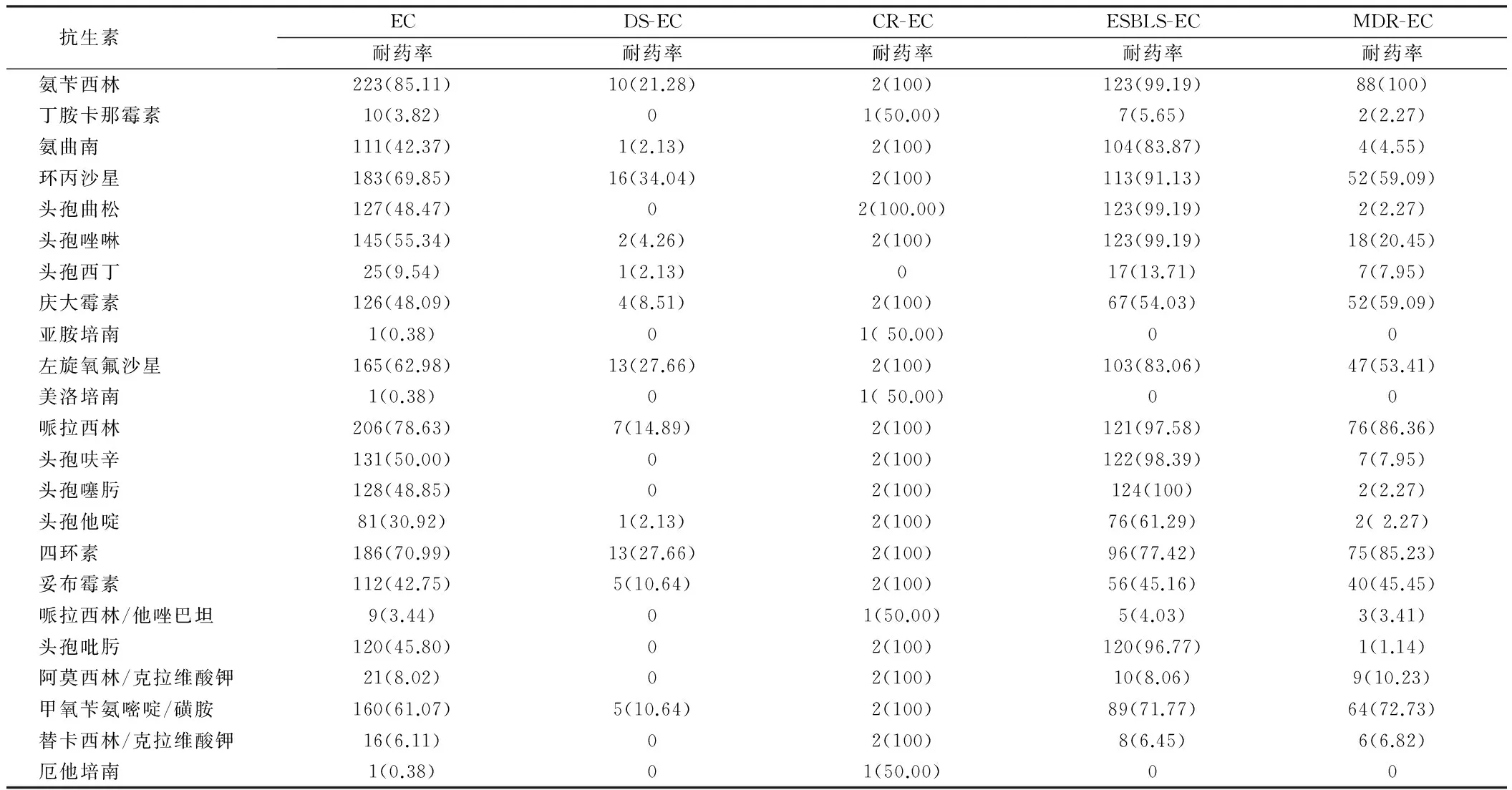
表3 2014年医院大肠埃希菌抗生素药敏试验耐药率情况 例(%)
注:EC对不同抗生素耐药率不同(P=0.000)
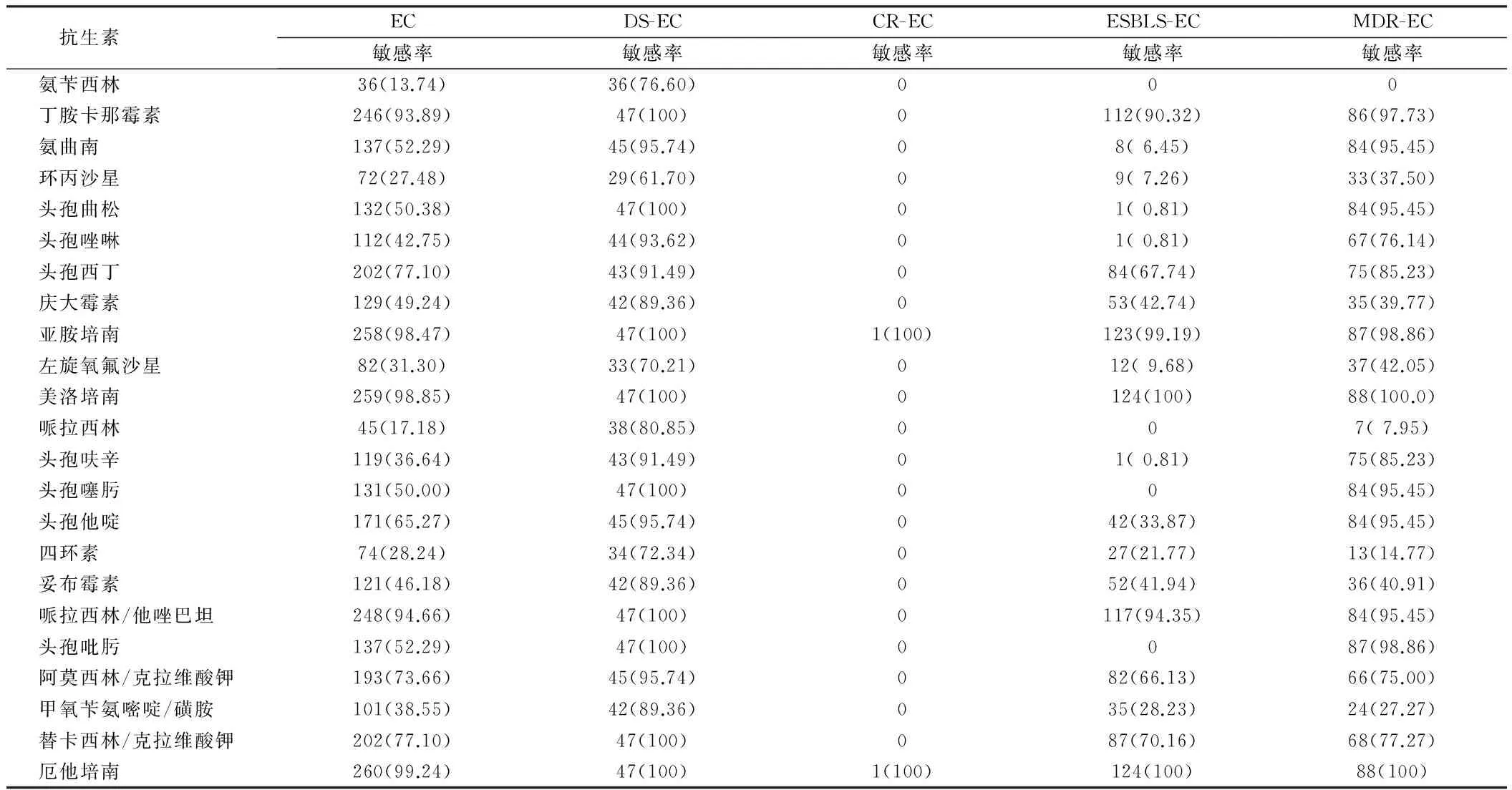
表4 2014年医院大肠埃希菌抗生素药敏试验敏感率情况 例(%)
注:EC对不同抗生素敏感率不同(P=0.000)
从表1中可看到不同标本大肠埃希菌检出情况,我们对各组数据进行进行PearsonChi-Square法检验,得出EC检出率不同(P=0.000),DS-EC分离率差异无统计学意义(P=0.069),MDR-EC分离率差异无统计学意义(P=0.059),ESBLS-EC分离率差异无统计学意义(P=0.079),CR-EC分离率差异无统计学意义(P=0.221),说明医院EC分离株分布非常广泛,可来源于各种临床常见标本,同时可以看到大肠埃希菌不同类型耐药株与标本类型无关,提示我们细菌药物敏感试验结果与标本类型无关。EC分离株构成比前三位依次为尿液(48.7%)、痰(20.7%)、全血(17.2%),差异有统计学意义(P=0.000),同时EC检出率前三位依次为尿液(43.79%)、腹水(33.33%)、胆汁(23.40%),其检出率不同(P=0.024),无论构成比还是检出率尿标本中EC都是最高,表明大肠埃希菌是尿路感染最主要的病原菌,这与专家共识基本吻合[3]。尿路致病性大肠埃希氏菌株(UPEC)[11-13]可借助其菌毛末端FimH黏附素与宿主β1和α3整合素受体结合后附着、侵入膀胱上皮细胞,并处于复制或持续静止状态,尽管机体抵御或抗生素治疗可以有效杀灭尿路细菌,但病原菌可在膀胱组织持续存在,成为反复感染病原库 ,这是EC成为尿路感染最主要病原菌的根本原因,也是EC尿路感染易反复发作的最主要原因。由于尿液中大肠埃希菌分离株约占全部EC的1/2(48.7%),提示我们只要最大程度地降低尿液中EC的检出率,便可以有效控制并降低EC成为病原菌或院感菌的发生率。这需要临床在进行侵袭性操作时一定要保证无菌,合理使用抗生素并尽可能减少种类、缩短疗程和住院时间,加强尿道护理、病房消毒,切断病原体传播途径,并加强监管。
表2给出的是2014年261株大肠埃希菌全院不同科系分布结果,我们对各组数据进行PearsonChi-Square法检验,得出全院不同科系病房EC检出率不同(P=0.000),检出率前三位病房内分泌(36.36%)、泌内(29.12%)、普外(28.57%)检出率差异无统计学意义(P=0.615),而检出率后三位病房重症(1.53%)、胸外(0)、眼科(0)检出率差异也无统计学意义(P=0.778),这说明大肠埃希菌几乎存在于全院各科室病房,但临床分离株无优势分布科室,重症是EC分离率最低的病房,同时提示我们EC非重症病房优势菌。DS-EC分离率差异无统计学意义(P=0.686),说明可出现于全院不同病房,提示我们由于其耐药率低,除了是病原菌或院感菌外,也可能是污染菌或定植菌。各病房MDR-EC分离率差异有统计学意义(P=0.015 ),说明EC在不同病房多重耐药情况不同,这可能是由于不同病房住院患者病情、住院环境、住院时间、住院管理与护理、抗生素使用等因素不同综合作用的结果;MDR-EC分离株分布病房前五位依次为消化(100%)、内分泌(62.50%)、介入(50.00%)、重症(50.00%)、妇瘤(50.00%),差异无统计学意义(P=0.596),表明MDR-EC分离株无优势分布病房,要控制MDR-EC分离率需要对全院大多数病房临床诊治和住院护理加强院感监管。全院ESBLS-EC分离率差异有统计学意义(P=0.016 ),前七位依次为骨外(87.5%)、神外(70.59%)、泌外(66.67%)、呼吸(59.46%)、急诊(54.05%)、重症(50.00%)、妇瘤(50.00%),差异无统计学意义(P=0.609),表明ESBLS-EC分离株无优势分布病房,但主要集中在反复使用抗菌药物、留置导道、存在结石或梗阻、既往曾有产ESBLs细菌感染、反复住院、曾入住重症监护病房(ICU)、老年人、基础疾病(糖尿病、免疫功能低下等)、呼吸机辅助通气等病房[3],这些病房一定密切注意大肠埃希菌产ESBLS的危险因素,并努力将之影响降至最低。我们医院ESBLS-EC检出率为47.51%(124/261),与2014年全国主要地区17所医院的平均水平55.8%(9 213/16 511)[10]无显著性差异,说明全国ESBLS-EC分离率处于较高水平,这是全国的共性问题,同时表明ESBLS-EC管控工作的严峻性。
表3、4给出的是全院大肠埃希氏菌抗生素药敏试验结果,EC、DS-EC、ESBLS-EC、MDR-EC耐药率及敏感率均不同(P=0.000),这是由于大肠埃希氏菌对不同抗生素耐药机制不同所致。DS-EC对抗生素耐药率不高,均低于35.00%,前七位抗生素为环丙沙星(34.04%)、左旋氧氟沙星(27.66%)、四环素(27.66%)、氨苄西林(21.28%)、哌拉西林(14.89%)、妥布霉素(10.64%)、甲氧苄氨嘧啶/磺胺(10.64%),表明DS-EC根据药敏结果可以选用所有抗生素,但对于以上七种抗生素需慎重选用,避免大剂量、长时间使用,以免加重耐药率,此外,对于所有β-内酰胺酶类抗生素更要慎重选用,因为其本身可诱导大肠埃希菌产生耐药。MDR-EC对抗生素耐药率较高的前几位依次为氨苄西林(100.00%)、哌拉西林(86.36%)、四环素(85.23%)、甲氧苄氨嘧啶/磺胺(72.73%)、环丙沙星(59.09%)、庆大霉素(59.09%)、左旋氧氟沙星(53.41%)、妥布霉素(45.45%)、头孢唑啉(20.45%)、阿莫西林/克拉维酸钾(10.23%),这表明MDR-EC主要对青霉素类、四环素类、磺胺类、喹诺酮类、氨基糖苷类抗生素产生耐药,并且耐药率较高。ESBLS-EC只有亚胺培南(0)、美洛培南(0)、厄他培南(0)、丁胺卡那霉素(5.65%)、哌拉西林/他唑巴坦(4.03%)、替卡西林/克拉维酸钾(6.45%)、阿莫西林/克拉维酸钾(8.06%)、头孢西丁(13.71%)耐药率较低,其余均超过45%甚至接近100%,这是由于ESBLS-EC由质粒介导,可水解青霉素类、氧亚氨基头孢菌素(包括第三、四代头孢菌素)及单环酰胺类氨曲南,能被B-内酰胺酶抑制剂所抑制,且这种大质粒往往同时携带其他类型抗生素的耐药基因[14],所以ESBLS-EC耐药谱广泛且耐药率高,一定根据药敏结果慎重选择抗生素。CR-EC全年度检出率为0.77%(2/261),检出率虽低,但耐药率极高,其中一株仅对厄他培南、亚胺培南敏感,对美洛培南、哌拉西林/他唑巴坦、头孢西丁中介;另一株仅对丁胺卡那霉素 、头孢西丁中介,对其它抗生素均耐药。CR-EC对碳青霉烯类抗生素的耐药主要机制:(1)AmpC酶过度表达合并外膜蛋白;(2)青霉素结合蛋白对碳青霉烯类抗生素亲和力的减弱;(3)碳青霉烯类抗生素水解β-内酰胺酶的产生,产碳青霉烯酶是肠杆菌科细菌对碳青霉烯类抗生素产生耐药性的最主要机制,其中KPC型碳青霉烯酶耐药谱广泛(几乎对所有β-内酰胺类抗生素敏感性下降或耐药),而在我国以KPC型碳青霉烯酶最为常见,其往往同时携带多个耐药基因,介导对多种抗菌药物耐药[15],这也是CR-EC易广泛耐药的根本原因。
通过本次实验,可以看到有两种抗生素对所有EC,甚至是CR-EC,都有一定的抗菌活性:氨基糖苷类抗生素中丁胺卡那霉素和头霉素类抗生素中的头孢西丁。丁胺卡那霉素与庆大霉素、妥布霉素对EC耐药率有显著性差异(P=0.000),这是因为虽然由质粒介导产生氨基糖苷类钝化酶是临床菌株对氨基糖苷类抗生素产生耐药性的最重要原因[16],但肠杆菌科中常见的三种乙酰转移酶酶作用位点不同:AAC(3)-Ⅰ的作用是乙酰化庆大霉素,AAC(3)-Ⅱ乙酰化庆大霉素、妥布霉素、奈替米星,AAC(6’)~Ⅰ乙酰化丁胺卡那霉素,故不同氨基糖苷类抗生素耐药率不同,而且丁胺卡那霉素对β-内酰胺酶更稳定。头霉素(cephamycins)类抗生素的化学结构式与头孢菌素相似,但在头孢烯母核(7ACA) 的7位碳上引入7a甲氧基, 经化学修饰的基础头霉素核附于侧链,从而增强其对β内酰胺酶和ESBLs的稳定性[17],故头孢西丁对产各种β-内酰胺酶的大肠埃希菌均表现出一定抗菌活性。
可以看出EC的药敏结果只是NDS-EC、CR-EC、ESBLS-EC、MDR-EC药敏结果的平均值,其临床应用价值十分有限,对于EC,氨苄西林敏感率13.74%,说明氨苄西林治疗大肠埃希氏菌疗效不理想、但可用,实际情况是氨苄西林对CR-EC、ESBLS-EC、MDR-EC敏感率为0,无任何疗效,强行使用只会加重其耐药性,而对于NDS-EC,氨苄西林敏感率76.60%表明疗效较理想,这说明选用抗生素一定要根据分离株的具体药敏结果。需要特别强调的是,碳青霉烯类仍然是治疗MDR肠杆菌科细菌引起感染的最有效的药物,碳青霉烯类抗生素对NDS-EC、ESBLS-EC、MDR-EC本次药敏结果显示100%敏感,故被视为肠杆菌科最后一线抗生素,但近年来CRE菌株的检出率呈逐年上升趋势,由于CRE菌株往往呈XDR或PDR的特征,导致感染患者可能陷入无药可用的困境[10],一定要慎重性选用,限制性选用。由于临床收集大肠埃希菌往往携带具有可接合性的多重耐药性质粒,可介导多重耐药性[15],医院有关部门应该加强对临床诊治流程的指导和监管,防止大肠埃希菌耐药率的加剧。
1 戎建荣,王淑峰.质粒染色体介导的大肠埃希菌β-内酰胺酶基因型与耐药性分析.山西医药杂志,2008,37:1063-1065.
2 杜丽英,于宝君,王丹丹.氨曲南治疗下呼吸道感染40例临床疗效观察.中国民族民间医药杂志,2010,20:116.
3 周华,李光辉,陈佰义,等.中国产超广谱β-内酰胺酶肠杆菌科细菌感染应对策略专家共识.中华医学杂志,2014,94:1847-1856.
4Clinicalandlaboratorystandardsinstitute.Performancestandardsforantimicrobialsusceptibilitytesting.M100-S22,2012.
5 周华,周建英,俞云松,等.多重耐药革兰阴性杆菌感染诊治专家共识解读.中华内科杂志,2014,53:984-987.
6 汪复.2005年中国CHINET细菌耐药性监测结果.中国感染与化疗杂志,2006,5:289-295.
7 胡付品,朱德妹,汪复,等.2011年中国CHINET细菌耐药性监测结果.中国感染与化疗杂志,2012,12:321-329.
8 汪复,朱德妹,胡付品,等.2012年中国CHINET细菌耐药性监测结果.中国感染与化疗杂志,2013,13:321-330.
9 胡付品,朱德妹,汪复,等.2013年中国CHINET细菌耐药性监测结果.中国感染与化疗杂志,2014,14:365-374.
10 胡付品,朱德妹,汪复,等.2014年中国CHINET细菌耐药性监测结果.中国感染与化疗杂志,2015,15:401-410.
11MulveyMA1,SchillingJD,MartinezJJ,etal.Badbugsandbeleagueredbladders:interplaybetweenuropathogenicEscherichiacoliandinnatehostdefenses.ProcNatlAcadSciUSA,2000,97:8829-8835.
12EtoDS1,JonesTA,SundsbakJL,etal.Integrin-mediatedhostcellinvasionbytype1-piliateduropathogenicEscherichiacoli.PLoSPathog,2007,3:e100.
13EtoDS1,GordonHB,DhakalBK,etal.Clathrin,AP-2,andtheNPXY-bindingsubsetofalternateendocyticadaptorsfacilitateFimH-mediatedbacterialinvasionofhostcells.CellMicrobiol,2008,10:2553-2567.
14 刘学勇.阴沟肠杆菌126株药敏分析.河南外科学杂志,2009,15:44-45.
15 陈金云,傅鹰,杨青,等.产KPC型碳青霉烯酶大肠埃希菌分子流行病学及耐药传播机制研究.中华微生物学和免疫学杂志,2015,6:419-426.
16 段建春,吕晓菊.革兰氏阴性菌对氨基糖苷类抗生素耐药机制的研究进展.中国抗生素杂志,2004,29:329-331.
17JacobyGA,MedeirosAA.Moreextended-spectrumbeta-lactamases.AntimicrobAgentsChemother,1991,35:1697-1704.
10.3969/j.issn.1002-7386.2017.05.040 ·药物研究·
116033 辽宁省大连市第三人民医院检验科
R
A
1002-7386(2017)05-0776-05
2016-10-12)
