125例改良抗酸染色确诊的结核性脑膜炎临床分期与影像学分析
2017-03-16郑明明邹月丽刘增品刘亚娟何俊瑛
郑明明, 卜 晖, 邹月丽, 刘增品, 刘亚娟, 李 青, 何俊瑛
125例改良抗酸染色确诊的结核性脑膜炎临床分期与影像学分析
郑明明, 卜 晖, 邹月丽, 刘增品, 刘亚娟, 李 青, 何俊瑛
目的 探讨结核性脑膜炎(TBM)患者头部CT及MR检查特点及在各病程分期中的诊断价值,为临床诊治提供参考。方法 选取2013年2月-2016年6月我院收治的125例结核性脑膜炎患者为研究对象,所选患者均为脑脊液改良抗酸染色阳性的确诊患者。患者中男性78例,女性47例,患者年龄在14~76岁之间,中位数年龄为37岁,所有患者均进行头部CT及MRI影像学检查,其中28例同时行增强MRI扫描,分析其临床分期与影像学表现。结果 125例结脑患者中,Ⅰ期患者31例,Ⅱ期55例,Ⅲ期39例。影像学结果显示,最常见的表现依次是脑膜强化、脑积水、结核瘤等。随着患者临床分期的增加,CT及MRI对颅内病灶的敏感度提高。Ⅰ期患者主要表现为脑膜强化、基底池渗出;Ⅱ和Ⅲ期患者影像学表现多样,为脑积水、脑梗死、结核瘤、炎性病灶等表现。CT发现异常者41例,敏感度为33%,其中Ⅰ期为13%,Ⅱ期为33%,Ⅲ期为49%。MRI发现异常者为90例,敏感度为72%,其中Ⅰ期为48%,Ⅱ期为78%,Ⅲ期为82%。增强MRI发现异常为23例,敏感度为82%,并可发现头部CT和MRI平扫阴性的病变。结论 头部影像学特别是MRI能清楚显示结核性脑膜炎的各种病理改变,敏感度随着临床分期的增加而增加。早期检查阳性率低、表现单一;中晚期检查阳性率高、表现多样。结合增强MRI可提高结核性脑膜炎检出率并为临床诊断结核性脑膜炎提供可靠依据。
结核性脑膜炎; 临床分期; 磁共振扫描; 改良抗酸染色
结核性脑膜炎(简称结脑)是由结核分枝杆菌引起的脑膜非化脓性炎症[1],是一种严重的中枢神经系统感染性疾病,在肺外结核中病死率、致残率最高[2]。2010年全球的统计数据显示,中枢神经系统的结核病在致残率的排名为11位,致死率排名13位[3]。因此中枢神经系统的结核早期诊断、早期治疗至关重要。结脑由原发感染后,结核杆菌经血流播散,侵入蛛网膜下腔引发,病变除累及软脑膜外,蛛网膜下腔、脑实质、脑血管、脊髓也可受累。近年来,随着抗生素、糖皮质激素及免疫抑制剂的应用,HIV的流行、免疫抑制人群的增加、菌群变异,结核病发病率有所上升,结脑的发病率也呈上升趋势[4]。
结脑临床表现缺乏特异性,实验室检查方法敏感性较低,因此早期诊断难度大,误诊和漏诊较多,从而易延误诊断导致严重并发症的发生,影响患者预后。头部影像学CT和MRI常可显示出结脑患者颅内病变,可为临床提供诊断依据。本文通过对改良抗酸染色确诊的125例结核性脑膜炎的临床与头部影像学分析,探讨结核性脑膜炎(TBM)患者的头部CT及MRI表现特点及在各分期结脑患者中的诊断价值,为临床诊治提供参考。
1 资料与方法
1.1 一般资料 选取2013年2月-2016年6月就诊于我院神经内科的结核性脑膜炎患者。纳入条件:符合2010年国际TBM临床诊断标准的确诊组标准[5]:临床入选标准+脑脊液抗酸染色阳性,并且临床、影像学资料完善。共纳入125例结核性脑膜炎患者,入院后均行腰椎穿刺术,留取脑脊液标本行改良抗酸染色,抗酸染色结果均为阳性。125例患者全部行头部CT和MRI平扫,其中28例患者在行头部CT、MRI平扫的同时进行了头部MRI增强扫描。患者中男性78例,女性47例,患者年龄在14~76岁之间,中位数年龄为37岁。
1.2 分期标准 患者入院后,根据其临床表现及体征对其进行评估,按照Glasgow评分和局灶神经系统体征的MRS评分将结脑患者病情严重程度分为3期[6]:Ⅰ期:患者意识清楚,无神经功能缺损;Ⅱ期:GCS评分10~14分伴或不伴神经系统定位体征,或GCS评分为15分且伴有神经系统定位体征;Ⅲ期:GCS评分<10分,伴或不伴严重的神经功能缺损、抽搐、异常运动、昏迷。Ⅰ期为早期;Ⅱ期为中期;Ⅲ期为晚期。
1.3 检查方法 CT:使用68排CT对所有患者进行横断轴位扫描,层厚及层距为8 mm。MRI:采用3.0T超导型磁共振扫描仪,16通道头颅线圈。快速自旋回波(TSE)序列,行头部轴位、矢状位扫描,125例均行T1、T2、Flair序列扫描,28例经静脉团注钆喷替酸葡甲胺(Gd-DTPA,0.2 ml/kg)后行T1增强扫描。
1.4 统计学方法 本组研究采用SPSS 21.0统计学软件进行数据的分析和处理。各分期患者CT、MRI异常检出情况分别采用χ2检验进行组间比较,取P<0.05作为统计学显著性界值。
2 结 果
2.1 临床表现及分期 125例患者中,Ⅰ期结脑患者31例,Ⅱ期患者55例,Ⅲ期患者39例。最常见的临床表现为头痛和发热,其中119例患者出现不同程度的头痛(占95.2%),发热111例(占88.8%)。伴恶心、呕吐者80例(占64.0%),意识障碍46例(占36.8%)。精神行为异常者13例 (占10.4%)。合并癫痫发作者19例(占15.3%)。最常见的体征为脑膜刺激征,共61例(占48.8%),而颅神经麻痹患者22例(17.6%),其中外展神经受累最常见,共11例,动眼神经受累7例,2例出现视神经受累,面神经和舌下神经受累各1例。结脑早期患者多表现为头痛、发热,伴恶心呕吐;到中期时逐渐出现嗜睡、脑膜刺激征,并出现颅神经麻痹等症状;到晚期则表现为昏迷、癫痫发作,也可表现偏瘫、截瘫等表现。
2.2 影像学表现
2.2.1 不同临床分期的头部影像学(CT、MRI)异常检出率比较 结脑患者各临床分期的影像学异常检出率(见表1)。表1显示头部CT平扫和MRI平扫相比,总检出率低于MRI,并且在Ⅰ、Ⅱ、Ⅲ期异常检出率均低于MRI平扫,分别对3期中CT、MRI异常检出率进行比较,3期均P<0.05,有统计学差异,说明在疾病的各分期,MRI的异常检出率均高于CT。头部MRI增强扫描检出率为82%,并且可以发现头部CT和MRI平扫阴性的病例。然后分别对头部CT、MRI各分期间进行比较,两组均P<0.05,有统计学意义,说明各分期之间异常检出率不完全相同。
2.2.2 结脑患者头部CT表现 早期4例异常患者中,1例表现为脑积水,3例表现为脑梗死。中晚期共37例异常者中,其中16例患者出现脑积水,表现为幕上脑室系统扩张。脑梗死患者10例,CT多表现为基底节区的斑片状低密度影,脑干、小脑也可累及。脑水肿患者4例,CT表现为双侧侧脑室低密度影,伴脑回肿胀,脑沟、脑裂显示不清。3例患者CT表现为炎性改变,1例患者出现脑膜强化,1例患者出现基底池渗出。结核瘤患者1例,表现为低密度的球形病灶,1例患者表现为脑白质脱髓鞘改变。
2.2.3 结脑患者头部MRI表现 早期15例头部MRI异常患者中,1例出现脑积水,表现幕上脑室扩张,侧脑室角圆钝。脑膜强化4例,表现为大脑凸面脑膜、外侧裂脑膜局限增厚,T1低信号,T2高信号。基底池渗出2例,表现为基底池变窄,T1稍低信号,T2稍高信号。结核瘤2例,脑梗死6例。中晚期MRI显示脑膜强化17例,根据其强化范围及强化方式可分为3种。 幕上幕下软脑膜广泛性线性强化。 外侧裂、鞍上池、桥池、环池等局部条片状、斑片状或结节状强化。 兼有上述两种表现。脑积水者16例,其中15例为广泛的脑室系统扩张,考虑为交通性脑积水;1例为四脑室变窄,三脑室、侧脑室扩张,考虑为梗阻性脑积水。脑水肿6例,为双侧脑室周围对称性晕状高Flair信号。结核瘤12例,多分布于侧裂池、基底池处,但脑叶、脑干、小脑半球也有累及,表现为多发类圆形结节状病灶,大小不等,部分融合,平扫呈等T1,稍高T2信号,也可表现为稍长T1、稍长T2信号,部分病灶平扫没有显示,增强后可有两种表现形式,可为病灶均匀一致强化;也可为环形强化。病灶周围水肿可有可无。脑梗死20例,多位为放射冠、基底节区、脑干、小脑也有受累,大多数为腔隙性脑梗死,表现为长T1、长T2信号,增强后无强化,部分行DWI检查可见明显受限,表明为急性期脑梗死。脊髓受累者5例,累及胸髓、脊膜,表现为脊髓内条片状长T1、长T2信号,相邻硬脊膜增厚。
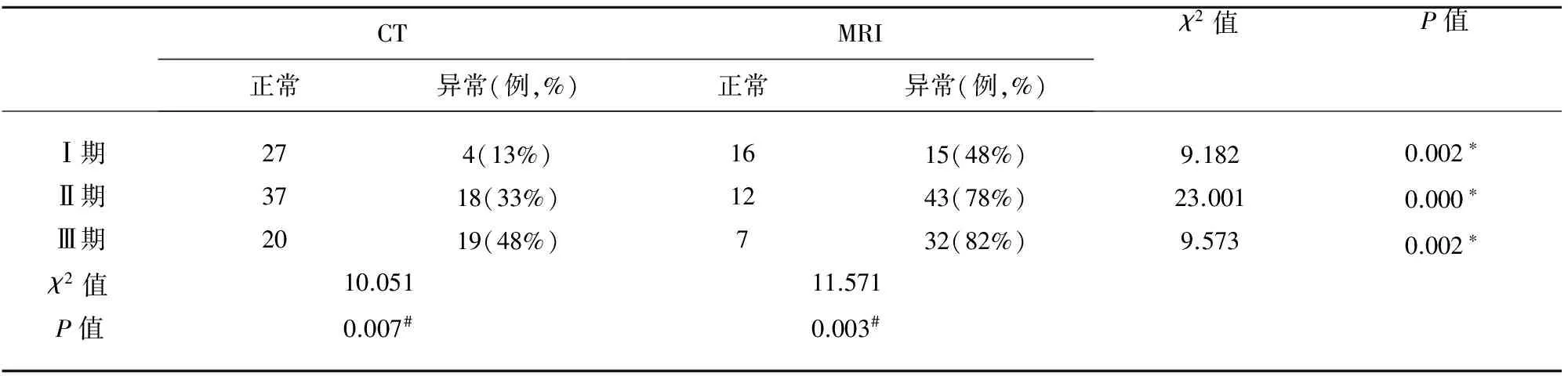
表1 TBM各期影像学检出情况
CT与MRI相比,在3期均*P<0.05,差异有统计学意义;分别对CT、MRI进行3期期间比较,均#P<0.05,差异有统计学意义
3 讨 论
结核性脑膜炎是由结核分枝杆菌引起的脑膜非化脓性炎症性疾病,是最为严重的肺外结核。目前不典型的结核性脑膜炎越来越常见,表现为临床症状缺乏特异性,脑膜刺激征可阴性,脑脊液常规、生化在正常范围内,并且缺乏敏感及特异性较高的实验室诊断方法,导致早期诊断难度大。Dastur[7]研究表明结核杆菌经血液循环播散到颅内,沉积在脑底软脑膜或室管膜上,引起脑膜水肿、渗出,渗出物主要沉积在脑底池等部位,继而可波及大脑凸面的脑沟。渗出物可导致血管管腔狭窄或闭塞,引发脑梗死;也可以引起神经炎,造成颅神经麻痹,主要为第Ⅲ、Ⅳ及Ⅶ对脑神经。早期渗出物阻塞脑脊液循环通路也引发脑积水,大多数脑积水为交通性,后期可因形成结核瘤、或脑膜黏连引起梗阻性脑积水。任何部位的渗出物都可以在脑膜上形成结核瘤,晚期可以引起脑膜的增生和钙化,导致顽固性脑积水等并发症。部分颅内结核患者还会伴随脊髓蛛网膜炎。结脑的神经系统影像学以脑膜强化、基底池渗出、结核瘤、脑积水等表现为主,具有相对特异性[8]。2010年Lancet杂志发表的结核性脑膜炎诊断标准专家共识纳入了影像学标准,并按脑积水、基底池渗出、结核瘤、基底池高密度分别给予评分,因此也说明头部CT和MRI检查对结核性脑膜炎的临床诊断有重要作用。
结核性脑膜炎的早期,头部CT平扫常不能完全显示其改变,随着病程的进展,对结脑的并发症特别是脑积水,头部CT的敏感性较高。脑积水是结核性脑膜炎的常见表现,脑积水可以大致反映患者疾病的严重程度[9]。影像学上表现为幕上脑室系统扩张,甚至引起侧脑室脑脊液渗出,表现为间质性脑水肿。轻度脑积水患者经积极抗结核、降颅压、应用激素等综合治疗后,积水可吸收;而中、重度脑积水患者易遗留神经系统后遗症,严重者可致死。本组患者CT检查显示脑积水17例,与头部MRI检出相当,与文献报道一致[10]。本研究结果显示脑梗死也是头部CT检出率较高的病变,文献报道结脑相关的脑梗死最常见的受累部位为基底节和内囊,为结核性血管炎所致[11]。本研究脑梗死CT多表现为基底节区的斑片状低密度影,脑干、小脑也有累及。对于颅内渗出性病变、结核瘤、结核性脓肿等病变,头部CT敏感性则较低,本组病例有1例结核瘤改变,头部CT平扫表现为低密度的球形病灶。结核性脓肿1例,表现为斑片状低密度区,边缘不清。
相对于头部CT检查,头部MRI平扫及增强对结核性脑膜炎的各种特征性表现敏感性较高。125例患者中,患者头部CT平扫阴性,而头部MRI平扫阳性49例,并且增强MRI可发现MRI平扫阴性的病变10例。相对于头部CT,MRI具有以下优势: (1)能显示出较早期或较小的病变。对于结核性脑膜炎具有诊断意义的基底池或大脑凸面的脑膜、侧裂池渗出性病变,当渗出物较少时CT往往不敏感,而MRI可以显示其病变。渗出的影像学表现为T1加权像显示等信号或稍低信号;T2加权像为稍高信号,且脑膜增厚,以颅底部明显,增强后脑膜明显强化,以基底池、侧裂池强化明显,可呈线样、斑片样、结节样强化[12],本组患者大多符合其此改变。(2)能观察到CT不能或不易观察的部位,对于皮质下、脑干及其周围、小脑,MR显示其优越性。并且MRI表现能反映其各种病理改变,真实地反映病变的形态、大小及病变的不同组织成分,特别是对于结核瘤的显示具有优越性。脑结核瘤是由于结核性渗出物所致粟粒性结节的发展和融合而形成,可发生于脑实质和脑膜的任何部位,其MRI表现多样,不同时期成分复杂,信号各异。脑结核瘤早期由于炎性细胞反应和肉芽肿形成[13],MRI呈等T1或略长T1、长T2信号,并呈小结节状强化,晚期结核瘤可形成完整的包膜,呈等或略长T1、略长T2信号,增强后呈环形强化。本组表现与文献报道相符,病变多分布于侧裂池、基底池处,但脑叶、脑干、小脑半球也有累及,增强后可有两种表现形式,可为病灶均匀一致强化,也可为环形强化。
本组Ⅰ期患者头部MRI异常者占48%,临床表现为发热、头痛、无神经功能缺损及意识改变,说明病变早期结核杆菌侵犯脑膜程度较轻,渗出较少,在影像学改变不明显,此期最常见的影像学表现为脑膜轻度增厚,范围局限。如果不经治疗病变可呈进行性进展,进入Ⅱ期和Ⅲ期出现神经系统局灶体征,包括颅神经损害、脑梗死、脑积水、截瘫,此时结脑患者在病理上大多进入了慢性增生期,有明显的病理改变 ,临床症状呈多样性。MRI检查有很高的阳性率,此时MRI敏感性较Ⅰ期明显提高,影像学表现上也呈现多样化共存,应用MRI特别是增强MRI对结核性脑膜炎的并发症如脑梗死、脑积水、结核瘤、结核性脓肿、脊髓结核可有很好的显示。国内学者吕岩等[14]研究显示增强核磁扫描呈环形结节、分隔状、脑积水、颅内血管炎、脑梗死等继发改变对结脑的诊断均具有一定的价值。因此建议对中晚期结脑患者行MRI平扫或增强扫描以提高诊断率并及时明确病变性质、部位,以便评估并发症及预后。
综上所述,本研究结果提示头部影像学检查可显示结核性脑膜炎的多种颅内病变表现,病程的后期患者影像学表现更趋于多样化。相比头部CT,MRI敏感性更高,能清楚显示结核性脑膜炎的各种病理改变、病变部位、累及范围,对早期、微小的病变的发现更具优势。其检出敏感度随着临床分期的增加而增加。早期检查阳性率低,表现较单一;中晚期检查阳性率高,表现呈多样化。结合增强MRI可以显著提高结核性脑膜炎颅内病变的检出率,给临床诊断结核性脑膜炎提供可靠依据。
[1]Liao PW,Chiang TR,Lee MC,et al.Tuberculosis with meningitis,myeloradiculitis,arachnoiditis and hydrocephalus:a case report[J].Acta Neurol Taiwan,2010,19:189-193.
[2]Pehlivanoglu F,Yasar KK,Sengoz G.Tuberculous meningitis in adult:a review of 160 cases[J].Sci World J,2012,169028.
[3]Murray CJ,Vos T,Lozano R,et al.Disability- adjusted life years (DALYs) for 29l diseases and injuries in 21 regions,1990-2010:a systematic analysis for the Global Burden of disease study 2010[J].Lancet,2012,380(9859):2197-2223.
[4]WHO global tuberculosis control report 2010:summary[J].Cent Eur J Public Health,2010,18(4):237.
[5]Marais S,Thwaites G,Schoeman JF,et al.Tuberculous meningitis:a uniform case definition for use in clinical research[J].Lancet Infect Dis,2010,10(11):803-812.
[6]Iype T,Pillai AK,Cherian A,et al.Major outcomes of patients with tuberculous meningitis on directly observed thrice a week regime[J].Ann Indian Acad Neurol,2014,17(3):281-286.
[7]Dastur DK,Manghani DK,Udani PM.Pathology and pathogenetic mechanisms in neurotuberculosis[J].Radiol North Am,1995,33(4):733-752.
[8]Patkar D,Narang J,Yanamandala R,et al.Central nervous system tuberculosis[J].Neuroimaging Clin N Am,2012,22(4):677-705.
[9]过丽芳,吕 岩,周新华,等.颅内结核的MRI特点及抗结核治疗动态分析[J].中华放射学杂志,2014,48(3):202-206.
[10]Pienaar M,Andronikou S,van Toorn R.MRI to demonstrate diagnostic features and complications of TBM not seen with CT[J].Childs Nerv Syst,2009,25(8):941-947.
[11]Chan KH,Cheung RT,Lee R,et al.Cerebral infarcts complicating tuberculous meningitis[J].Crerbrovasc Dis,2005,19(6):391-395.
[12]赵薛旭,李作汉,蔡宗尧,等.不同病期结核性脑膜炎患者的CT、MRI与临床[J].临床神经病学杂志,1997,10(6):349-351.
[13]漆 军,郑 婷.脑结核CT诊断分析[J].临床放射学杂志,2010,29(8):1133-1135.
[14]吕 岩,李成海,周新华.脑膜结核147例核磁共振影像分析[J].中华结核和呼吸,2015,38(11):815-820.
Modified acid fast stain confirmed 125 cases of tuberculous meningitis clinical staging and head imaging analysis
ZHENGMingming,BUHui,ZOUYueli,etal.
(DepartmentofNeurology,theSecondHospitalofHebeiMedicalUniversity,Shijiazhuang050000,China)
Objective To evaluate the imaging features and diagnostic value of CT and MRI for tuberculous meningitis(TBM) in each clinical stage.Methods 125 cases of TBM confirmed by modified fast acid stain were collected in this study form our hospital during February,2013 to July,2016.125 patients (78 were men,47 were women,age ranged from 14 to 76,median age was 37 years old) with TBM were examined with CT and MRI,including 28 patients with enhanced MRI scan at the same time.Clinical dates and imaging findings were analyzed retrospectively.Results Among 125 cases of TBM patients,31 cases were in stage Ⅰ,55 cases were stage Ⅱand 39 cases were stage Ⅲ.The most common imaging manifestations were meningeal enhancement,hydrocephalus,tuberculoma.CT and MRI can display abnormal signal of TBM in each stage and the sensitivity tends to increase with the increase of clinical stage.41 cases were detected with abnormal signal on CT and the total sensitivity was 29%.The sensitivity of the three states were 13%,33%,49%,respectively.MRI found abnormal signal in 90 cases and the sensitivity was 72%,of which stage Ⅰ was 48%,stage Ⅱ 78% stage Ⅲ 82%.The sensitivity of enhanced MRI was 82% and can detective lesions which CT and MRI can not find.Conclusion Cranial imaging especially the MRI can demonstrate effectively the pathological changes in TBM by specific findings.The sensitivity tends to increase with the increase of the clinical stage.In the early phase the sensitivity was low and performed single with MRI finds,however in the middle and late phase the sensitivity was high and the performance was diversified.Combined with the enhanced MRI could improve the detectable rate of TBM and provide reliable basis for the early diagnosis of TBM.
Tuberculous meningitis; Clinical stage; Magnetic resonance imaging; Modified acid fast stain
1003-2754(2017)02-0153-04
2016-10-23;
2016-11-29
(河北医科大学第二医院神经内科,河北 石家庄 050000)
何俊瑛,E-mail:hjy_zn@126.com
R529.3
A
